Верхняя полая вена, v. cava superior, — это короткий бесклапанный толстый сосуд, который образуется в результате слияния правой и левой плечеголовных вен позади места соединения хряща I правого ребра с грудиной.
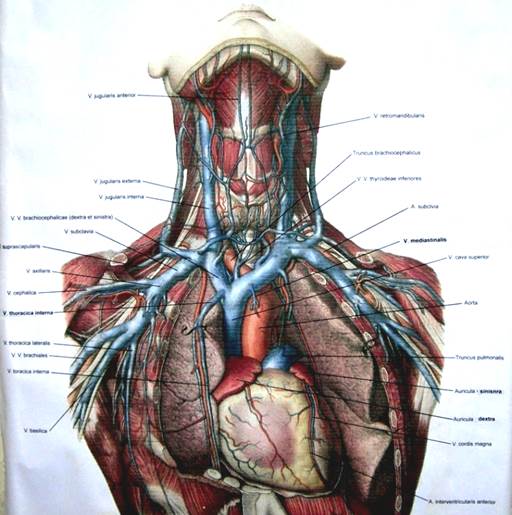
V.cava superior следует отвесно вниз и на уровне соединения III правого хряща с грудиной впадает в правое пр-е. Впереди вены находятся вилочковая железа (тимус) и покрытая плеврой медиастинальная часть правого легкого. Справа к вене прилежит медиастинальная плевра, слева – восходящая часть аорты. Сзади v.cava superior соприкасается с передней поверхностью корня правого легкого. В верхнюю полую вену впадает справа непарная вена, а слева – мелкие средостенные и перикардиальные вены. V.cava superior собирает кровь от трех групп вен: вен головы и шеи, вен обеих верхних конечностей и вен стенок грудной и частично брюшной полостей, т.е. от тех областей, которые кровоснабжаются ветвями дуги и грудной части аорты. Притоком верхней полой вены является непарная вена.
1. Непарная вена, v. azygos, является продолжением в грудную полость правой восходящей поясничной вены (v. lumbalis ascendens dextra), которая лежит позади большой поясничной мышцы и на своем пути анастомозирует с правыми поясничными венами, впадающими в нижнюю полую вену. Пройдя между мышечными пучками правой ножки поясничной части диафрагмы в заднее средостение, v. lumbalis ascendens dextra получает название непарной вены (v. azygos). Позади и слева от нее находятся позвоночный столб, грудная часть аорты и грудной проток, а также правые задние межреберные а-и. Впереди вены лежит пищевод. На уровне IV-V грудных позвонков v.azygos огибает сзади корень правого легкого, направляется вперед и вниз и впадает в верхнюю полую вену. В устье непарной вены имеется два клапана. В непарную вену на ее пути к верхней полой вене впадают вены задней стенки грудной полости:
1) правая верхняя межреберная вена, v. intercostalis superior dextra;
2) задние межреберные вены, v. v. intercostales posteriores IV-XI, которые располагаются в межреберных промежутках рядом с одноименными а-ями, в борозде под соответствующим ребром, и собирают кровь из тканей стенок грудной полости и отчасти передней брюшной стенки (нижние задние межреберные вены). В каждую из задних межреберных вен впадают:
· ветвь спины, r.dorsalis, которая формируется в коже и в мышцах спины;
· межпозвоночная вена, v. intervertebralis, образующаяся из вен наружных и внутренних позвоночных венозных сплетений; в каждую межпозвоночную вену впадает спинномозговая ветвь, r.spinalis, которая наряду с другими венами (позвоночными, поясничными и крестцовыми) участвует в оттоке венозной крови от спинного мозга.
Внутренние позвоночные венозные сплетения (передние и задние), plexus venosi vertebrales interni (anterior et posterior), располагаются внутри позвоночного канала (между твердой оболочкой спинного мозга и надкостницей) и представлены многократно анастомозирующими между собой венами. Сплетения простираются от большого затылочного отверстия вверху до верхушки крестца внизу. Во внутренние позвоночные сплетения впадают спинномозговые вены, v.v.spinales, ивены губчатого вещества позвонков. Из этих сплетений кровь по межпозвоночным венам, проходящим через межпозвоночные отверстия (рядом со спинномозговыми нервами), оттекает в непарную, полунепарную и добавочную полунепарную вены и наружные венозные позвоночные сплетения (переднее и заднее).
Наружные позвоночные венозные сплетения (переднее и заднее) (plexus vertebrales venosi externi (anterior et posterior), которые располагаются на передней поверхности позвонков, а также оплетают их дуги и отростки. Отток крови от наружных позвоночных сплетений происходит в задние межреберные, поясничные и крестцовые вены (vv.intercostales posteriores, lumbales et sacrales), а также непосредственно в непарную, полунепарную и добавочную полунепарную вены. На уровне верхнего отдела позвоночного столба вены сплетений впадают в позвоночные и затылочные вены (vv.vertebrales, vv.occipitales).
3) вены органов грудной полости: пищеводные вены, vv. esophageales; бронхиальные вены,vv. bronchiales; перикардиальные вены, vv. pericardiacae, и медиастинальные вены, vv. mediastinales.
4) полунепарная вена, v.hemiazygos, (иногда ее называют левой, или малой непарной веной), тоньше, чем непарная вена, т.к. в нее впадает только 4-5 нижних левых задних межреберных вен. Полунепарная вена является продолжением левой восходящей поясничной вены (v.lumbalis ascendens sinistra), проходит между мышечными пучками левой ножки диафрагмы в заднее средостение, прилегая к левой поверхности грудных позвонков.
рава от полунепарной вены находится грудная часть аорты, позади – левые задние межреберные а-и. На уровне VII-X грудных позвонков полунепарная вена поворачивает круто вправо, пересекает спереди позвоночный столб (Находится позади аорты, пищевода и грудного протока) и впадает в непарную вену (v.azygos). В полунепарную вену впадают:
· идущая сверху вниз добавочная полунепарная вена, v.hemiazygos accessoria, принимающая 6-7 левых верхних межреберных вен (v.v.intercostales posteriores I-VII),
· пищеводные вены, v.v.esophageales,
· медиастинальные вены, v.v. mediastinales.
Наиболее значимыми протоками непарной и полунепарной вен являются задние межреберные вены, v.v. intercostales posteriores, каждая из которых своим передним концом соединена с передней межреберной веной (v.intercostalis anterior) – притоком внутренней грудной вены (v.thoracica interna), что создает возможность оттока венозной крови от стенок грудной полости назад в непарную и полунепарную вены и вперед – во внутренние грудные вены.
Плечеголовные вены (правая и левая), v.v.brachiocephalicae (dextra et sinistra), бесклапанные, являются корнями верхней полой вены, собирают кровь от органов головы и шеи и верхних конечностей. Каждая плечеголовная вена образуется из двух вен – подключичной и внутренней яремной. В каждую из этих вен впадают:
1. Мелкие вены от внутренних органов: тимусные вены, v.v.thymicae; перикардиальные вены, v.v.pericardiacae; перикардиодиафрагмальные вены, v.v.pericardiacophrenicae; бронхиальные вены, v.v.bronchiales; пищеводные вены, v.v.esophageales; медиастинальные вены, v.v.mediastinales(от лимфатических узлов и соединительной ткани средостения).
2. 1-3 нижние щитовидные вены, v.v.thyroideae inferiores, по которым кровь оттекает от непарного щитовидного сплетения (plexus thyroideus impar),
3. Нижняя гортанная вена, v. laryngea inferior, приносящая кровь от гортани, которая анастомозирует с верхней и средними щитовидными венами.
4. Позвоночная вена, v. vertebralis. Первая из них сопровождает позвоночную артерию, проходит вместе с нею через поперечные отверстия шейных позвонков к плечеголовной вене (v. brachiocephalica), принимая на своем пути вены внутренних позвоночных сплетений.
5. Глубокая шейная вена,v. cervicalis profunda, начинается от наружных позвоночных сплетений, а также собирает кровь от мышц, расположенных в затылочной области. Эта вена проходит позади поперечных отростков шейных позвонков и впадает в плечеголовную вену неподалеку от устья позвоночной вены или непосредственно в позвоночную вену.
6. Внутренние грудные вены, v.v.thoracicae internae. Они сопровождают внутреннюю грудную артерию по две с каждой стороны. Их корнями являются верхние надчревные и мышечно-диафрагмальные вены, v.v.epigastricae superiores et v.v.musculophrenicae. Первые из них анастомозируют в толще передней брюшной стенки с нижними надчревными венами, впадающими в наружную подвздошную вену. Во внутренние грудные вены впадают лежащие в передних отделах межреберных промежутков передние межреберные вены, v.v.intercostales anteriores, которые анастомозируют с задними межреберными венами (v.v.intercostales posteriores), впадающими в непарную и полунепарную вены.
7. Наивысшая межреберная вена, v. intercostalis suprema, собирающая кровь из 3-4 верхних межреберных промежутков.
Источник: studopedia.ru
Что такое верхняя пола вена (ВПВ)?
Это самая большая по диаметру вена в организме человека.
В ее строении отсутствуют клапаны.
Кратко о протяжности нижней полой вены:
- Начинается нижняя полая вена в области между 4-5 позвонками в области поясницы. Образована она между правой и левой подвздошными венами;
- Далее нижняя полая вена проходит вдоль поясничных мышц, а точнее передней их части;
- Затем она следует возле 12-перстной кишки (с обратной стороны);
- Далее нижняя полая вена пролегает в борозде печеночной железы;
- Проходит сквозь диафрагму (в ней есть отверстие для вены);
- Заканчивается в перикарде, так все составные части и впадают в правое предсердие, а слева вступают в контакт с аортой.
Когда человек дышит, нижняя полая вена имеет свойство изменять свой диаметр. На вдохе происходит процесс сдавления и вена уменьшается в размере, на выдохе увеличивается. Изменение размера может составить от 20 до 34 мм, и это норма.

Предназначение нижней полой вены заключается в сборе крови, которая уже прошла по организму и отдала свои полезные свойства. Отработанная кровь поступает непосредственно в сердечную мышцу.
Верхняя пола вена являет собой короткую вену, идущую от головы и собирающую венозную кровь с верхних частей тела. Входит она в правое предсердие.
ВПВ ведет кровь от шеи, головы, рук, также транспортирует через особые бронхиальные вены кровь от бронхов и легких. От части транспортирует кровь стенок брюшины. Это достигается вхождением в нее непарной вены.
ВПВ образуется благодаря слиянию левой с правой плечеголовными венами. Ее расположение находится в верхней части средостения.
Прогноз
Синдром верхней полой вены характеризуется возникновением резкого нарушения кровообращения в бассейне верхней полой вены.
Самой распространенной причиной, вызывающей данное состояние, является рак легких.
Перед тем как говорить о течении синдрома верхней полой вены и о методах лечения, кратко опишем, что собой представляет полая вена.
Выживаемость у пациентов с синдромом верхней полой вены зависит главным образом от течения основного заболевания. Само по себе отсутствие смертности напрямую связано с легким венозным застоем.
У пациентов с доброкачественной СВПВ ожидаемая продолжительность жизни не изменяется. Если СВПВ является вторичным по отношению к злокачественному процессу, выживаемость больного коррелирует с гистологией опухоли. Лица, имеющие признаки и симптомы отека гортани и головного мозга имеют наиболее опасные для жизни проявления синдрома верхней полой вены и находятся под угрозой внезапной смерти.
Клинические наблюдения показывают, что примерно 10% больных с бронхогенной карциномой и 45% больных с лимфомой, получавших облучение, живут не менее 30 месяцев. Напротив, лица с злокачественной СВПВ, не проходившие лечения, выживают только в течение примерно 30-ти дней. Прогноз для тех, кто не реагирует на лечение, аналогично.
Конечный исход заболевания зависит от многих факторов. Прежде всего, основное значение принадлежит непосредственно первичным причинам, которые поспособствовали развитию патологического процесса в организме человека. Кроме того, возможности и эффективности грамотного лечения основного заболевания принадлежит существенное значение.
Патологический процесс, которому поспособствовало исключительно злокачественное образование, скорее всего, будет иметь неблагоприятный прогноз. В любом случае, очень важно обратить внимание на состояние человека, своевременно определить первичные признаки тромбоза и обратиться к врачу.
Лечение тромбоза кавернозного синуса
Лечение тромбоза кавернозного синуса должно исключить первичную патологию в виде повышенного внутриглазного давления или других отклонений.
Факторы риска и причины тромбоза вы найдете по ссылке.
Способы лечения тромбоза селезеночной вены описаны тут.

Далее следует диагностика, благодаря которой возможно определить причину возникновения патологического процесса и уже в зависимости от этого назначается соответствующее лечение.
Предыдущая статья: Описание тромбоза нижней полой вены
Следующая статья: Что такое мезентериальный тромбоз
Медики оптимистично смотрят на пациентов с синдромом, если он выявлен на ранней стадии. Единственное условие – постоянный контроль за состоянием здоровья и соблюдение пациентом всех рекомендаций лечащего врача.
В качестве профилактических мер выступает профилактика сердечно-сосудистых заболеваний. Если есть проблемы со свертываемостью крови, то патология также должна находиться под постоянным медицинским контролем, так как такие пациенты находятся в группе риска. Следует отказаться даже от мысли о самолечении.
Синдром нижней полой вены: симптомы и лечение
Уровень закупоривания вены напрямую влияет на степень проявления симптоматики. Признаки синдрома у беременных становятся более всего заметны в 3-ем триместре, когда плод достигает больших размеров. Клиническая картина усугубляется, когда женщина ложится на спину.
Симптомы закупоривания нижней полой вены зависят от степени уменьшения просвета, иногда она даже расширена, а поражен только какой-то один сегмент. Также на уровень клинических симптомов влияет скорость закупорки и место появления проблемы.
Учитывая уровень закупорки, синдром бывает дистальным, когда проблема обнаружена ниже места, куда впадает почечная вена, в противоположном случае проблема вовлекает в себя почечные и печеночные участки.
Преимущественно синдром, при котором отмечается сдавление, не носит значительного вреда для здоровья человека. Симптомы зависят от уровня сдавления, в серьезных формах состояние способно нанести ущерб плоду, вплоть до отслоения плаценты. Периодически отмечается варикоз на ногах или образование тромбов.
Сдавливание нижней полой вены провоцирует недостаточный сердечный выброс. Как следствие в организме появляется некоторое застойное явление, а органы и другие ткани испытывают недостаток в полезных веществах и кислороде. Ситуация может привести к гипоксии.

Если почечная недостаточность достигла острой формы и добавился тромбоз в нижней полой вене, то пациенты часто жалуются на боль в области поясницы различной интенсивности.
У больных резко ухудшается состояние здоровья, интоксикация прогрессирует очень быстро. В конечном счете существует вероятность впадения в уремическую кому.
Если нарушена функция нижней полой вены в месте соединения с притоками печени, больные жалуются на боли в области живота или эпигастральной части, периодически болевой синдром переходит в правую дугу ребер. Для подобного состояния характерно появление желтухи, прогрессия асцита носит резкий тип. Организм сильно страдает от нарастающей интоксикации.
Медицина не считается точной наукой, и в ее основе лежит множество предположений и вероятностей, но не фактов. Синдром нижней полой вены — достаточно редкое явление в медицинской практике. Может проявиться у мужчин и женщин в любом возрасте, чаще у пожилых.
На первом месте в группе риска находятся беременные женщины. В этом случае состояние беременной характеризуется многоводием, венозной и артериальной гипотонией. Чаще всего плод при этом крупный.
Когда вена сдавливается, ухудшается кровоток к печени и почкам, матке, что отрицательно сказывается на развитии ребенка. Состояние может обернуться расслоением плацентарной ткани, а это огромный риск развития варикоза, тромбофлебита на нижних конечностях.
Если роды проводятся путем кесарева сечения, то велика вероятность коллапса.
Понятие нижней полой вены
Нижняя полая вена – это широкий сосуд. Формируется путем слияния левой и правой подвздошных вен, расположенных в брюшной полости.
Вена расположена на уровне поясничного отдела, между 5 и 4 позвонком. Проходит через диафрагму и заходит в правое предсердие.
Вена собирает кровь, которая проходит по соседним венам, и доставляет ее к сердечной мышце.
Основное предназначение нижней полой вены – сбор венозной крови нижних конечностей.
Почему появляются проблемы
По статистике, примерно у 80 % всех беременных женщин после 25 недели наблюдается сдавливание вены, в большей или меньшей степени.
Если синдрома нижней полой вены нет, то давление в вене на достаточно низком уровне – это нормальное физиологическое состояние.
Однако проблемы в тканях, которые окружают вену, могут нарушить ее целостность и кардинально изменить кровоток. Некоторое время организм способен справляться, находя альтернативные пути для тока крови.
Но если давление в вене поднимется выше 200 мм, то неизменно наступает кризис. В такие моменты без срочной медицинской помощи все может окончиться летальным исходом.
Поэтому следует знать симптомы синдрома нижней полой вены, чтобы вовремя вызвать скорую помощь, если начнется кризис у самого больного или у кого-то из близких.
Клиническая картина
Первое, на что необходимо обратить внимание, – отечность, которая может быть на лице, шее, в области гортани. Такой симптом наблюдается у 2/3 пациентов.
Может беспокоить одышка, кашель, охриплость голоса, даже в состоянии покоя и лежачем положении, а это огромный риск появления обструкции дыхательных путей.
Клинические проявления
Синдром нарушения кровотока в верхней полой вене характеризуют три основных синдрома: цианоз, отечность, увеличение диаметра поверхностных вен верхней половины туловища. Больных беспокоит одышка в состоянии покоя, затруднение глотания, осиплость голоса, кашель, отек лица и шеи. Все эти симптомы значительно усиливаются в состоянии покоя, поэтому страдающий этим недугом человек стремится принять полулежачее положение.
Несколько реже возникают симптомы удушья, развивающиеся в связи с отеком гортани. Это может привести к дыхательной недостаточности. Из-за нарушения оттока венозной крови может развиться отек головного мозга. При этом возникают такие симптомы, как головные боли, судороги, спутанность сознания, шум в ушах, сонливость, потеря сознания.
Несколько реже развиваются симптомы нарушения работы глазодвигательных и слуховых нервов, выражающиеся в слезотечении, двоении в глазах, экзофтальме, слуховых галлюцинациях, снижении слуха, шуме в ушах.
Повышение давления в системе вен приводит к носовым, пищеводным и легочным кровотечениям. Кроме того, возникает отек воротниковой зоны и верхних конечностей, синюшность кожи. Эти симптомы хорошо видно на фото.
Пациенты с синдромом верхней полой вены обычно жалуются на одышку, ортопноэ, ночные приступы удушья, отечность лица, шеи и верхних конечностей. Больных также могут беспокоить кашель, охриплость, боли в грудной клетке и шее, головная боль. Выраженность проявлений нарастает постепенно или резко, ранним признаком начала заболевания считается небольшая отечность лица.

Ранние проявления могут быть настолько незначительными, что пациент сам их не замечает. В противоположность этому, при формировании тромба в суженной вене симптомы появляются внезапно.Выраженность симптомов, выявляемых при физикальном обследовании, может быть различной: от незначительного отека лица до выраженного респираторного дистресс-синдрома.
В начале клинического течения синдрома верхней полой вены частичная обструкция верхней полой вены может протекать бессимптомно, но чаще игнорируются незначительные симптомы и признаки.
Поскольку синдром продвигается к полной обструкции верхней полой вены, классические симптомы и признаки становятся более очевидными. Одышка является наиболее распространенным симптомом, наблюдаемым у 63% больных с СВПВ. К другим симптомам относятся отек лица, наполнение головы, кашель, отек рук, боль в груди, дисфагия, ортопноэ, нарушение зрения, хрипота, стридор, головная боль, заложенность носа, тошнота, плевральный выпот и головокружение.
Характерные физические показатели синдрома верхней полой вены включают в себя расширение вен шеи и грудной стенки, отек лица, отек верхних конечностей, психические изменения, полнокровие, цианоз, отёк зрительного нерва, ступор и в некоторых случаях кома. Наклон туловища вперед или в состоянии лежа может усугубить симптомы и признаки.
Подготовка к обследованию и процедура
В течение трех дней до осмотра следует воздержаться от приема продуктов, провоцирующих повышенное газообразование. Газы мешают диагностике. Накануне УЗИ нижней полой вены вечером не рекомендуется кушать, в день исследования нельзя ни принимать пищу, ни пить.
Обследование проводится в положении пациента лежа на спине. Через брюшную стенку с помощью УЗИ-датчика специалист осматривает нижнюю полую вену, оценивает ее просвет и изучает причину его сужения, если таковое имеется. Также изучаются стенки сосуда на предмет аневризмы и воспаления.
Системы верхней и нижней полых вен входят в схему большого круга кровообращения и непосредственно впадают в правое предсердие. Это два крупнейших венозных коллектора, которые собирают бедную кислородом кровь от внутренних органов, головного мозга, нижних и верхних конечностей.
Осложнения при закупорке
Синдром нижней полой вены у беременных не всегда приводит к каким-либо негативным последствиям. Дело в том, что у большего количества пациенток отток венозной крови с нижней части тела происходит посредством непарной и позвоночной вены, поэтому синдром нижней полой вены может не сопровождаться нарушением кровообращения.
Опасность представляет ситуация, при которой развивается коллаптоидное состояние. Обычно это происходит во время операции «кесарева сечения» и учитывается врачами.
При значительном придавливании маткой нижней полой вены ухудшается кровообращение непосредственно в матке и почках. Вследствие этого страдает состояние будущего ребенка, а также нарушается клубочковая фильтрация у женщины. Перечисленные процессы могут послужить причинами преждевременной отслойки плаценты, формирования тромбов и варикозного расширения вен.
Помимо тромбоза верхней полой вены существует синдром нижней полой вены.
Причины его возникновения в большой степени сходны с таковыми у верхнего сосуда. Однако в данном случае будет страдать нижняя часть тела.
Тромбоз нижней полой вены крайне опасен, т.к. он может провоцировать развитие эмболии легких. В результате этой патологии в кровь или лимфу попадают частицы или жидкость.
Часто это приводит к смерти человека.
Закупорка может спровоцировать почечную недостаточность, нарушение работы печени и формирование водянки живота.
Топография нижней и верхней полой вены

Верхняя полая вена (ВПВ) представлена в виде короткого ствола, который находится в грудной клетке справа от восходящей части аорты. Она в длину 5-8 см, диаметром 21-28 мм. Это тонкостенный сосуд, который не имеет клапанов и расположен в верхнем отделе переднего средостения. Образуется от слияния двух плечеголовных вен позади I грудино-реберного сочленения справа. Далее, спускаясь, на уровне хряща III ребра вена впадает в правое предсердие.
Топографически справа к верхней полой вене прилегает плевральный листок с диафрагмальным нервом, слева – восходящая аорта, впереди – тимус, позади – корень правого легкого. Нижняя часть ВПВ находится в полости перикарда. Единственный приток сосуда – непарная вена.
- плечеголовные вены;
- парная и безымянная;
- межреберные;
- вены позвоночного столба;
- внутренняя яремная;
- сплетения головы и шеи;
- пазухи твердой оболочки головного мозга;
- эмисарные сосуды;
- вены головного мозга.
Система ВПВ собирает кровь из головы, шеи, верхних конечностей, органов и стенок грудной полости.
Нижняя полая вена (НПВ) – это наибольший венозный сосуд в человеческом теле (длинной 18-20 см и диаметром 2-3,3 см), который собирает кровь от нижних конечностей, тазовых органов и брюшной полости. Она также не имеет клапанной системы, расположена внебрюшинно.
НПВ начинается на уровне IV-V поясничных позвонков и образуется путем слияния левой и правой общих подвздошных вен. Далее она следует вверх фронтально по отношению к правой большой поясничной мышце, боковой части тел позвонков и вверху, спереди от правой ножки диафрагмы, пролегает рядом с брюшным отделом аорты. В грудную полость сосуд вступает через сухожильное отверстие диафрагмы в заднее, затем верхнее средостение и впадает в правое предсердие.
Система НПВ относится к мощнейшим коллекторам в организме человека (она обеспечивает 70% общего венозного кровотока).
Притоки нижней полой вены:
- Пристеночные:
- Поясничные вены.
- Нижние диафрагмальные.
- Внутренностные:
- Две яичниковые вены.
- Почечные.
- Две надпочечниковые.
- Внешние и внутренние подвздошные.
- Печеночные.
- внутренняя (интима) с венозными клапанами;
- эластическая мембрана (медия), которая состоит из циркулярных пучков гладкомышечных волокон;
- внешняя (адвентиция).
Анатомия венозного аппарата сердца: как все устроено?
Вены несут кровь из органов в правое предсердие (исключение – легочные вены, транспортирующие ее в левое предсердие).
Гистологическое строение стенки венозного сосуда:
НПВ относится к венам мышечного типа, у которых во внешней оболочке присутствуют хорошо развитые пучки продольно расположенных гладкомышечных клеток.
В ВПВ степень развития мускульных элементов умеренная (редкие группы продольно расположенных волокон в адвентиции).

Вены имеют множество анастомозов, образуют сплетения в органах, что обеспечивает большую их емкость сравнительно с артериями. Они имеют высокую способность к растяжению и относительно низкую эластичность. Кровь по ним двигается против силы гравитации. У большинства вен на внутренней поверхности расположены клапаны, которые препятствуют обратному току.
Продвижение крови по полым венам в сердце обеспечивается:
- отрицательным давлением в грудной полости и его колебанием во время дыхания;
- присасывающей способностью сердца;
- работой диафрагмальной помпы (ее давление во время вдоха на внутренние органы выталкивает кровь в воротную вену);
- перистальтические сокращения их стенок (с частотой 2-3 в минуту).
Клиника
1. Симптомы, являющиеся результатом венозного застоя в поверхностных и глубоких венах лица и шеи (классическая триада СВПВ)
а. Отечность лица, верхней половины туловища и верхних конечностей (отмечается наиболее часто, в тяжелых случаях отек может распространяться на голосовые связки и приводить к асфиксии.
б. Цианоз, обусловленный расширением венозных и сужением артериальных капилляров. Иногда на фоне цианоза слизистых отмечается землисто-бледная окраска кожи лица, вызванная сопутствующим лимфостазом
в. Расширение подкожных вен шеи, верхней половины туловища. Степень этого расширения и его характер являются важным признаком в топической диагностике уровня окклюзии ВПВ и ее отношения к устью непарной вены.
Одним из ярких клинических симптомов при расстройстве венозного оттока являются носовые, пищеводные и трахеобронхиальные кровотечения, возникающие в результате разрыва истонченных стенок вен (Friedberg, 1948). В отличие от портальной гипертензии при окклюзии ВПВ варикозные вены локализуются в проксимальных отделах пищевода (Sheiner, 1969).

При физической нагрузке наступает быстрая утомляемость, особенно быстро устают руки; выполнение даже легкой физической работы становится невозможным из-за приливов крови к голове. Ощущение сердцебиения, боль в области сердца, чувство сдавления за грудиной обусловлены нарушением кровоснабжения миокарда и отеком клетчатки средостения.
а. Общемозговые симптомы — головная боль, которая носит иногда приступообразный характер; одышка с приступами удушья центрального генеза, возникающая в результате «тканевого стаза мозга» (Altshuler, 1945) с повышением внутричерепного давления. Длительные нарушения могут усугубляться отеком голосовых связок и гортани (Allansmith, 1958).
ПОДРОБНОСТИ: Легочный синдром при сердечной недостаточности
б. Симптомы, связанные с нарушением корковой нейрорегуляции: сонливость, эмоциональная утомляемость, приступы головокружения с потерей сознания — являются признаками хронической гипоксии мозга, развивающейся в результате циркуляторных нарушений. Одним из тяжелых проявлений расстройства корковой нейрорегуляции являются спутанность сознания и слуховые галлюцинации.
в. Симптомы, связанные с нарушением функции черепномозговых нервов. Шум в ушах, снижение слуха и диплопия обусловлены расстройством слуховых и глазодвигательных нервов. Слезоточивость, снижение остроты зрения, повышение внутриглазного и внутричерепного давления. На наш взгляд, для более полной характеристики состояния больного, достоверности клинической картины следует выделить третью группу симптомов, обусловленных основным заболеванием (похудание, кашель, осиплость голоса, кровохарканье и др).
В Челябинском областном онкологическом диспансере в течение 1976-2000гг. находилось 253 больных с СВПВ. Клинические проявления представлены в таблице 11.1.5.2.
Таблица 11.1.5.2. Клинические проявления синдрома верхней полой вены
Функция сосудов
Вены вместе с артериями, капиллярами и сердцем образуют единый круг кровообращения. Однонаправленное непрерывное движение по сосудам обеспечивается разницей давлений в каждом сегменте русла.
Основные функции вен:
- депонирование (резерв) циркулирующей крови (2/3 от всего объема);
- возврат обедненной кислородом крови в сердце;
- насыщение тканей углекислотой;
- регуляция периферического кровообращения (артериовенозные анастомозы).
Причины сдавливания
Согласно медицинской статистике практически 2/3 всех случаев патологии спровоцированы наличие злокачественной опухоли.
Онкологические патологии, провоцирующие тромбоз, проявляются в таких органах как:
- легкие;
- молочные железы;
- средостение;
- лимфатические узлы.
Помимо раковых новообразований причинами могут стать:
- наличие тромба;
- внешнее сдавление вены;
- воспаление тимуса (часто гнойное);
- туберкулез;
- сифилис;
- заболевания щитовидной железы (зоб);
- гистоплазмоз;
- воспалительный процесс в пищеводе;
- воспаление трахеи;
- силикоз.
Иногда формирование кровяного сгустка может возникнуть из-за ношения кардиостимулятора. Однако такие случаи бывают крайне редко.
Какие симптомы беспокоят пациента при нарушении кровотока по полым венам?
Основной патологией кавальных вен считается их полная или частичная непроходимость (окклюзия). Нарушение оттока крови по этим сосудам приводит к повышению давления в сосудах, затем и в органах, от которых не производится адекватный отток, их расширению, транссудации (выхода) жидкости в окружающие ткани и снижению возврата крови к сердцу.
Главные признаки нарушения оттока по полым венам:
- отеки;
- изменение цвета кожных покровов;
- расширение подкожных анастомозов;
- снижение артериального давления;
- нарушение функции органов, от которых не осуществляется отток.
Почему так происходит
В основе развития СВПВ лежат следующие патологические процессы:
- внесуставная компрессия (сдавливание) сосуда;
- тромбоз (закупорка сосуда сгустком крови);
- тромбоэмболия (закупорка вены оторвавшимся тромбом или его фрагментом);
- повышение венозного давления.
Непосредственными причинами появления данной патологии являются:
- Склеротические изменения сосуда.
- Онкологические заболевания (неходжкинские лимфомы, рак легких, предстательной железы, яичек и молочных желез, тимома, лимфогранулематоз, опухоли средостения).
- Медиастинит (воспаление клетчатке средостения).
- Аневризма аорты (патологическое расширение).
- Констриктивный перикардит (воспаление сердечной сумки).
- Инфекционные заболевания (гистоплазмоз, саркоидоз, туберкулез, сифилис).
- Зоб.
- Тромбоз.
- Повышение вязкости крови.
- Силикоз (профессиональная патология, обусловленная длительным вдыханием пыли, содержащей диоксид кремния).
- Постлучевой фиброз. При данной патологии происходит разрастание соединительной ткани на фоне высокой лучевой (радиационной) нагрузки.
Диагностика и уточнение
Для установки причины затруднения кровотока по системе полых вен и выбора дальнейшей тактики показан ряд диагностических процедур:
- Сбор анамнеза и физикальное исследование.
- Общий анализ крови, биохимия, коагулограмма.
- Ультразвуковая доплерография и дуплексное сканирование вен.
- Обзорная рентгенография органов грудной клетки и брюшной полости.
- КТ, МРТ с контрастированием.
- Магнитно-резонансная флебография.
- Измерение центрального венозного давления (ЦВД).
Диагностические мероприятия
Диагностика начинается с физикального обследования врачом. По его результатам он выявляет клинические показатели, проявление симптомов и степень их интенсивности и устанавливает возможные причины болезни.
Для уточнения характера закупорки и ее локализации назначаются дополнительные инструментальные исследования. Самыми информативными из них являются:
- рентгенография грудной клетки в разных проекциях;
- флебография;
- компьютерная томография, МРТ.

К дополнительным методам диагностики относятся:
- бронхологические исследования;
- УЗДГ сонных и надключичных вен;
- консультация офтальмолога (определит характерные для кава-синдрома глазные нарушения).
Имея на руках все результаты диагностики, врач определяет тактику лечения.
Методы лечения
Выбор тактики ведения пациента зависит от причины нарушения кровотока в воротных венах.
На сегодня практически все случаи тромбоза лечатся консервативно. Исследования показали, что после тромбэктомии на стенке сосуда остаются фрагменты сгустка, которые в дальнейшем служат источником повторной закупорки или развития грозного осложнения ТЕЛА (тромбоэмболии легочной артерии).
Сдавление сосуда объемным образованием или прорастанием опухолью стенок вен требует хирургического вмешательства. Прогноз консервативного ведения заболевания неблагоприятный.
Хирургические методы
Виды оперативных вмешательств при тромбозе полых вен:
- эндоваскулярная тромбэктомия катетером Фогарти;
- открытое удаление сгустка;
- паллиативная пликация полой вены (искусственное формирование просвета П-образными скобами);
- установка кава-фильтра.
При сдавлении сосуда извне или метастатическом поражении выполняют паллиативные вмешательства:
- стентирование участка сужения;
- радикальная декомпрессия (удаление или иссечение опухолевого образования);
- резекция пораженного участка и замена его венозным гомотрансплантантом;
- шунтирование облитерированного участка.
Медикаментозное лечение
Наиболее эффективный метод консервативного лечения закупорки сгустком глубоких вен – тромболитическая терапия («Альтеплаза», «Стрептокиназа», «Актилизе»).
Критерии выбора этого метода лечения:
- возраст тромботических масс до 7 суток;
- отсутствия в анамнезе острых нарушений мозгового кровотока в последние 3 месяца;
- пациенту не проводили хирургические манипуляции в течение 14 дней.
Дополнительная схема медикаментозной поддержки:
- Антикоагулянтная терапия: «Гепарин», «Фраксипарин» внутривенно капельно с дальнейшим переходом на подкожное введение.
- Улучшение реологических качеств крови: «Реосорбилакт», «Никотиновая кислота», «Трентал», «Курантил».
- Венотоники: «Детралекс», «Троксевазин».
- Нестероидные противовоспалительные: «Индометацин», «Ибупрофен».
Анатомия
Верхняя полая вена находится в области средостения. Она соседствует с бронхами, грудной стенкой, трахеей, лимфоузлами, аортой. Поражение этих органов или увеличение их размеров могут вызвать сдавление указанного сосуда и нарушение оттока крови от верхней части туловища, т. е. от головы, сердца, легких, верхних отделов грудной клетки.
Таким образом, при возникновении кава-синдрома могут возникнуть жизнеугрожающие состояния. Проявления этого заболевания чаще возникают у мужчин от 30 до 60 лет. С такими пациентами обычно сталкиваются кардиологи, пульмонологи, флебологи, онкологи. Механизмами возникновения кава-синдрома являются инвазия опухоли в стенку сосуда, сдавление извне, тромбоз.
Наиболее частой причиной синдрома верхней полой вены служит рак легкого. Однако инвазия опухолью в стенку верхней полой вены может быть спровоцирована также следующими новообразованиями:
- Саркома.
- Лимфома.
- Меланома.
- Опухоли органов пищеварения, расположенных вблизи вены.
- Рак молочной железы.
Неопухолевые причины кава-синдрома бывают следующими: загрудинный зоб, сердечно-сосудистая недостаточность, инфекционные заболевания, гнойный медиастенит, постлучевой фиброз, констриктивный перикардит, идиопатический медиастенальный фиброз, саркоидоз, тератома средостения, длительное нахождение катетера в верхней полой вене, аневризма аорты.

Чаще всего синдром наступает из за рака легких.
Перед тем, как рассказать о причинах заболевания, его течении, степени тяжести и диагностике, необходимо выяснить, в первую очередь, что собой представляет полая вена.
По своей сути, это достаточно тонкостенный сосуд, расположенный в средостении и находящийся в непосредственной близости к достаточно плотно прилегающим друг к другу структур, таких как, бронхи, а также непосредственно сама грудная клетка.
Верхняя полая вена находится в окружении с цепочками и связками лимфатических узлов, которые сопровождают ее на всей ее протяженности.
Непарная вена представляет собой один из таких анастомозов. Тем не менее, несмотря на большое количество коллатералей, они в своей совокупности не могут в полной степени компенсировать кровоток в верхней полой вене. Именно по этой причине патология отличается высоким давлением (около 200-500 мм водного столба).
Выводы
Нарушение кровотока по системе полых вен – патологическое состояние, которое тяжело поддается лечению и имеет высокий уровень летальности. Также в 70% случаев в течение года наблюдается повторная окклюзия или ретромбоз пораженного сегмента. Самыми частыми смертельными осложнениями считаются: ТЕЛА, обширный ишемический инсульт, острая почечная недостаточность, кровотечение с варикозно расширенных вен пищевода и кровоизлияние в головной мозг.
В случае опухолевого поражения сосудов прогноз неблагоприятен. Лечение имеет паллиативный характер и направлено лишь на облегчение имеющихся симптомов и некоторое продолжение жизни пациента.
Для подготовки материала использовались следующие источники информации.
Источник: AptekaTamara.ru
Важнее только сердце
Для того чтобы разобраться в сосудистой системе сердца, необходимо узнать немного его строение. Четырехкамерное сердце человека разделено перегородкой на 2 половины: левую и правую. В каждой половинке есть предсердие и желудочек. Их разделяет также перегородка, но с клапанами, позволяющими сердцу качать кровь. Венозный аппарат сердца представлен четырьмя венами: два сосуда (верхняя и нижняя полые вены) впадают в правое предсердие, а в левое – две легочные.
Система кровообращения в сердце представлена еще аортой и легочным стволом. По аорте, отходящей от левого желудочка, кровь поступает во все органы и ткани туловища человека, кроме легких. От правого желудочка по легочной артерии кровь движется по малому кругу кровообращения, питающему бронхи и альвеолы легкого. Именно так кровь циркулирует в нашем теле.
Венозный аппарат сердца: верхняя полая вена
Так как сердце по объему небольшое, то и сосудистый аппарат также представлен некрупными, но толстостенными венами. В переднем средостении сердца расположена жила, образующаяся за счет слияния левой и правой плечеголовных вен. Называется она верхняя полая вена и относится к большому кругу кровообращения. Диаметр ее доходит до 25 мм, а длина от 5 до 7,5 см.
Верхняя полая вена расположена достаточно глубоко в полости перикарда. Слева от сосуда находится восходящая часть аорты, а справа — медиастинальная плевра. Позади ее выступает передняя поверхность корня правого легкого. Вилочковая железа и правое легкое расположены спереди. Такое достаточно тесное взаимоотношение чревато сдавлением и, соответственно, ухудшением кровообращения.
Верхняя полая вена впадает в правое предсердие на уровне второго ребра и собирает кровь от головы, шеи, верхних отделов грудной клетки и рук. Нет сомнения, что этот небольшой сосуд имеет большое значение в кровеносной системе человека.
Какими сосудами представлена система верхней полой вены?
Несущие кровь жилы находятся вблизи сердца, поэтому при расслаблении сердечных камер они как бы присасываются к нему. За счет этих своеобразных движений в системе создается сильное давление отрицательного характера.
Сосуды, входящие в систему верхней полой вены:
- несколько жил, отходящих от стенок живота;
- сосуды, питающие шею и грудную клетку;
- вены плечевого пояса и рук;
- жилы головы и области шеи.
Слияния и впадения
Какие существуют притоки верхней полой вены? Главными притоками можно назвать плечеголовные вены (правую и левую), образующиеся вследствие слияния внутренней яремной и подключичной вен и не имеющие клапанов. Из-за постоянного низкого давления в них существует риск попадания воздуха при ранении. Левая плечеголовная вена проходит сзади рукояточной части грудины и тимуса, а за ней расположен плечеголовной ствол и левая сонная артерия. Правая одноименная кровеносная нить начинает свой путь от грудино-ключичного сустава и прилегает к верхнему краю правой плевры.
Также притоком является непарная вена, которая снабжена клапанами, находящимися в ее устье. Эта вена берет свое начало в брюшной полости, затем проходит по правой стороне тел позвонков и сквозь диафрагму, следуя позади пищевода к месту слияния с верхней полой веной. Она осуществляет сбор крови от межреберных вен и органов грудной клетки. Лежит непарная вена справа на поперечных отростках грудных позвонков.
При аномалиях сердца возникает добавочная левая верхняя полая вена. В таких случаях ее можно считать нетрудоспособным притоком, который не несет нагрузку на гемодинамику.
Сосуды головы и шеи в системе
Внутренняя яремная вена — это довольно крупная жила, входящая в систему верхней полой вены. Именно она собирает кровь из вен головы и частично шеи. Начинается она возле яремного отверстия черепа и, спускаясь вниз, образует с блуждающим нервом и общей сонной артерией сосудисто-нервный пучок.
Притоки яремной вены делятся на внутричерепные и внечерепные. К внутричерепным относятся:
- менингеальные вены;
- диплоические вены (питающие кости черепа);
- сосуды, несущие кровь к глазам;
- вены лабиринта (внутренние ухо);
- вены мозга.
К диплоическим венам относятся: височные (задняя и передняя), лобная, затылочная. Все эти вены несут кровь в пазухи твердой оболочки мозга и не имеют клапанов.
Внечерепными притоками являются:
- лицевая вена, несущая кровь от губных складок, щек, мочек ушей;
- занижнечелюстная вена.
Глоточные вены, верхние щитовидные вены и язычная впадают во внутреннюю яремную вену на средней трети шеи справа.
Вены верхних конечностей, входящие в систему
На руке вены подразделяются на глубокие, лежащие в мышцах, и поверхностные, проходящие практически сразу под кожей.
Кровь поступает от кончиков пальцев в тыльные вены кисти, затем следует венозное сплетение, образующееся поверхностными сосудами. Головная и основная вены – это подкожные сосуды руки. Основная вена берет свое начало от ладонной дуги и венозного сплетения кисти на тыльной стороне. Она проходит по предплечью и образует срединную вену локтя, которая используется для внутривенных инъекций.
Вены ладонных дуг разделяются на два глубоких локтевых и лучевых сосуда, которые сливаются возле локтевого сустава и получаются две плечевые вены. Затем плечевые сосуды переходят в подкрыльцовые. Подключичная вена продолжает подкрыльцовую и не имеет ветвей. Она соединена с фасциями и надкостницей первого ребра, за счет чего увеличивается ее просвет при поднятии руки. Кровоснабжение этой вены оснащено двумя клапанами.
Сосуды грудной клетки
Межреберные вены пролегают в межреберных промежутках и собирают кровь из грудной полости и частично передней брюшной стенки. Притоками этих сосудов являются спинная и межпозвоночная вены. Они образуются из позвоночных сплетений, расположенных внутри позвоночного канала.
Позвоночные сплетения представляют собой многократно анастомозирующие между собой сосуды, простирающиеся от затылочного отверстия до верхней части крестца. В верхнем отделе позвоночного столба мелкие сплетения перерастают в более крупные и впадают в вены позвоночника и затылка.
Причины сдавления верхней полой вены
Причинами такого недуга, как синдром верхней полой вены, являются такие патологические процессы, как:
- онкологические заболевания (аденокарцинома, рак легкого);
- метастазы при раке молочной железы;
- туберкулез;
- загрудинный зоб щитовидной железы;
- сифилис;
- мягкотканая саркома и другие.
Зачастую сдавление происходит из-за прорастания злокачественной опухоли в стенку вены или ее метастазирования. Тромбоз также может вызвать повышение давления в просвете сосуда до 250-500мм.рт.ст, что чревато разрывом вены и гибелью человека.
Как проявляется синдром?
Симптоматика синдрома может развиться мгновенно без предвестников. Это происходит тогда, когда верхняя полая вена закупоривается атеросклеротическим тромбом. В большинстве случаев симптомы нарастают постепенно. У больного появляются:
- головная боль и головокружение;
- кашель с нарастающей одышкой;
- боли в грудной клетке;
- тошнота и дисфагия;
- изменение черт лица;
- обмороки;
- набухание вен на грудной клетке и шее;
- отечность и одутловатость лица;
- цианоз лица или грудной клетки.
Для диагностики синдрома необходимо пройти несколько исследований. Хорошо зарекомендовали себя рентгенография и допплеровское ультразвуковое исследование. С их помощью можно провести дифференцировку диагнозов и назначить соответствующее хирургическое лечение.
Источник: FB.ru

