Если пациенту планируется трансфузионная терапия необходимо использовать алгоритм и правила проведения трансфузионной терапии в соответствии с Приказом МЗ РФ N 183н. Правила клинического использования донорской крови и (или) ее компонентов от 02.04.2013.
В зависимости от клинической ситуации различают плановую и экстренную трансфузию компонентов крови. Системы и методы определения группы крови и резус-фактора можно прочитать здесь…
Алгоритм и правила трансфузии (переливания) донорской крови и ее компонентов в плановом порядке
- Оформить бланк согласия пациента на операцию переливания компонентов крови;
- Провести первичное исследование групповой и резус-принадлежности крови пациента по системе ABO с использованием цоликлонов: анти-A, анти-B и анти-D. Занести данные в Журнал регистрации результатов определения группы крови и резус-фактора;
- Отправить в лабораторию кровь пациента для определения группы крови и резус- принадлежности, фенотипа по антигенам C, c, E, e, w, C , K, k и наличие/отсутствие антиэритроцитарных антител (по системе Kell). Результаты анализа внести на титульный лист истории болезни. Пациентам, имеющим в анамнезе посттрансфузионные осложнения, беременность, рождение детей с гемолитической болезнью новорожденного, а также пациентам, имеющим аллоиммунные антитела, производят индивидуальный подбор компонентов крови в лаборатории;
- В день трансфузии у пациента провести забор крови из вены: 2–3 мл в пробирку с антикоагулянтом и 3–5 мл в пробирку без антикоагулянта для проведения обязательных контрольных исследований и проб на совместимость. Пробирки должны быть маркированы с указанием Ф.И.О. пациента, № истории болезни, названия отделения, группы крови и Rh-фактора, даты взятия образца крови;
- Перед началом трансфузии врач должен убедиться в пригодности компонентов крови, провести макроскопический осмотр контейнера и его герметичность, проверить правильность паспортизации;
- Провести контрольную проверку группы крови донора и реципиента по системе ABO, а также пробу на индивидуальную совместимость: а) проба на плоскости при комнатной температуре; б) одной из трех проб: конглютинации с 33% полиглюкином или конглютинации с 10% желатином или непрямой реакцией Кумбса;
- При совпадении результатов первичного и подтверждающего определения группы крови по системе AB0, резус-принадлежности, фенотипа донора и реципиента, индивидуальной совместимости, а также сведений об отсутствии у реципиента антиэритроцитарных антител врач выполняет биологическую пробу посредством однократного переливания 10 мл компонентов крови со скоростью 2–3 мл (40–60 капель) в минуту в течение 3–3,5 минут. После этого переливание прекращается и в течение 3 минут осуществляется динамическое наблюдение за состоянием реципиента. Данная процедура повторяется дважды;
- При отсутствии осложнений начать трансфузионную терапию. Осуществлять динамический кардиореспираторный мониторинг, контроль диуреза и температуры тела.
- Заполнить бланк протокола трансфузии донорской крови и (или) ее компонентов, журнал учета температуры при транспортировке донорской крови и/или компонентов (СЗП) и журнал учета разморозки свежезамороженной плазмы;
- После окончания трансфузии донорский контейнер с оставшейся донорской кровью и (или) ее компонентами (~5 мл), а также пробирка с кровью пациента, использованная для проведения проб на индивидуальную совместимость, подлежат обязательному сохранению в течение 48 часов при температуре 2–6 °C в холодильном оборудовании;
- На следующий день после трансфузии (переливания) донорской крови и (или) ее компонентов обязательно назначить клинический анализ крови и анализ мочи.
Источник: anest-rean.ru
Основными методами переливания крови в практической медицине являются:
1. Прямое переливание крови непосредственно от донора к реципиенту
2. Непрямое переливание: донорская кровь консервируется и может храниться некоторое время до переливания
3. Обменное-заменное переливание. При нём из кровеносного русла удаляется гемолизированная, или содержащая яды кровь и вместо неё вводится донорская
4. Аутогемотрансфузия — переливание собственной, заранее заготовленной крови больному для обеспечения плановых операций
Составление наборов и определение групповой принадлежности и резус-фактора крови
Определение группы крови сo стандартными сыворотками
Проводится под руководством врача.
1. Приготовить: тарелки, пипетки, стеклянные палочки, флакон с кровью, шарики, спирт, сыворотки 2 серий.
2. Надеть стерильную одежду.
3. Нанести отдельными пипетками стандартные сыворотки по l-й капле в ячейки специальной тарелки по 2 серии (1, 2, 3 группы).
4. Нанести стеклянной палочкой мазок крови каждой капли сыворотки.
5. Смешать отдельными стеклянными палочками.
6. Добавить в каждую серию по 1 капле физиологического раствора.
7. Наблюдать за реакцией в течение 5 мин.
8. Поставить реакцию с IV группой, если во всех 6 ячейках тарелки произошла реакция агглютинация, для подтверждения результата
Определение группы крови с применением цоликлонов
1. Обработать ампулы с цоликлонами и ампулы с растворителем спиртом.
2. Вскрыть ампулы с цоликлонами анти-А и анти-В и 2 ампулы растворителя
3. Перенести растворитель отдельными пипетками в ампулы с цоликлонами.
4. Встряхнуть несколько раз, закрыть ампулы (полученные реагенты можно хранить до 3 месяцев).
5. Нанести одну большую кашпо цоликлона анти-А и анти-В на чашку.
6. Нанести по одной маленькой капле крови рядом с каплей цоликлона (В 10 раз меньше).
7. Смешать кровь с раствором цоликлона отдельными стеклянными палочками.
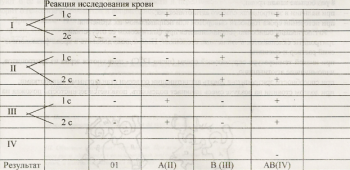
8. Наблюдать в течение 2,5 мин и оценить реакцию по следующей схеме:

Определение группы крови с использованием цоликлонов
При наличии агглютинации она может остаться незамеченной:
- вследствие высокой температуры окружающей среды (28 0С и выше) — реакция начинается поздно или слабо выражена
- в случае неверного соотношения объемов сыворотки и крови; капля сыворотки должна быть в
- 8 раз больше капли крови
- при наличии в эритроцитах слабого агглютиногена
- при истечении срока годности сывороток или неправильном их хранении

Агглютинация ошибочно устанавливается при фактическом ее отсутствии:
- эритроциты склеиваются в «монетные столбики». Необходимо добавить в кровь физиологический раствор и смешать
- при низкой температуре окружающей среды (ниже 12°С) — появляются зерна из эритроцитов, напоминащие агютинащию
- при способности эритроцитов давать агглютинации со всеми стандартными сыворотками
- при долгом стоянии на воздухе смесь начинает подсыхать, появляется зернистость, похожая на агглютинацию
- при нечеткой маркировке на флаконах и ампулах, в сомнительных случаях необходимо провести повторную реакцию с гемаглютинирующей сывороткой другой серии
Определение резус-фактора по стандартной сыворотке-антирезус
- приготовить: пипетки, пробирки, физиологический раствор
- внести пипеткой 2 капли сыворотки в конусную пробирку
- добавить пипеткой 1 каплю крови
- встряхнуть пробирку
- добавить в пробирку 2 капли физиологического раствора
- встряхнуть пробирку или вращать между ладонями в течение 5 мин
- посмотреть на стенки пробирки и оценить результат. Если есть реакция, то у пациента резусположительный фактор
Выявление признаков непригодности крови к переливанию, транспортирование крови из отделения переливания крови
Выявление признаков непригодности крови к переливанию, транспортирование крови из отделения переливания крови.
Показание: определение годности крови к переливанию.
Оснащение: флакон или контейнер с кровью.
Алгоритм действий:
1. Оценить герметичность упаковки: упаковка должна быть абсолютно целостной: никакие следы нарушения целостности недопустимы, при их наличии кровь непригодна для переливания.
2. Оценить правильность паспортизации:
- наличие этикетки с номером
- даты заготовки
- обозначения группы крови и резус принадлежности
- наименование консерванта
- фамилии и инициалов донора
- наименование учреждения-заготовителя
- подпись врача
- штампа о проверке на ВИЧ и вирусный гепатит
3. Обратить внимание на срок годности крови, сопоставить его с датой переливания.
4. Оценить визуально кровь во флаконе: кровь должна быть разделена на три слоя — внизу — красные эритроциты, выше — узкая серая полоска лейкоцитов и тромбоцитов, над ней жёлтая прозрачная плазма). Плазма должна быть прозрачной: хлопья, пленки, сгустки в плазме свидетельствуют о ее инфицированности и непригодности к переливанию, а розовое окрашивание плазмы говорит о гемолизе эритроцитов и непригодности крови к переливанию.
Примечание. Плазма может быть непрозрачной в случае так называемой хиллёзной крови, т. е. крови, содержащей большое количество нейтральных жиров. При нагревании хиллёзной крови до 37 градусов Цельсия, плазма становится прозрачной, если же кровь инфицирована — остается мутной.
Проведение проб на индивидуальную совместимость крови донора и реципиента. Постановка пробы на индивидуальность, совместимость
По группе крови:
- взять у пациента кровь — до 5 мл в пробирку
- отцентрифугировать пробирку с кровью для получения сыворотки
- нанести пипеткой на тарелку 1 каплю сыворотки пациента и мазок крови донора
- смешать стеклянной палочкой сыворотку и кровь
- добавить 1 каплю физиологического раствора;
- наблюдать за реакцией в течение 5 минут
- если нет агглютинации, то гемотрансфузию проводить можно
По резус-фактору на водяной бане:
- взять у больного кровь — до 5 мл в пробирку
- отцевтрифугировать пробирку с кровью больного для получения сыворотки
- нанести пипеткой на чашку Петри 1 каплю сыворотки больного и мазок крови донора
- смешать стеклянной палочкой сыворотку с кровью
- добавить 1 каплю физиологического раствора
- поставить чашку Петри на водяную баню (температура 500 градусов Цельсия)
- ждать результат в течение 10 минут
- если агглютинация отсутствует, можно проводить гемотрансфузию
По резус-фактору с использованuем 33% раствора полиглюкина:
- на дно пробирки внести 2 капли сыворотки больного, 1 каплю крови донора и 1 каплю 33%-ного полиглюкина
- встряхнуть пробирку
- пробирку наклонить почти горизонтально и медленно поворачивают вокруг оси в течение 5 мин
- долить в пробирку 3-4 мл изотонического раствора хлорида натрия
- перемешать, переворачивая пробирку (не взбалтывать!) 2-3 раза
- просмотреть на свет и оценить результат
Если есть реакция агглютинации на фоне просветленной жидкости, то кровь совмещать нельзя! Если содержимое проб ирки равномерно окрашено, то кровь донора совместима с кровью
реципиента.
Постановка биологической пробы
Биологическая проба проводится всем без исключения больным, даже находящимся под
наркозом, при переливании крови и кровезаменителей. Исключение составляет переливние тромбоцитарной массы.
1. Перелить струй но 10-15 мл крови или кровезаменителей внугривенно.
2.
крыть систему на 3 мин.
3. Оценить состояние пациента.
4. Перелить струйно 10-15 мл крови или кровезаменителей внутривенно.
5. Закрыть систему на З мин.
6. Оценить состояние пациента.
7. Перелить струйно 10-15 мл крови или кровезаменителей внутривенно.
8. Оценить состояние пациента.
Примечание. При появлении болей в животе, в груди, пояснице, рвоты, головной боли, одышки, тахикардии, сыпи на коже кровь или кровезаменители вводить нельзя!
Оказание первой помощи при осложнении во время проведения биологической пробы
1. Срочно прекратить введение крови или кровезаменителей, пережав систему
2. Снять флакон и систему, иглу оставить в вене
3. Сообщить врачу
4. Подключить иглу к другой системе, с солевым раствором
5. Наблюдать состояние пациента в течение 2 ч после стабилизации
Подготовка пациента к гемотрансфузии
1. Определить группу крови пациента и донора.
2. Определить резус-принадлежность пациента и донора.
3. Взять кровь на общий анализ крови.
4. Взять мочу на общий анализ мочи.
5. Проверить годность крови во флаконе.
6. Не есть за 2 часа до гемотрансфузии.
7. Опорожнить мочевой пузырь перед перели.ванием крови.
8. Подсчитать пульс, измерить артериальное давление и температуру тела.
9. Поставить приборы на индивидуальную совместимость по группе крови и по резус-фактору.
10. Поставить биологическую пробу.
Источник: kbmk.info
Что необходимо в самом начале?
Перед началом процедуры переливания врач проведет опрос и нужные исследования. Донору или реципиенту необходимо иметь при себе паспорт, для правильного учета всех данных. При их наличии медицинским специалистом будет произведен осмотр пациента или донора, он измеряет кровяное давление и выявит возможные противопоказания.
Правила переливания
Переливание крови по группам крови проводится с учетом определенных основ. Показания к проведению манипуляции, необходимая доза переливаемой жидкости назначаются медицинским специалистом на основании клинических данных и проведенных анализов. Правила переливания крови по группам созданы для безопасности как донора, так и реципиента. Специалист должен, вне зависимости от ранее полученных обследований, лично сделать следующее:
- Выяснить группу по системе АВО и сравнить данные с имеющимися показаниями.
- Выяснить характеристику эритроцитов, как донора, так и реципиента.
- Поставить пробу на общую совместимость.
- Провести биопробу.
Процесс определения принадлежности крови
Важным пунктом переливания является определение принадлежности биологической жидкости и наличия в ней инфекций. Для этого отбирают пробу крови для проведения общего анализа, делят полученное количество на две части и отправляют для исследования. В лаборатории первую проверят на наличие инфекций, количество гемоглобина и др. Вторую же используют для определения группы крови и ее резус-фактора.
Группы крови
Переливание крови по группам крови необходимо для того, чтобы в организме больного не произошло склеивание эритроцитов за счет проведения реакции агглютинации при поступлении исследуемой пробы. Группы крови человеческого организма по системе классификаций АВО делятся на 4 основные разновидности. По классификации АВО разделение происходит за счет присутствия специфических антигенов – А и В. Каждый из них привязан к определенному агглютинину: А привязан к α и В к β соответственно. В зависимости от комбинации этих составляющих и образуются всем известные группы крови. Совмещение одноименных компонентов невозможно, иначе в организме произойдет склеивание эритроцитов, и он просто не сможет дальше существовать. За счет этого возможны лишь четыре известные комбинации:
- 1 группа: антигены отсутствуют, имеется два агглютинина α и β.
- 2 группа: антиген А и агглютинин β.
- 3 группа: антиген В и агглютинин α.
- 4 группа: агглютинины отсутствуют, имеются антигены А и В.
Совместимость групп
Совместимость крови по группам для переливания играет важную роль при проведении операции. Во врачебной практике производится переливание только одинаковых совместимых друг с другом видов. Многие люди задаются вопросом о том, какую группу крови имеют универсальные доноры, но не разбираются в самом процессе. И все же есть и такие подходящие компоненты. Какая группа крови универсальна — вопрос, который имеет однозначный ответ. Люди с первой группой крови за счет отсутствия антигенов являются универсальными донорами, а те, у кого четвертая, считаются универсальными реципиентами. Таблица совместимости групп крови служит для понимания процесса гемотрансфузии.
|
Группа крови |
Кто может переливать (Донор) |
Кому можно переливать (рецепиент) |
|
1 группа |
1 группа |
Все группы |
|
2 группа |
1 и 2 группы |
2 и 4 группы |
|
3 группа |
1 и 3 группы |
3 и 4 группы |
|
4 группа |
Все группы |
4 группа |
Несмотря на то, что в современном мире существует множество способов лечения различных болезней, избежать процесса переливания все еще не представляется возможным. Таблица совместимости групп крови помогает медицинским специалистам проводить операцию правильно, что способствует сохранению жизни и здоровья пациента. Идеальным вариантом переливания всегда будет применение идентичной и по группе, и по резусу крови. Но бывают случаи, когда переливание жизненно необходимо провести в кратчайшие сроки, тогда на помощь приходят универсальные доноры и реципиенты.
Резус–фактор
При научных исследованиях в 1940 году в крови макаки был найден антиген, который в дальнейшем получил наименование резус-фактор. Он является наследственным и зависит от расовой принадлежности. Те люди, в крови которых имеется этот антиген, являются резус-положительными, а при его отсутствии резус-отрицательными.
Совместимость при переливании:
- отрицательный резус подходит для переливания людям с отрицательным резусом;
- положительный резус совместим с кровью любого резуса.
Если использовать резус-положительную кровь пациенту с резус-отрицательной категорией, то в его крови выработаются специальные антирезус-агглютинины, а при еще одной манипуляции произойдет склеивание эритроцитов. Соответственно, такое переливание осуществлять нельзя.
Любая трансфузия – стресс для человеческого организма. Цельную кровь переливают только в том случае, если потеря этой биологической жидкости достигает 25% и выше. При утрате меньшего объема используют кровезаменители. В других случаях показано переливание определенных компонентов, например, только эритроцитарной массы, в зависимости от вида поражения.
Методы проведения пробы
Для проведения пробы на совместимость отобранную сыворотку реципиента перемешивают с пробой от донора на листе белой бумаги, наклоняя его в разные стороны. Через пять минут сравнивают результаты, если склеивание эритроцитов не произошло, донор и реципиент совместимы.
Дальше проверяют совместимость пробы при переливании крови по резусу одним из двух способов.
- В чистую пробирку загружают очищенные при помощи физраствора эритроциты донора, разбавляют массу теплым раствором желатина и двумя каплями сыворотки реципиента. Помещают смесь на водяную баню на 10 минут. По истечении этого времени ее разбавляют физраствором в количестве 7 миллилитров и тщательно перемешивают. Если склеивание эритроцитов не зарегистрировано, донор и реципиент совместимы.
- В пробирку для центрифуги капают 2 капли сыворотки реципиента, 1 каплю полиглюкина и 1 каплю крови донора. Пробирку ставят в центрифугу на 5 минут. Затем, разбавляют смесь 5 мл физраствора, ставят пробирку под углом в 90° и проверяют совместимость. При отсутствии склеивания и изменения цвета донор и реципиент совместимы.
Биопроба
Для снятия риска развития осложнений проводят проверку биопробой. Для этого осуществляют переливание малого количества крови реципиенту, и три минуты следят за его самочувствием. При отсутствии негативных проявлений: увеличение пульса, нарушение дыхания, манипуляцию повторяют еще два раза, внимательно следя за больным. Переливание можно проводить лишь тогда, когда не было обнаружено ни одного негативного проявления, в противном случае операцию не осуществляют.
Методика проведения
После проведения всех необходимых манипуляций по определению группы крови и совместимости начинают проводить само переливание. Вводимая кровь не должна быть холодной, допускается только комнатной температуры. Если операция срочная, то кровь подогревают на водяной бане. Процесс переливания осуществляется капельно при помощи системы, либо же напрямую с использованием шприца. Скорость введения 50 капель за 60 секунд. По ходу переливания медицинские специалисты через каждые 15 минут измеряют пульс и давление у больного. После проведения манипуляции пациенту показан покой и медицинское наблюдение.
Необходимость и противопоказания
Переливание крови у многих ассоциируется с простым капельным введением лекарств. Но это сложный процесс, при котором чужеродные живые клетки попадают в организм больного. И даже при идеально подобранной совместимости есть риск того, что кровь может не прижиться. Именно поэтому врачам крайне важно определить, что без такой процедуры нельзя обойтись. Специалист, назначающий операцию, должен быть твердо уверен, что другие способы лечения не будут эффективными. Если есть сомнение, что переливание принесет пользу, лучше его не проводить.
Последствия несовместимости
Если совместимость при переливании крови и кровезаменителей не была полной, у реципиента могут развиться негативные последствия от такой процедуры.
Нарушения от подобной операции могут быть разными, они бывают связаны с проблемами во внутренних органах или системах.
Появляются частые сбои в работе печени и почек, нарушается метаболизм, деятельность и работа органов кроветворения. Изменения также могут происходить в органах дыхания и нервной системе. Лечение, при любом виде осложнений, должно проводиться как можно раньше, под контролем врача.
Если же несовместимость произойдет при проведении биопробы, человек также почувствует негативные проявления, но в гораздо меньшем объеме. У реципиента может выявиться озноб, болевые проявления в грудной клетке и поясничном отделе позвоночника. Пульс будет учащен, появится чувство тревоги. При обнаружении этих признаков переливание делать нельзя. В настоящее время несовместимость при переливании крови по группам крови практически не встречается.
Источник: FB.ru
Что нужно знать о крови?
Врачи и ученые часто называют кровь внутренней средой организма. Она омывает все органы. Кровь выполняет много важных функций: переносит кислород, питательные вещества и гормоны, удаляет отработанные продукты обмена веществ, обеспечивает иммунную защиту, помогает регулировать температуру тела.
Кровь состоит из двух основных частей:
- Жидкая часть — плазма. Представляет собой раствор солей, ионов, белков и других веществ.
- Клетки крови. Эритроциты (красные кровяные тельца) содержат гемоглобин и обеспечивают транспорт кислорода. Лейкоциты (белые кровяные тельца) обеспечивают неспецифическую и иммунную защиту. Тромбоциты (кровяные пластинки) образуют тромб, когда нужно остановить кровотечение.

В каких случаях онкологические больные нуждаются в переливании крови?
Причиной может стать сама злокачественная опухоль или побочные эффекты противоопухолевого лечения.
Некоторые виды рака, особенно опухоли желудочно-кишечного тракта, опухоли женской половой сферы (влагалища, шейки матки, матки), способны вызывать внутренние кровотечения.
При длительном течении онкологического заболевания в организме возникают различные нарушения, которые вызывают так называемую анемию хронического заболевания.
Некоторые злокачественные опухоли поражают красный костный мозг (главный орган кроветворения), или органы, которые необходимы для поддержания нормального количества кровяных клеток (селезенка, почки). При таких формах рака также может потребоваться переливание крови.
Донорская кровь нужна пациентам после сложных операций, которые сопровождаются большой кровопотерей.
Химиопрепараты и лучевая терапия действуют не только на опухолевые, но и на другие быстро делящиеся клетки в организме. Иногда они наносят достаточно большой урон красному костному мозгу. В нем нарушается выработка кровяных телец, это грозит анемией, кровотечениями, тяжелыми инфекциями на фоне снижения иммунитета. Переливание крови помогает нормализовать состояние пациента и предотвратить осложнения.
Какие бывают виды переливания крови?
У доноров кровь берут «целиком» (иногда только плазму), обычно в количестве 450 мл. Но онкологическому пациенту может быть не нужно всё сразу. В зависимости от ситуации, назначают переливание отдельных компонентов крови.
Переливание эритроцитарной массы
Главная функция эритроцитов (красных кровяных телец) — доставка кислорода к тканям и обратный транспорт углекислого газа в легкие. Состояние, при котором количество эритроцитов в крови уменьшается, называется анемией. Собственно, оно и является показанием к переливанию эритроцитарной массы. Врач принимает решение в зависимости от того, как быстро нарастает анемия:
- При хронической анемии, которая нарастает постепенно, спешка не нужна. Врач наблюдает за состоянием пациента, контролирует уровень эритроцитов и гемоглобина. Если эти показатели сильно снижаются, или ухудшается состояние больного, переливают эритроцитарную массу. При заболеваниях сердца и легких, из-за которых кислород хуже доставляется к тканям, переливание может потребоваться даже при относительно небольшом снижении уровня гемоглобина.
- Острая кровопотеря требует немедленных мер. Обычно это происходит во время хирургических вмешательств. Если врач планирует сложную операцию, во время которой пациент потеряет много крови, гемотрансфузия может быть проведена заранее.
Переливание плазмы
Плазма — жидкая часть крови — выглядит как прозрачная жидкость желтоватого цвета. Она содержит факторы свертывания крови — вещества, которые необходимы для образования кровяного сгустка и остановки кровотечения. Также в плазме находятся вещества, защищающие организм от инфекции.
Плазму можно хранить в замороженном состоянии до 12 месяцев. Когда нужно, её размораживают и переливают полученную свежезамороженную плазму больному.
Основное показание к переливанию плазмы у онкологических больных — повышенная кровоточивость. Также процедура необходима при ДВС-синдроме (синдром диссеминированного внутрисосудистого свертывания) — тяжелом состоянии, при котором в мелких сосудах образуются тромбы, в итоге расходуется весь запас тромбоцитов и факторов свертывания крови, возникает риск тяжелых кровотечений.
Переливание тромбоцитарной массы
Тромбоциты, или кровяные пластинки, принимают участие в образовании тромба и остановке кровотечения. Их уровень может упасть из-за химиотерапии, лучевой терапии, или если опухоль вытеснила нормальную ткань красного костного мозга. Переливание тромбоцитарной массы обычно требуется онкологическим больным в одном из трех случаев:
- если уровень тромбоцитов в крови упал ниже критического значения;
- если имеется повышенная кровоточивость, риск кровотечения;
- если предстоит хирургическое вмешательство, во время которого предполагается большая кровопотеря.
Переливание криопреципитата
Если плазму крови заморозить, а потом отстоять в холодильнике, можно получить концентрированный раствор факторов свертывания крови (фактор VIII, фактор Виллебранда, фибриноген). Иногда, при повышенной кровоточивости, онкологическим больным бывает необходимо переливание такого криопреципитата.
Переливание лейкоцитарной массы
Лейкоцитарная масса может помочь пациентам, у которых в крови сильно снижено содержание белых кровяных клеток и, как следствие, ослаблена иммунная защита. Современные врачи переливают лейкоцитарную массу очень редко. Вместо этого обычно применяют колониестимулирующие факторы (КСФ) — препараты, которые помогают организму производить лейкоциты самостоятельно.
Как проходит процедура переливания крови?
Хотя переливание крови формально и приравнивают к хирургическим вмешательствам, процедура эта совсем не страшная и практически безболезненная. Гемотрансфузию проводят через иглу, которую вводят в вену. Это не больнее, чем обычная внутривенная инъекция. Если у пациента уже установлен центральный венозный катетер, донорскую кровь можно ввести через него.
Процедура может занимать разное время, в зависимости от того, какие компоненты крови переливают: от 30–60 минут (переливание тромбоцитарной массы) до 2–4 часов (переливание эритроцитарной массы).
От кого можно переливать кровь?
- Для вас могут сдать кровь родные или друзья. Главное условие — чтобы кровь данного человека подходила для вас. Такое донорство называют целевым.
- Возможно, врач разрешит вам сдать заранее собственную кровь для себя. Она будет сохранена в банке крови, затем её будут переливать вам по мере необходимости.
- Иногда врачи могут собрать кровь, которую пациент потерял во время операции, и перелить её обратно.
Как проверяют кровь доноров?
Человек, который сдает кровь впервые, должен заполнить анкету, пройти осмотр терапевта, дерматовенеролога, сдать анализы на группу крови, резус фактор, на инфекции: ВИЧ, вирусный гепатит B и C, сифилис, цитомегаловирус. Иногда программа обследования может быть расширена.
Если в крови донора будут обнаружены признаки той или иной инфекции, её отбраковывают и в дальнейшем не используют.
Совместимость крови донора и реципиента проверяют при помощи специального анализа — перекрестной пробы на совместимость крови.
Есть ли альтернативы?
Иногда нарушения со стороны крови можно скорректировать лекарственными препаратами. Например, для увеличения количества лейкоцитов применяют колониестимулирующие факторы.
Однако, в случаях, когда необходимо переливание крови, альтернатив нет. Не существует кровезаменителей, которые могли бы обеспечить аналогичные эффекты. Именно поэтому во всех странах мира, включая Россию, постоянно проводится пропаганда донорства, периодически проходят дни донора. Это важно. Это помогает спасти жизни многих людей.
Насколько это безопасно?
Можно ли заразиться инфекцией от донорской крови? Донорская кровь проходит тщательную проверку, и всё же риски существуют, хотя они и ничтожны. Так, вероятность заразиться ВИЧ через донорскую кровь ниже, чем вероятность того, что в течение жизни человека ударит молния. Риск заражения гепатитом C — 1 к 2 000 000. Врачи и ученые постоянно работают над тем, чтобы свести риски к нулю.
Могут ли перелить несовместимую кровь? Перед гемотрансфузией у реципиента обязательно определяют группу крови и резус-фактор, врач должен убедиться, что кровь донора и реципиента совместимы.
Но кровь разных людей может различаться не только по группе AB0 и резус-фактору. Все нюансы учесть очень сложно. Поэтому есть незначительный риск аллергической реакции. Чаще всего она проявляется в виде повышения температуры тела, озноба, сыпи. Такие осложнения редко бывают опасны для жизни. Для того чтобы, в случае необходимости, оказать пациенту помощь, во время процедуры за его состоянием постоянно наблюдает медицинский работник.
Аллергическая реакция может возникать не только непосредственно во время переливания, но и в течение 48-ми часов после него. Нужно немедленно сообщить врачу, если у вас поднялась температура тела выше 38°C, появился озноб, сыпь, зуд, покраснение кожи, одышка, затруднение дыхания, тошнота, боль в пояснице, кровь в моче, слабость. Самый опасный симптом — боль в груди, он требует немедленных мер. Если вы находитесь дома, нужно сразу вызывать «скорую помощь».
Можно ли отказаться от переливания крови?
Пациент всегда имеет право отказаться от назначенного лечения, будь то химиотерапия, операция или переливание крови. Но нужно помнить о некоторых моментах:
- Врач не станет назначать процедуру, особенно такую серьезную, как переливание крови, просто так. Если доктор решил провести гемотрансфузию — значит, на то есть веские причины, и в первую очередь это в интересах пациента.
- Большая кровопотеря во время операции и значительные нарушения со стороны крови могут привести к смерти или серьезным осложнениям, ухудшить эффективность противоопухолевого лечения.
- Во время гемотрансфузии есть некоторые риски, но они ничтожны, при этом процедура зачастую помогает спасти жизнь пациента.
Европейская онкологическая клиника официально сотрудничает с одним из крупнейших банков крови страны. Мы работаем на основании лицензии на «трансфузиологию в амбулаторных и стационарных условиях», которую наша клиника получила от Департамента здравоохранения Москвы.
Стоимость услуг в Европейской клинике
- Консультация врача-трансфузиолога — 4 500 р.
- Общий анализ крови (CITO) — 1 800 р.
- Проба на совместимость перед переливанием крови — 2 300 р.
- Эритроцитная взвесь, обедненная лейкоцитами (фильтрованная) — 21 760 р.
- Переливание компонентов крови — 3 900 р.
- Стоимость свежезамороженной плазмы (1 доза 250 мл) — 20 100 р.
- Тромбоцитарный концентрат (1 доза) — 68 000 р.
В соответствии с законодательством Российской Федерации (Закон РФ от 9 июня 1993 г. N 5142-I «О донорстве крови и ее компонентов»), заготовка крови, получение кровекомпонентов и их хранение осуществляется исключительно государственными бюджетными учреждениями. Переливание крови нашим пациентам осуществляется на основании лицензии на «трансфузиологию в амбулаторных и стационарных условиях», выданную Департаментом здравоохранения Москвы.
Источник: www.euroonco.ru
