Знать уровень содержания холестерина желательно всем, это важно для сохранения молодости и крепкого здоровья. Информация поможет предотвратить развитие атеросклероза, болезней сердца, сахарного диабета и других малоприятных серьезных недугов. Для определения уровня холестерина терапевты рекомендуют всем обязательно сдавать кровь 1 раз в несколько лет.
Как сдать анализ крови на холестерин правильно
Врачи берут кровь в утреннее время натощак из вены. В течение суток пациент может узнать результаты. Для получения достоверных сведений необходимо соблюдать определенные требования. Специальная подготовка не нужна, однако рекомендуется:
- до забора анализов не принимать никакую пищу (примерно 6-8 часов);
- за 24 часа отказаться от спиртных напитков;
- не курить за 60 минут до исследования;
- за сутки до анализа желательно исключить чрезмерные физические и психоэмоциональные нагрузки;
- нежелательно излишне голодать, максимальное время, в течение которого позволено не есть – 16 часов;
- при сильной жажде накануне забора крови разрешается выпить простую воду без сахара;
- если человек шел быстрым шагом, поднимался по лестнице, перед анализом ему необходимо минут 20 посидеть или полежать;
- при необходимости проведения физиологических процедур, ректального исследования, рентгена, это стоит делать после анализа крови на холестерин;
- если пациент пьет медикаментозные лекарства, об этом нужно проинформировать врача, выдающего направление на анализ.
Благодаря современной технике определить холестерин можно и самостоятельно при помощи экспресс-анализаторов и экспресс-тестов. Результаты готовятся за несколько минут. Для проведения тестов нужно придерживаться всех вышеуказанных рекомендаций и приспособиться брать кровь самостоятельно (из пальца).
Показатели холестерина в крови
В результатах исследования указываются уровень общего холестерина, липопротеинов высокой плотности (ЛПВП), липопротеинов низкой плотности (ЛПНП). Последние два различаются по составу и функциям. Данные липидограммы необходимы врачам для получения полной картины: по соотношению фракций можно сказать о здоровье человека больше, чем по уровню холестерина в целом. Узнайте подробнее о каждом из показателей и том, что означает хороший и плохой холестерин.
Липопротеины низкой плотности
Холестерин ЛПНП принято считать «плохим» по причине того, что представляет для человека серьезную опасность. Если холестерола много, в сосудах образуются атеросклеротические образования, из-за которых в дальнейшем появляются сердечно-сосудистые заболевания. Согласно исследованиям, повышенный ЛПОНП может привести к инфаркту миокарда (при образовании тромбов в сердце), мозговому инсульту (при появлении бляшек в мозге). Чтобы понизить его содержание у взрослых, нужно, к примеру, постоянно делать физические упражнения.
ЛПВП
Холестерин ЛПВП («хороший»), действительно полезен для человека. Он улучшает обменные процессы, регулирует синтез половых гормонов, помогает преобразоваться свету в витамин, усвоиться жирорастворимым витаминам. Еще одно полезное свойство – избавляет кровоток от липопротеинов низкой плотности, предотвращая образование бляшек. Если его в крови много, риски развития заболеваний сосудов и сердца минимальны. Хороший холестерин невозможно получить из привычных продуктов питания, он вырабатывается исключительно организмом. У женщин норма ЛПВП выше, чем у сильного пола.
Общий холестерин
CHOL cкладывается из ЛПВП-холестерина, ЛПНП-холестерина и других липидных компонентов, циркулирующих в крови. Оптимальным уровнем считается количество меньше 200 мг/дл. Показатели выше 240 мг/дл – критически высокое значение. Пациентам, у которых выявлены пограничные цифры, целесообразно сдавать анализы как на общий холестерин, глюкозу, так и на ЛПВП, ЛПНП.
Расшифровка липидограммы
Зачастую люди, получив направление на анализы, видят новое для себя слово – липидограмма. Что это за процедура, кому ее назначают? Липидограмма – анализ на липидный спектр. Ее расшифровка позволяет врачу получить информацию о состоянии пациента, выявить риски возникновения заболеваний почек, печени, сердца, аутоиммунных процессов. В липидный профиль входят несколько обозначений: общий холестерин, ЛПВП, ЛПНП, триглицериды, индекс атерогенности. Последний необходим, чтобы выявить разницу между количеством ЛПВП и ЛПНП.
Норма холестерина
У новорожденного ребенка холестерина в крови содержится меньше 3,0 ммоль/л. По мере его роста и развития концентрация увеличивается по-разному у разных полов. У женщин этот показатель растет медленнее и может резко увеличиться после климакса из-за прекращения защитных действий половых гормонов. Какая же норма холестерина в крови у людей разного пола?
Его содержание может быть в пределах 3,6 ммоль/л до 7,8 ммоль/л. Показатель более 6 ммоль/л считают завышенным, у таких людей возможен риск развития бляшек на сосудах. У каждого своя норма холестерина, однако врачи рекомендуют пациентам не допускать превышения показателей выше 5 ммоль/л. Исключение – молодые женщины во время беременности, люди в возрасте, у которых могут наблюдаться цифры, далекие от среднего показателя.
Еще один значимый момент, требующий внимания – норма липопротеидов низкой плотности. Существуют специальные таблицы этого показателя, на которые можно ориентироваться. Единой нормы нет, однако, если ЛПНП более 2,5 ммоль, придется его снизить до нормальной концентрации, изменив образ жизни и подкорректировав питание. Если люди находятся в группе риска (к примеру, у них сердечно-сосудистые заболевания), лечение потребуется даже при показателе меньше 1,6 ммоль.
Узнайте, какие есть продукты, снижающие холестерин.
Индекс атерогенности
Существует и такой показатель, как индекс, коэффициент атерогенности, показывающий соотношение в крови вредного и полезного холестерина. Формула для вычисления: из показателя общего холестерина вычитывается показатель ЛПВП, полученная сумма делится на ЛПВП. Показатели могут быть следующие:
- у молодых людей допустимая норма – около 2,8;
- у тех, кому за 30 – 3-3,5;
- у людей, склонных к развитию атеросклероза и выраженной болезнью, коэффициент варьируется от 4 до 7 единиц.
Анализы на индекс атерогенности нужны для выявления рисков развития проблем с сердцем, сосудами. Изменения в количестве плохого и хорошего холестерина никак не проявляются, поэтому очень важно своевременно определить их. Как правило, коэффициент атерогенности является частью липидограммы, которую назначают во время стандартных профилактических осмотров. Чаще рекомендовано сдавать биохимический анализы на липидный спектр людям:
- имеющим факторы, повышающие риск заболеваний;
- сидящих на низкожировой диете;
- принимающим лекарства для уменьшения липидов.
Норма триглицеридов
Уровень производных глицерина зависит от возраста. Ранее считалось, что он может быть от 1,7 до 2,26 ммоль/л, и с такими показателями не страшны сердечно-сосудистые заболевания. Последние исследования показали, что вероятность инфаркта миокарда и атеросклероза сосудов возникают даже при 1,13 ммоль/л. С нормальными показателями уровня триглицеридов можно ознакомиться в специальных таблицах.
Для примера, у сильного пола (мужчин) в возрасте 25-30 лет этот показатель варьируется в пределах 0,52-2,81, у женщин аналогичного возраста – 0,42-1,63. Триглецириды могут быть понижены по таким причинам, как поражения печени, заболевания легких, плохое питание, повышены при сахарном диабете, гипертонической болезни, вирусных гепатитах, алкогольном поражении печени. Повышенный уровень грозит ишемической болезнью сердца.
Узнайте подробнее о ЛПНП- что это такое, как сдавать анализ.
Источник: sovets.net
Повышенный холестерин: почему у меня?
Холестерин совершенно не похож на те спирты, которые вызывают опьянение и интоксикацию, однако же и его избыток для организма совсем не полезен. Впрочем, и совсем без холестерина тоже прожить невозможно. Холестерин — это строительный материал для клеточной стенки, это предшественник всех стероидных гормонов (кортизола, альдостерона, половых гормонов).
Существует распространенное убеждение, что высокий холестерин бывает только у тех людей, которые едят много жирной пищи. Ничего подобного. 80% холестерина вырабатывается в организме (в печени, в других тканях) и лишь 20% холестерина поступает с пищей. А вот то количество холестерина, которое вырабатывается организмом, зависит… правильно, от наследственности.
Следовательно, совершенно травоядный человек, убежденный вегетарианец, который мясо видел только на картинке, может иметь высокий холестерин. Следствие номер два: если у ваших ближайших родственников высокий холестерин, то вам нужно контролировать его чаще. Наконец, следствие номер три: только диетой снизить повышенный холестерин часто бывает невозможно.
Как известно, бензин не горит сам по себе. Для того чтобы он вспыхнул, нужна искра. Точно так же и холестерин сам по себе не прилипает к абсолютно здоровым сосудам. Для того чтобы началось его отложение в сосудах, нужна какая-то «спичка». Такой спичкой становятся другие факторы риска: курение, диабет, гипертония, избыточный вес, то есть все то, что само по себе повреждает сосуды, делая их более уязвимыми к развитию атеросклероза.
Увы, очень многие люди носят с собой такие спички… Именно поэтому, кстати, нередко атеросклероз развивается у людей с относительно невысоким холестерином — бензина немного, а спичек целый коробок.
Холестерин: плохой и хороший. В чем разница?
Все слышали о «хорошем» и «плохом» холестерине. Дело в том, что сам по себе холестерин — молекула нерастворимая и просто так в ткани попасть не может. Ему нужен специальный «транспорт». В роли «извозчиков» холестерина выступают специальные белки-переносчики. Причем среди них есть те, которые «подвозят» холестерин в ткани, где он будет откладываться, способствуя развитию атеросклероза, а есть белки, при помощи которых холестерин, наоборот, удаляется из организма.
На медицинском языке «плохой» холестерин называется «липопротеины низкой плотности» (ЛНП, ЛПНП, LDL). Именно этот показатель мы с вами будем искать в биохимическом анализе крови для того, чтобы определить степень риска. «Хороший» холестерин — это «липопротеиды высокой плотности» (ЛВП, ЛПВП, HDL). Чем выше его уровень, тем лучше выводится излишек холестерина из организма.
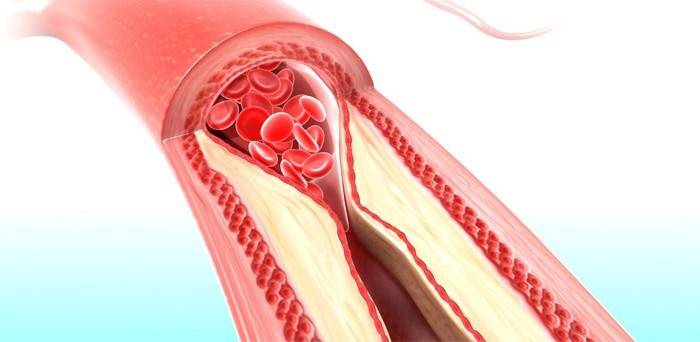
При отложении холестерина в стенке сосуда начинает образовываться атеросклеротическая бляшка. Она растет, начинает суживать сосуд. Пока сужение составляет 20–30%, человек ничего не ощущает. Когда она перекрывает просвет на 50–60%, оставшихся 40% не хватает, чтобы пропустить нужное количество крови, развивается ишемия. Ишемия сердца носит название «стенокардия» — сердцу нужно больше крови, а суженный (стенозированный) сосуд ее дать не может.
Если бляшка рыхлая, непрочная, воспаленная, она может разрушиться, разорваться. Повреждение бляшки организм воспринимает как травму, и на место повреждения приходят тромбоциты — клетки крови, которые отвечают за остановку кровотечения. В сосуде образуется тромб, а значит, внезапно прекращается кровоток и часть ткани сердца, головного мозга или другого органа внезапно остается без крови и погибает.
Этот процесс носит название «инфаркт». Если катастрофа происходит в сердце — это инфаркт миокарда, в головном мозге — инсульт, в артерии ноги — гангрена.
Анализ на холестерин: липидный спектр
Для того чтобы определить обмен холестерина и оценить количество «хорошего» и «плохого» холестерина, выполняют анализ крови, который называется липидный спектр (липидный профиль, липидограмма). Туда входят:
- Общий холестерин
- Холестерин-ЛНП («плохой»)
- Холестерин-ЛВП («хороший)
- Триглицериды
Триглицериды — это еще один показатель жирового обмена, один из основных источников энергии у человека. Считается, что само по себе повышение уровня триглицеридов не так опасно с точки зрения сердечно-сосудистого риска, как повышение холестерина. Высокие триглицериды — это прежде всего фактор риска панкреатита.
В отличие от холестерина триглицериды практически не вырабатываются в организме, а в основном поступают с пищей. Поэтому я могу иногда поверить, что пациент с высоким холестерином действительно соблюдает рекомендованный режим питания, но если у него повышены триглицериды, это значит, что животных жиров он ест гораздо больше, чем нужно.

Нормы холестерина: таблица. Расшифровка анализа на холестерин
Итак, мы получили результаты анализа крови на липиды. Следующее, что нам нужно сделать, — это зачеркнуть графу «норма» в этом анализе. Да-да, не удивляйтесь. Именно так. Ни одна лаборатория в стране не знает нормы холестерина. Этот показатель все время пересматривается мировым медицинским сообществом, но до лабораторий это сокровенное знание почему-то не доходит.
Прежде всего давайте договоримся, что бывает только высокий холестерин, а вот низкого холестерина не бывает. Не существует нижней границы нормы для холестерина. Чем ниже холестерин, тем лучше. Для обеспечения жизненных потребностей организма (строительство клеток, синтез гормонов) холестерина нужно совсем чуть-чуть, и ни один из современных методов лечения не позволяет снизить холестерин так сильно, чтобы эти функции пострадали.
После того как мы перечеркнули (или замазали) «норму» на бланке, давайте впишем туда то, что на самом деле сегодня считается целевыми значениями анализа крови на липиды.
- Общий холестерин <5,0 ммоль/л
- Липопротеиды высокой плотности >1,0 ммоль/л для мужчин и >1,2 ммоль/л для женщин
- Триглицериды <1,7 ммоль/л
А вот целевое значение «плохого» холестерина (ЛНП) зависит от балла по SCORE или от наличия сопутствующих заболеваний.
Целевые значения липопротеидов низкой плотности (холестерина-ЛНП)
| Низкий и умеренный риск осложнений (балл по SCORE≤5) | <3,0 ммоль/л |
| Высокий риск осложнений (балл по SCORE >5, но ≤10) | <2,5 ммоль/л |
| Очень высокий риск осложнений (балл по SCORE >10, ишемическая болезнь сердца, сахарный диабет) | <1,8 ммоль/л |
Уровень холестерина. Нужно ли снижать холестерин
После того как мы определились с целевыми значениями ЛНП, операция «Холестерин» вступает в свою завершающую фазу. Нам предстоит понять, нужно ли снижать холестерин лекарствами или же достаточно изменением питания повлиять на те самые 20%.
Давайте посмотрим на эту таблицу. На первый взгляд она выглядит замысловато, однако в действительности все не так сложно. По горизонтали находим свой уровень «плохого» холестерина (ЛНП), по вертикали — категорию сердечно-сосудистого риска.
Что делать в зависимости от уровня холестерина и вычисляемого риска
| Риск SCORE (%) | Уровень ХС-ЛНП | ||||
| < 1,8 ммоль/л | 1,8 до < 2,5 ммоль/л | 2,5 до < 4,0 ммоль/л | 4,0 до < 5,0 ммоль/л | > 5,0 ммоль/л | |
| < 1%, или низкий риск | Снижения уровня липидов не требуется | Снижения уровня липидов не требуется | Оздоров-ление образа жизни | Оздоров-ление образа жизни | Оздоров-ление образа жизни, возможно назначение лекарств, если не достигнут целевой уровень |
| > 1% до < 5%, или умеренный риск | Оздоров-ление образа жизни | Оздоров-ление образа жизни | Оздоров-ление образа жизни, возможно назначение лекарств, если не достигнут целевой уровень | Оздоров-ление образа жизни, возможно назначение лекарств, если не достигнут целевой уровень | Оздоров-ление образа жизни, возможно назначение лекарств, если не достигнут целевой уровень |
| > 5% до < 10%, или высокий риск | Оздоров-ление образа жизни, возможно назначение лекарств | Оздоров-ление образа жизни, возможно назначение лекарств | Оздоров-ление образа жизни и немедленное назначение лекарств | Оздоров-ление образа жизни и немедленное назначение лекарств | Оздоров-ление образа жизни и немедленное назначение лекарств |
| > 10%, или очень высокий риск | Оздоров-ление образа жизни, возможно назначение лекарств | Оздоров-ление образа жизни и немедленное назначение лекарств | Оздоров-ление образа жизни и немедленное назначение лекарств | Оздоров-ление образа жизни и немедленное назначение лекарств | Оздоров-ление образа жизни и немедленное назначение лекарств |
Категория очень высокого риска:
Перенесенный инфаркт миокарда, операции на сердце и сосудах.
Несколько факторов риска, при оценке по таблице SCORE суммарный риск > 10%.
Категория высокого риска:
Ишемическая болезнь сердца, выраженный атеросклероз сонных артерий, сахарный диабет.
Несколько факторов риска, при оценке по таблице SCORE суммарный риск 5–9%.
Категория умеренного риска:
Несколько факторов риска, при оценке по таблице SCORE суммарный риск 1–4%.
Семейная история ранних сердечно-сосудистых заболеваний (начало ИБС или другого сосудистого заболевания у ближайших родственников по мужской линии < 55 лет, по женской — < 65 лет).
Категория низкого риска:
Один фактор риска, при оценке по таблице SCORE суммарный риск < 1%.
Дальше все просто. Смотрим, что написано в клетке на пересечении уровня плохого холестерина и категории риска. Под «оздоровлением образа жизни» имеется в виду изменение питания, снижение веса и отказ от курения. Если рекомендуется «назначение лекарств», то нужно начинать прием статинов.
О диете при высоком холестерине и приеме статинов мы расскажем в следующий раз.
Источник: www.7ya.ru
Количественное определение холестерина в сыворотке крови по методу Илька.
Принцип метода. Холестерин, содержащийся в сыворотке крови, обрабатывается реактивом Либермана-Бурхарда (смесь уксусного ангидрида, ледяной уксусной кислоты и концентрированной Н2SО4). При этом холестерин теряет воду и превращается в непредельный углеводород, который с уксусным ангидридом образует зеленое окрашивание. Интенсивность полученной окраски определяется на ФЭКе.
Ход работы. В сухую (!) пробирку поместить 2,1 мл реактива Либермана-Бурхарда и осторожно по стенке пробирки добавить 0,1 мл негемолизированной сыворотки крови. Пробирку тотчас же встряхнуть энергичными движениями 8-10 раз и поместить в термостат при температуре 30С на 20-25 минут в темноте. Полученную зеленую окраску колориметрировать на ФЭКе при красном светофильтре против дистиллированной воды в кюветах с толщиной слоя 5 мм.
По найденной экстинкции определить количество холестерина в г/л по стандартной кривой.
Клинико-диагностическое значение определения холестерина в сыворотке (плазме) крови. Содержание холестерина в сыворотке крови у человека зависит от возраста. В сыворотке крови здорового взрослого человека содержится 1,5-2,4 г/л (3,63-5,2 ммоль/л) холестерина, у детей — 1,0-1,3 г/л, юношей — 1,3-1,8 г/л, у людей пожилого возраста выше 2,4 г/л. У мужчин старше 60 лет содержание холестерина в сыворотке крови несколько ниже, чем у мужчин 50-60 лет. Это связано с уменьшением продукции и секреции в кровь половых гормонов. Содержание холестерина сыворотке крови женщин детородного возраста ниже, чем у мужчин; после 60 лет половые различия в уровне этого показателя исчезают.
Уровень крови холестерина отражает состояние липидного обмена. Обмен холестерина часто нарушается при различных заболеваниях.
Гиперхолестеринемия (повышение содержания холестерина в крови) отмечается при атеросклерозе, гипертонической болезни, ишемической болезни сердца, дислипопротеинемиях, сахарном диабете, гипотиреозе, подагре, хроническом алкоголизме, заболеваниях печени, почек и др. Гиперхолестеринемия – наиболее документированный фактор риска коронарного атеросклероза.
Гипохолестеринемия (снижение содержания холестерина в крови) возникает при гипертиреозе, голодании, синдроме мальабсорбции, поражении центральной нервной системы, хронических обструктивных заболеваниях легких, острой стадии воспалительного процесса, дефиците альфа-липопротеинов (болезнь Танжера), онкологических заболеваниях. 6. Количественное определение лецитина в сыворотке крови.
Количественное определение содержания лецитина в сыворотке крови.
Принцип метода. Лецитин извлекается из сыворотки крови горячим спиртом; после минерализации в экстракте колориметрическим методом определяется неорганический фосфор, содержащийся в составе лецитинов. Количество лецитина определяется по стандартной кривой.
Ход работы. В пробирку налить 1 мл сыворотки крови и 2,5 мл спирта. Содержимое пробирки перемешать стеклянной палочкой. Пробирку неплотно закрыть резиновой пробкой и поместить на 10 минут в водяную баню при температуре 80С. Параллельно поставить контрольную пробу с 2,5 мл смеси Блюра. Содержимое обеих пробирок охладить, профильтровать через обезжиренный фильтр в сухие пробирки. Для полноты извлечения содержимое пробирки сполоснуть 1-1,5 мл смеси Блюра и вылить на фильтр.
Полученные фильтраты (опыт и контроль) осторожно выпарить, добавить в каждую пробирку по 5 капель концентрированной серной кислоты и сжечь на слабом пламени спиртовки до появления бурой окраски и тяжелых белых паров. Пробирки охладить на воздухе, добавить по 5-6 капель пергидроля и содержимое пробирок вновь сжечь до обесцвечивания жидкости. После охлаждения в каждую пробирку добавить по 2 мл бидистиллированной воды, нейтрализовать содержимое пробирок 6-7 каплями 33% раствора едкого натра, после чего добавить по 2,5 мл ацетатного буфера (рН — 4,0), 0,5 мл 2% раствора молибденовокислого аммония и 1 мл 1% раствора аскорбиновой кислоты. Содержимое пробирок тщательно перемешать и через 10 минут колориметрировать на ФЭКе с красным светофильтром (опыт против контроля). Содержание лецитина в сыворотке крови в г/л рассчитать по калибровочному графику.
Клинико-диагностическое значение определение содержания лецитина в сыворотке крови. Содержание лецитина в сыворотке крови здорового человека зависит от возраста, составляя в среднем 1,5-2,7 г/л. Изменение содержания лецитина в крови наблюдается при ряде заболеваний (атеросклероз, сахарный диабет, микседема и др.). 7. Определение протеолитичсской активности аланинаминотрансферазы.
Источник: StudFiles.net
Показания
Определение уровня общего холестерина входит в биохимический скрининг при проведении диспансеризации населения. Назначение анализа показано при повышенном артериальном давлении, дискомфорте в области сердца и перемежающейся хромоте. Такие симптомы свидетельствуют о наличии значимых сужений сосудов, характерных для атеросклероза аорты и артерий. Уменьшение диаметра сосудов происходит за счёт скопления холестерина в местах микроповреждений стенок. Анализ крови на холестерин назначают совместно с общим белком и исследованием мочи при сокращении объёма выделяемой мочи, утренней отёчности лица и голеней. Эти проявления могут говорить о нефротическом синдроме при болезнях почек.
Проведение исследования на холестерол показано при сонливости, быстром наборе веса и сухости кожных покровов. Такие симптомы могут возникать при снижении функции щитовидной железы и развитии гипотиреоза. Розовато-желтые отложения под кожей (ксантомы), особенно – в области век и голеней являются проявлениями семейной формы гиперхолестеринемии. В таких случаях исследование холестерина назначается с целью мониторинга за течением заболевания и проводимыми гиполипидемическими мероприятиями. Противопоказаний к проведению анализа крови на общий холестерин нет.
Подготовка к анализу
Анализ на холестерол желательно сдавать до 11:00 утра, после 8-12 часового голодания. Можно пить чистую негазированную воду. Кровь берут в любой лаборатории из локтевой вены с использованием одноразового шприца или специальной вакуумной системы. На пробирке с биоматериалом указывают ФИО пациента, место и время забора крови. Информацию вносят в электронную базу данных. Промаркированную ёмкость помещают в контейнер и направляют в лабораторию. Для исследования используется сыворотка крови.
В арсенале лабораторий имеется множество способов определения общего холестерина в крови: около 150 колориметрических методов, нефелометрические, титрометрические, флюориметрические, гравиметрические, газохроматографические и энзиматические методики. В крупных лабораториях наиболее часто используют последний способ. На первом этапе исследования изготавливают кислотную смесь, которая состоит из 10 мл ледяной уксусной кислоты, 50 мл уксусного ангидрида и 10 мл концентрированной серной кислоты. Такой раствор хранится в холодильнике в темной ёмкости с плотно закрытой крышечкой.
К 2,1 мл кислотной смеси по стенке пробирки очень медленно вливают 0,1 мл исследуемой сыворотки. Важно, чтобы сыворотка не содержала следов гемолиза и желтушности. Раствор тщательно перемешивают, стряхивают и ставят на 20 минут в термостат, поддерживающий температуру 37 градусов. Затем при определенной длине оптической волны проводят фотометрирование смеси и сравнение с окраской калибровочного раствора. Для получения результатов анализа требуется не более суток. В срочных ситуациях результаты исследования можно узнать в течение часа.
Нормальные значения
В норме определенное количество холестерина всегда находится в крови, так как его синтез и использование организмом являются непрерывным процессом. Единица измерения холестерола – ммоль/л (миллимоль на литр). У детей до 5 лет содержание холестерина в крови колеблется от 2,90 до 5,25 ммоль/л, в возрасте от 5 до 20 лет – от 2,93 до 5,23 ммоль/л. У взрослых мужчин 20-40 лет показатель составляет 3,21-6,99 ммоль/л, у женщин – 3,08-6,24 ммоль/л. Уровень холестерина у мужчин в возрасте 40-60 лет находится в диапазоне 3,91-7,17 ммоль/л, у женщин – 3,81-7,77 ммоль/л. Концентрация холестерола в крови у пожилых мужчин от 60 лет и старше составляет 3,73-7,15 ммоль/л, у женщин – 4,43-7,85 ммоль/л.
Референсные значения холестерина увеличиваются с возрастом. После 20 лет появляются половые различия, которые связаны с колебаниями уровня андрогенов и эстрогенов. Андрогены повышают уровень холестерола в крови, а эстрогены его понижают, поэтому у мужчин более высокое содержание холестерина приходится на молодой и зрелый возраст, а у женщин возникает с наступлением менопаузы после 50 лет. Относительное физиологическое увеличение концентрации холестерина в крови на 12-15% наблюдается при беременности. Это связано с усиленным синтезом жиров, которые необходимы для строительства тканей плода. В осенне-зимний период снижается интенсивность обмена веществ, и уровень холестерола может повыситься в среднем на 3-5%.
Повышение показателя
Повышение уровня холестерина напрямую связано с низким уровнем физической активности, сопровождающемся застойными явлениями и нарушением обмена веществ в организме. Концентрация холестерола в крови увеличивается при нефротическом синдроме. Причинами гиперхолестеринемии в этих случаях являются снижение катаболизма в результате уменьшения активности в крови лецитин-холестерин-ацилтрансферазы и липопротеидлипазы, увеличение синтеза холестерина в печени. Избыточное содержание холестерина наблюдается при вирусном, алкогольном и лекарственном поражении печени, желчнокаменной болезни, эндогенных метаболических нарушениях (холестаз беременных, муковисцидоз). Повышение показателя связано с выходом желчи в кровь при внутри- или внепеченочном холестазе.
Снижение показателя
Снижение уровня холестерина в крови наблюдается при болезнях печени с проявлениями тяжёлой печеночной недостаточности. Причиной гипохолестеринемии является угнетение синтеза липофильного спирта печенью. Уменьшение содержания холестерола в крови отмечается при тяжелых заболеваниях кишечника и поджелудочной железы. В этих случаях нарушается процесс всасывания холестерина, поступающего с пищей. При злокачественных опухолях уровень холестерина также уменьшается из-за быстрого роста патологической ткани, на формирование которой уходит большое количество липофильных спиртов. Гипохолестеринемия сопровождает тяжёлые травмы, глубокие ожоги и сепсис. Это связано с повышенным катаболизмом холестерина в организме.
Лечение отклонений от нормы
При повышении холестерина в крови в первую очередь рекомендуется изменить образ жизни. Для улучшения обмена веществ показана ежедневная физическая нагрузка умеренной интенсивности продолжительностью 30-40 минут. Из рациона питания следует исключить продукты, содержащие транс-жирные кислоты (маргарин, сливочное масло, майонез, свинину). Необходимо употреблять овощи, фрукты, крупы и хлеб из зерен грубого помола, постное мясо, молочные продукты пониженной жирности, соевый белок и морепродукты. Снизить уровень холестерина в крови помогают чеснок, зелёный чай и некоторые биологические добавки. При высоком содержании холестерина необходимо обратиться к лечащему врачу (терапевту, кардиологу, неврологу) для решения вопроса о назначении медикаментозного лечения.
Источник: illnessnews.ru
Холестерин (холестерол) поступает в организм с пищей, а также образуется в печени. Он входит в состав желчных кислот, гормонов (половых, коры надпочечников) и витаминов. Так, витамин D образуется в коже под. воздействием солнечных лучей и в свою очередь влияет на кальциево-фосфорный обмен, поэтому холестерин необходим для нормального функционирования организма человека. Тем не менее, его избыток чрезвычайно вреден. В крови холестерин находится в составе ЛПВП, ЛПНП, ЛПОНП, поэтому речь идет об общем холестерине.
Материалом для исследования уровня холестерина в крови является сыворотка, а его показатели зависят от пола и возраста.
Содержание холестерина в сыворотке крови
| Возраст, годы | Показатель нормы, г/л | |
| Мужчины | Женщины | |
| До 4 | 2,95-5,25 | 2,90-5,18 |
| 5-10 | 3,13-5,25 | 2,26-5,30 |
| 10-15 | 3,08-5,23 | 3,21-5,20 |
| 15-20 | 2,93-5,10 | 3,08-5,18 |
| 20-25 | 3,21-5,64 | 3,16-5,59 |
| 25-30 | 3,44-6,32 | 3,32-5,75 |
| 30-35 | 3,57-6,58 | 3,37-5,96 |
| 35-40 | 3,37-5,96 | 3,37-5,96 |
| 40-45 | 3,91-6,94 | 3,81-6,53 |
| 45-50 | 4,09-7,15 | 3,94-6,86 |
| 50-55 | 4,09-7,17 | 4,20-7,38 |
| 55-60 | 4,04-7,15 | 4,45-7,77 |
| 60-65 | 4,12-7,15 | 4,45-7,69 |
| 65-70 | 4,09-7,10 | 4,43-7,85 |
| Более 70 | 3,73-6,86 | 4,48-7,25 |
При уровне холестерина 5,18-6,19 ммоль/л сыворотки крови существует риск развития атеросклероза и ишемической болезни сердца, более 6,22 ммоль/л сыворотки крови — риск высокий. У детей умеренный риск развития этих же заболеваний наблюдается при содержании холестерина в сыворотке крови 4,4-5,15 ммоль/л и высокий при превышении значения 5,18 ммоль/л.
Повышение уровня холестерина в крови может быть связано с приемом лекарственных препаратов (витамина С, амиодарона, циклоспорина, андрогенов, мочегонных средств, глюкокортикостероидов, миконазола, леводопы и др.), также на результаты исследования влияет злоупотребление жирной пищей.
Снижение уровня холестерина в крови отмечается при использовании консервантов для сыворотки (тимерозал, натрия азид), а также на фоне лечения лекарственными препаратами (аспарагиназой, карбутамидом, кломифеном, холестирамином, эстрогенами, доксазоцином, клонидином, интерферонами, кетоконазолом, тироксином и празозином и др.). Недостаток жиров в питании также сказывается на липидном составе крови.
Определение уровня холестерина в крови имеет диагностическую цель, а также проводится для контроля эффективности лечения.
Повышение уровня холестерина в крови (гиперхолестеринемия) выявляется при наследственных нарушениях обмена веществ, заболеваниях печени и почек, раке поджелудочной железы, гликогенозах, синдроме преждевременного старения, острой порфирии, анорексии неврогенного происхождения и недостатке соматотропного гормона.
Сниженное содержание холестерина в крови (гипохолестеринемия) определяется при недостатке апопротеинов в крови, печеночной недостаточности, раке печени, заболеваниях пищеварительной системы с нарушением всасывания питательных веществ, анемиях, ожоговой болезни. Аналогичный результат выявляется при ревматоидном артрите, хронических обструктивных заболеваниях легких, патологии сосудистой системы кишечника.
Классический способ определения концентрации холестерина в сыворотке крови — реакция Либермана — Бурхарда. При взаимодействии холестерина со смесью уксусной и серной кислот, а также уксусного ангидрида в безводной очень кислой среде образуется вещество изумрудного цвета. Однако примеси, содержащиеся в сыворотке крови, могут искажать результат — вступать в реакцию и придавать полученной жидкости другой цвет (голубой, бурый).
Наиболее часто проводится определение уровня холестерина в крови методом Илька со следующими реактивами: концентрированная серная кислота, ледяная уксусная кислота, уксусный ангидрид и чистый этиловый спирт. Для исследования можно использовать сыворотку или плазму крови, показатель нормального содержания холестерина в этом случае 4,65-6,46 ммоль/л (180-250 мг/дл).
Источник: analizy.vse-zabolevaniya.ru
