Легочная гипертензия
 Легочная гипертензияСогласно определению Европейского общества кардиологов — ЕОК (2008 г.), легочная гипертензия (ЛГ) — это гемодинамическое и патофизиологическое состояние, характеризующееся повышением давления в легочной артерии (ЛА) до 25 мм рт. ст. и выше, которое определяют по данным катетеризации правых отделов сердца.
Легочная гипертензияСогласно определению Европейского общества кардиологов — ЕОК (2008 г.), легочная гипертензия (ЛГ) — это гемодинамическое и патофизиологическое состояние, характеризующееся повышением давления в легочной артерии (ЛА) до 25 мм рт. ст. и выше, которое определяют по данным катетеризации правых отделов сердца.
Основы изучения параметров гемодинамики малого круга кровообращения и изменений давления в легочной артерии заложил W. Forssmann, который доказал безопасность катетеризации правых отделов сердца. Дальнейшее внедрение этого метода в клиническую практику A. Cournand и D. Richard получило признание научной общественности и было удостоено Нобелевской премии в области медицины. В настоящее время методы катетеризации камер сердца и сосудов совершенствуются, что способствует их широкому внедрению в клиническую практику.
Классификация легочной гипертензии
Повышение давления в легочной артерии — синдром, который выявляют при различных заболеваниях.
В зависимости от локализации повышенного сопротивления в сосудах легких (ЛСС) различают следующие формы легочной гипертензии:
- прекапиллярную (артериальную) — идиопатическую легочную гипертензию (ИЛГ), посттромбоэмболическую ЛГ (ПТЭЛГ), высокогорную ЛГ, а также ЛГ при ревматических заболеваниях, хроническом обструктивном заболевании легких (ХОЗЛ), синдроме Эйзенменгера, шистосомозе, ЛГ лекарственной и токсической этиологии и др.;
- посткапиллярную (венозную) — при левожелудочковой недостаточности любой этиологии (систолическом и диастолическом вариантах), митральном и аортальном пороках, миксоме и тромбозе левого предсердия (ЛП);
- смешанную — при врожденных пороках сердца с увеличенным легочным кровотоком и при митральном стенозе (МС) в связи с развитием «второго барьера».
Наиболее распространенной является Клиническая классификация легочной гипертензии, предложенная в 1998 г. и пересмотренная впоследствии экспертными комиссиями в Венеции (2003 г.) и Калифорнии (2008 г.) (см. табл.).
|
1. Легочная артериальная гипертензия (ЛАГ) |
|
|
1.1 Идиопатическая легочная гипертензия (ИЛГ) |
|
|
1.2 Наследственная |
1.2.1 Bone morphogenetic protein receptor 2 — BMRP2 |
|
1.2.2 Activin receptor-like kinase 1-gene — ALK1, endolgin (с врожденной геморрагической телеангиэктазией или без нее) |
|
|
1.2.3 Неизвестной этиологии |
|
|
1.3 Ассоциированная с действием лекарств или токсинов |
|
|
1.4 Ассоциированная со следующими состояниями: |
1.4.1 Ревматическими заболеваниями |
|
1.4.2 ВИЧ-инфекцией |
|
|
1.4.3 Портальной гипертензией |
|
|
1.4.4 Врожденными пороками сердца |
|
|
1.4.5 Шистосомозом |
|
|
1.4.6 Хронической гемолитической анемией |
|
|
1.5 Персистирующая легочная гипертензия новорожденных |
|
|
1.6 Веноокклюзионная болезнь легких и/или гемангиоматоз легочных каппиляров |
|
|
2. Легочная гипертензия, ассоциированная с поражением левой половины сердца |
2.1 Систолическая дисфункция |
|
2.2 Диастолическая дисфункция |
|
|
2.3 Заболевания клапанов сердца |
|
|
3. Легочная гипертензия, ассоциированная с заболеваниями легких и/или гипоксией |
3.1 При ХОЗЛ |
|
3.2 При интерстициальных болезнях легких |
|
|
3.3 При других заболеваниях легких со смешанными обструктивно-рестриктивными причинами |
|
|
3.4 Легочная гипертензия при нарушениях сна |
|
|
3.5 Легочная гипертензия при гиповентиляционной патологии альвеол |
|
|
3.6 Легочная гипертензия при длительном пребывании в условиях высокогорья |
|
|
3.7 Легочная гипертензия при пороках развития легких |
|
|
4. Хроническая посттромбоэмболическая легочная гипертензия |
|
|
5. Легочная гипертензия с неизвестными и/или многофакторными механизмами |
5.1 Гематологические заболевания: миелопролиферативные заболевания, состояние после спленэктомии |
|
5.2 Системные заболевания, саркоидоз, гистоцитоз Х, лимфангиолейомиоматоз, нейрофиброматоз, васкулит |
|
|
5.3 Метаболические нарушения: болезни накопления гликогена, болезнь Гоше, заболевания щитовидой железы |
|
|
5.4 Другие причины: опухолевая обструкция, фиброзирующий медиастинит, хроническая почечная недостаточность при пребывании на диализе |
|
В настоящее время особое внимание экспертов привлечено к легочной артериальной гипертензии, так как именно эта форма легочной гипертензии характеризуется наиболее серьезным прогнозом. Разработка современных видов лечения также ориентирована на пациентов данной группы.
Для оценки выраженности легочной гипертензии используют рекомендации ВОЗ (2003 г.) с выделением 3 степеней повышения давления в легочной артерии:
— легкая (25-45 мм рт. ст.);
— средняя (46-65 мм рт. ст.);
— выраженная (выше 65 мм рт. ст.).
Эксперты ВОЗ (1998 г.) предложили определять функциональный класс (ФК) сердечной недостаточности (СН) у больных с легочной гипертензией, что позволит установить тяжесть и прогноз при ЛГ, а также уточнить показания к проведению различных методов лечения и оценить их эффективность:
I ФК — отсутствие значимого ограничения физической активности, обычная активность не вызывает увеличения выраженности одышки, слабости, боли в груди, пресинкопе (бессимптомная легочная гипертензия);
II ФК — умеренное снижение физической активности; отсутствие дискомфорта в покое, но обычный уровень активности вызывает появление умеренно выраженных симптомов (одышки, слабости, боли в груди, пресинкопе);
III ФК — значительное снижение физической активности. Отсутствие дискомфорта в покое, но уровень активности ниже обычного вызывает появление умеренно выраженных симптомов (одышки, слабости, боли в груди, пресинкопе);
IV ФК — одышка и/или слабость в покое. Выраженность симптомов увеличивается при минимальной нагрузке. Неспособность выполнять любую физическую нагрузку, возможны признаки правожелудочковой недостаточности.
Эпидемиология легочной гипертензии
Принято считать, что легочная гипертензия является достаточно распространенным заболеванием, хотя истинная заболеваемость и смертность от этой патологии (преимущественно легочная артериальная гипертензия) изучены недостаточно, а имеющиеся сведения базируются на данных национальных центров по изучению этого синдрома и результатах научных исследований.
соответствии с данными национального французского регистра распространенность легочной артериальной гипертензии составляет 15 случаев на 1 млн человек и почти в половине случаев (6 на 1 млн человек) представлена идеопатической легочной гипертензией. Признаки ЛГ выявляют у 80% пациентов с ревматическими заболеваниями, в 6 раз чаще при портальной гипертензии и в 6-12 раз чаще у инфицированных вирусом иммунодефицита человека (ВИЧ), чем в общей популяции.
Морфологические изменения при легочной гипертензии
Для всех форм легочной гипертензии общими признаками являются гипертрофия и/или дилатация правого желудочка (ПЖ) сердца, расширение основного ствола и основных ветвей легочной артерии. Интима этих сосудов имеет несколько эластических мембран, придающих ей слоистое строение (рис. 1). При развитии легочной гипертензии стенки ствола и крупных ветвей утолщаются, отмечается липоидоз их стенок. Выраженность этих изменений зависит от степени повышения давления в легочной артерии, величины и локализации сопротивления сосудов легких, а также от длительности заболевания.
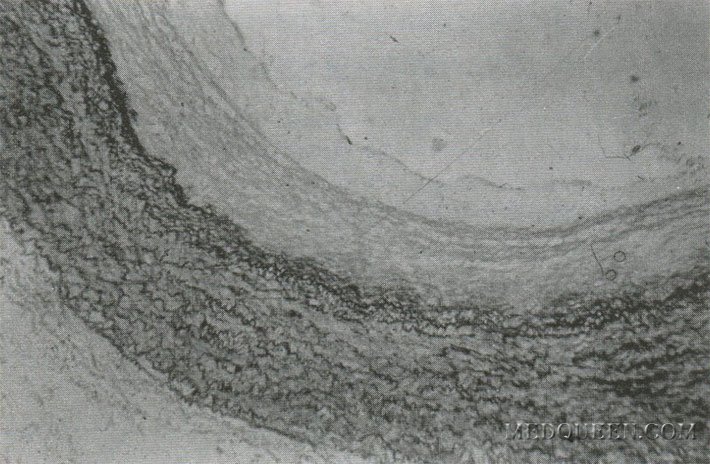
Рис. 1. Стенка крупного ствола ЛА. Слоистое строение интимы
У больных с прекапиллярной формой легочной гипертензии изменения в сосудах системы легочной артерии значительно выражены и отмечаются во всех слоях стенки с пролиферацией интимы вплоть до облитерации сосуда (рис. 2), развития внутрилегочных шунтов и образования гломусных анастомозов (рис. 3). Часто обнаруживают микротромбозы. В легочных венах мышечный слой, как правило, атрофирован.

Рис. 2. Пролиферация интимы в мелком легочном сосуде

Рис. 3. Гломусный анастомоз
При посткапиллярной легочной гипертензии в артериолах и мелких артериях выражена гипертрофия циркулярных мышечных волокон, появляются дополнительные эластические мембраны и продольный мышечный слой, расположенный медиально от внутренней эластической мембраны. Характерны выраженная гипертрофия мышечных элементов мелких вен и склероз их интимы.
Патогенез легочной гипертензии
Патогенетические механизмы легочной гипертензии разнообразны, причем в ее возникновении и прогрессировании при различных заболеваниях могут принимать участие несколько патогенетических факторов одновременно или последовательно. В свете новых представлений ключевым звеном патогенеза легочной гипертензии признана эндотелиальная дисфункция (ЭД) легочных сосудов. Она может возникнуть в результате наследственных механизмов, под влиянием факторов внешней среды, которые изменяют баланс метаболизма оксида азота (NО), с одной стороны, и эндотелина и тромбоксана — с другой. Это приводит к нарушениям вазоактивности легочных сосудов и их вазоконстрикции. Еще одним важным компонентом патогенеза легочной гипертензии является снижение синтеза простациклина, вследствие чего активируются внутриклеточные механизмы, запускающие гиперплазию и гипертрофию гладкомышечных элементов, апоптоз, пролиферацию, фибробластоз, воспаление и ангиогенез.
Одними из ключевых моментов в развитии легочной гипертензии являются повышение концентрации эндотелина и активация рецепторов к нему. Причиной этого может быть как увеличение его продукции, так и уменьшение утилизации в легких. Эффекты эндотелина реализуются посредством эндотелиновых рецепторов А- и В-типов.
рецепторы находятся на гладких мышечных клетках, а В-рецепторы — на клетках эндотелия. Другими важными механизмами в патогенезе легочной гипертензии являются нарушение синтеза или доступности NО и активация тромбоцитов, которая сопровождается высвобождением целого ряда биологически активных веществ: серотонина, факторов свертываемости крови, тромбоцитарного фактора роста, вследствие чего в системе легочной артерии развивается прокоагулянтное состояние и возникают тромботические осложнения, которые приводят к основным эффектам эндотелиальной дисфункции, характерным для всех форм легочной артериальной гипертензии (рис. 4):
- вазоконстрикции;
- ремоделированию сосудов;
- тромбообразованию.

Рис. 4. Алгоритм патофизиологических изменений при ЛАГ
Особенности патогенеза различных форм легочной гипертензии
Венозная (посткапиллярная) легочная гипертензия. К эндотелиальной дисфункции легочных сосудов более чем в 80-90% случаев приводит поражение левых отделов сердца, сопровождающееся повышением давления в левом предсердии. При митральной недостаточности, аортальных пороках, ишемической болезни сердца (ИБС) и дилатационной кардиомиопатии (ДКМП) основной причиной повышения давления в левом предсердии является нарушение систолической функции левого желудочка (ЛЖ) сердца, а при артериальной гипертензии, гипертрофической кардиомиопатии (ГКМП) и амилоидозе сердца систолической дисфункции предшествует диастолическая дисфункция. При митральном стенозе, миксоме левого предсердия и его тромбозе, в том числе шаровидном, давление в левом предсердии повышается из-за нарушения оттока крови из него.
У больных с перечисленной патологией систолическое давление в легочной артерии (СДЛА), как правило, не достигает высоких цифр и соответствует I-II степени легочной гипертензии. Исключением является митральный стеноз, при котором возможно его повышение до 100 мм рт. ст. и выше, нормализующееся, как правило, через 6-12 мес после комиссуротомии или баллонной вальвулотомии.
Легочно-артериальная (прекапиллярная) гипертензия неоднородна по патогенезу.
При тромбоэмболии легочной артерии (ТЭЛА) легочная гипертензия развивается по двум основным механизмам:
- обтурация ветвей легочной артерии тромботическими массами и связанное с этим повышение ЛСС, приводящее к эндотелиальной дисфункции в сосудах ЛА;
- воздействие рефлекторных и гуморальных механизмов с высвобождением биологически активных веществ из элементов тромбов (преимущественно тромбоцитов), что особенно важно для формирования посттромбоэмболической легочной гипертензии, которая развивается приблизительно у 5% пациентов, перенесших ТЭЛА.
При ревматических заболеваниях соединительной ткани (системная склеродермия, системная красная волчанка, полиартериит, аорто-артериит с поражением системы ЛА и др.) пусковым механизмом в патогенезе легочной гипертензии является уменьшение сосудистого русла легочной артерии и повышение ЛСС за счет воспалительных и склеротических изменений в этих сосудах, приводящих к ЭД сосудов.
В основе повышения СДЛА у пациентов с ХОЗЛ и при торакодиафрагмальных болезнях, ночном апноэ, синдроме Пикквика, а также улиц, проживающих в условиях высокогорья, основной причиной ЭД легочных сосудов является альвеолярная гипоксия, что было доказано в классических работах Эйлера и Лильестранда (1946) и известно как рефлекс Эйлера-Лильестранда. Механизмы спазма легочных сосудов при альвеолярной гипоксии до настоящего времени полностью не раскрыты. Согласно имеющимся данным, медиаторами сужения сосудов являются катехоламины, гистамин, ангиотензин II, тромбоксан А2 и некоторые другие простагландины, вазопрессин и некоторые лейкотриены. Следует отметить, что вазоактивные медиаторы регулируют не только сосудистый тонус, но и проницаемость сосудистой стенки, влияют на тромбообразование и пролиферацию гладкомышечных клеток сосудистой стенки и фибробластов. Зачастую эти изменения носят локальный характер соответственно участкам гиповентиляции альвеолярной ткани.
К патогенетическим механизмам легочной гипертензии у пациентов с ХОЗЛ относятся также нарушение функции дыхательных мышц, повышение внутригрудного давления, увеличение минутного объема крови в результате гипоксического раздражения хеморецепторов аортальной и синокаротидной зоны, нарушение реологии крови с формированием вторичной полицитемии. При развитии легочной гипертензии у больных с ночным апноэ имеет значение частичное сужение верхних дыхательных путей во время сна.
По результатам многочисленных клинических исследований с выполнением катетеризации правого желудочка и легочной артерии, проведенных с участием этих больных, сделан важный вывод о том, что СДЛА при бронхолегочных заболеваниях, как правило, достигает не более 40-50 мм рт. ст., прогрессирует крайне медленно, возрастая за 2-3 года в среднем на 2 мм рт. ст., либо практически не изменяется. В то же время следует заметить, что даже небольшое повышение давления в легочной артери у таких больных может иметь прогностическое значение. При СДЛА >45 мм рт. ст. продолжительность жизни редко превышает 5 лет.
При врожденных пороках сердца (ВПС) с увеличенным легочным кровотоком: дефекте межжелудочковой перегородки (ДМЖП), открытом артериальном протоке (ОАП), дефекте межпредсердной перегородки (ДМПП) — различают врожденную и приобретенную формы легочной гипертензии. Впервые мнение о врожденном характере легочной гиперензии при этих пороках высказал Edwards (1950), который обнаружил сходство в строении легочных сосудов у плода и умерших больных с комплексом Эйзенменгера. В этих случаях уже в раннем детском возрасте у больных с ВПС доминируют признаки ЛГ с высоким ЛСС, на фоне которого артериовенозный сброс практически отсутствует или возникает обратный сброс крови. Эту форму легочной гипертензии при врожденных пороках сердца некоторые авторы называют «врожденным комплексом Эйзенменгера». Однако при ВПС чаще наблюдают приобретенную форму ЛГ, патогенез которой связан с гиперволемией малого круга, которая вначале приводит к развитию умеренной легочной гипертензии, когда среднее давление в легочной артерии не превышает 50-55 мм рт. ст., а ЛСС остается нормальным. Это так называемая гиперволемическая форма легочной гипертензии. В дальнейшем возникает спазм легочных сосудов, в связи с чем повышается ЛСС, что можно объяснить включением фактора эндотелиальной дисфункции с дисбалансом вазоактивных веществ и присоединением морфологических изменений легочных сосудов в виде пролиферации интимы, миэлоэластофиброза и т. д. В их развитии, возможно, имеют значение частые воспалительные процессы в бронхолегочной системе в детском возрасте из-за гиперволемии малого круга. Таким образом, в сложном патогенезе легочной гипертензии при ВПС важную роль играют факторы, которые приводят к ЛГ, ремоделированию сосудов легких и тромбообразованию:
— перегрузка левого предсердия;
— переполнение венозного русла легких;
— воспалительные процессы в легких;
— рефлекторный спазм артериол;
— эндотелиальная дисфункция.
Пусковые факторы в патогенезе идеопатической легочной гипертензии до конца не изучены. В настоящее время одной из известных причин является мутация гена BMPR2, которая обычно наследуется по аутосомно-доминантному типу. Эта форма называется семейной легочной артериальной гипертензией, частота ее выявления составляет менее 10% всех случаев легочной гипертензии. Обнаружен целый ряд возможных факторов риска развития спорадической формы ИЛГ: воздействие лекарственных препаратов и химических веществ, ВИЧ-инфекция, портальная гипертензия и др., которые обусловливают ее возникновение при наличии генетической предрасположенности. В настоящее время не вызывает сомнения тот факт, что идеопатическая легочная гипертензия — это группа клинических синдромов с разной этиологией. Считается, что легочная вазоконстрикция — ее ранний патогенетический механизм, в основе которого лежат нарушение функции калиевых каналов в гладкомышечных клетках и ЭД.
Источник: medqueen.com
Лечение
Стандарты лечения легочной гипертензии предполагают комбинацию адекватной терапии с применением препаратов, выполнения рекомендаций по снижению симптоматики, хирургических методов. Немедикаментозные методы лечения синдрома легочной гипертензии предполагают соблюдение водно-солевого баланса, умеренные физические нагрузки и кислородотерапию. Врачи Юсуповской больницы рекомендуют пациентам с диагнозом легочная гипертензия соблюдать следующие ограничения:
-
Уменьшить употребление жидкости — не более 1,5 литров в сутки. Также уменьшить потребление соли;
-
Исключить подъемы на высоту (не более 1000 метров);
-
Избегать обмороков, появления одышки и болей в груди, что достигается с помощью дозированной физической нагрузки.
Для лечения легочной гипертензии применяют препараты, действие которых направлено на восстановление функции дыхательной и сердечно-сосудистой систем. Специалистам при использовании медикаментозного метода удается уменьшить нагрузку на сердце, расширить сосуды и снизить давление.
В Юсуповской больнице кардиологи назначают пациентам с легочной гипертензией следующие фармакологические препараты:
-
Антагонисты кальция. Изменяют частоту сердечных сокращений, расслабляют мускулатуру бронхов, снижают спазм сосудов малого круга, уменьшают агрегацию тромбоцитов, повышают устойчивость сердечной мышцы;
-
Диуретики. Выводят лишнюю воду из организма, снижают давление;
-
Ингибиторы АПФ. Расширяют сосуды, уменьшают нагрузку на сердце, снижают давление;
-
Нитраты;
-
Антиагреганты. Уменьшают способность склеивания эритроцитов и тромбоцитов. Предотвращает их прилипание к внутренней оболочке кровеносных сосудов;
-
Антикоагулянты прямого действия. Эти препараты препятствуют образованию фибрина (такое вещество в крови, которое образует основу кровяного сгустка), а также предупреждают появление сгустков крови (тромбов);
-
Непрямые антикоагулянты. Препараты, относящиеся к этой группе, воздействуют на свертывание крови, а также снижают свертываемость крови;
-
Антагонисты рецепторов эндотелина;
-
Бронходилятаторы. Эти препараты улучшают вентиляцию легких;
-
Оксид азота NO в виде ингаляций – для расширения сосудов;
-
Антибиотики — если имеется бронхолегочная инфекция;
-
Простагландины. Мощные расширители сосудов, которые имеют целый спектр дополнительных эффектов, таких как препятствие слипанию тромбоцитов и эритроцитов, замедление образования соединительной ткани, уменьшение повреждения эндотелиальных клеток.
Тяжёлая легочная гипертензия у взрослых требует применения хирургических методов лечения:
-
Тромбоэндартерэктомии – удаления из сосудов сгустков крови;
-
Предсердной саптостомии – создания отверстия между предсердиями для снижения давления;
-
Трансплантации комплекса легкого и сердца или только легкого – применяется на поздних стадиях развития заболевания и при наличии других заболеваний.
Чтобы остановить прогрессирование и не допустить осложнений болезни, своевременно обращайтесь к специалистам Юсуповской больницы.
Прогноз
Прогноз для жизни и выздоровления при легочной гипертензии зависит от формы и стадии заболевания, своевременности и адекватности проводимой терапии. При применении современных методик лечения смертность пациентов с хронической формой заболевания составляет 10%. Пятилетняя выживаемость пациентов при первичной легочной гипертензии варьируется от 20 до 35%.
На общий прогноз влияют следующие факторы:
-
Степени легочной гипертензии по давлению – при снижении давления в легочной артерии прогноз будет благоприятным, при повышении давления более чем на 50 мм рт. ст. – неблагоприятный. Пациент, у которого диагностирована вторичная легочная гипертензия, может с большей вероятностью получить благоприятный прогноз;
-
Нарастание симптомов заболевания или уменьшение степени их выраженности;
-
Улучшение или ухудшение состояния пациента при терапевтическом лечении.
Когда развивается легочная гипертензия у новорожденных, прогноз зависит от того, в какой срок врачом будет выявлена проблема. В большинстве случаев для постановки диагноза требуется до трёх дней, после чего врачи начинают осуществлять комплекс лечебных мероприятий.
Профилактические мероприятия
Профилактика синдрома легочной гипертензии проводится комплексно и включает следующие мероприятия:
-
Отказ от курения и других вредных привычек;
-
Своевременное определение проблемы и разработка плана лечения;
-
Регулярное наблюдение пациентов с подтвержденными бронхолегочными диагнозами;
-
Исключение стрессовых ситуаций;
-
Контроль физической активности и нагрузок.
В Юсуповской больнице проводят диагностику и эффективное лечение пациентов с легочной гипертензией, которое позволяет улучшить качество и увеличить продолжительность жизни. Позвоните по телефону Юсуповской больницы и запишитесь на прием. Специалист-контакт центра ответит на все ваши вопросы.
Записаться на приём
Источник: yusupovs.com
Что это за болезнь — классификация легочной гипертензии
По состоянию дилатации правого желудочка и катетеризации правых отделов сердца гипертензия легких подразделяется на три группы:
- болезнь с поражением левого предсердия;
- болезнь с увеличением сосудов легких и повышением кровотока, проходящего через них;
- болезнь, связанная с нарушениями органов дыхания, капилляров легких.
Легочная гипертензия по степени выраженности показателей делится на три категории:
- легкая;
- умеренная;
- тяжелая.
От показателей среднего давления в артерии зависит состояние больного. На начальной стадии симптомы легочной гипертензии практически не проявляются. Умеренная легочная гипертензия проявляется физически, а при тяжелой форме болезни заболевание несет серьезную угрозу для жизни.
Несмотря на то что болезнь не имеет отношения к показателям артериального давления, оно помогает врачам определить начало заболевания.
Еще одна классификация связана с этиологией болезни. Различают синдром гипертензии легких первичного и вторичного типа.
Первичная гипертензия, или идиопатическая – болезнь женщин. Она развивается бессимптомно, поражает малые капилляры, приводит к стойкому расширению мелких сосудов.
Первичная гипертензия не дает положительных прогнозов развития. Через три года она перерастает в правостороннюю сердечную недостаточность.
Вторичная гипертензия делится на несколько типов:
- прекапиллярная;
- посткапиллярная;
- дискинетическая.
Прекапиллярная гипертония – это болезнь с поражением правого желудочка, давление в левом желудочке остается в пределах нормы. Прекапиллярная форма характерна для пациентов с:
- хронической обструктивной болезнью легких;
- фиброзом;
- болезнью Бенье – Бёка – Шаумана;
- пневмокониозом;
- хронической тромбоэмболической легочной гипертензией;
- атеросклерозом;
- легкой резекцией доли легких;
- гиповентиляционным синдромом.
Посткапиллярная гипертензия вызвана поражением левого желудочка. Чаще всего болезнь поражает пациентов с:
- сердечной недостаточностью;
- сужением митрального отверстия;
- выраженной гипертрофией миокарда;
- утолщением листков перикарда.
Дискинетическая гипертензия может появиться из-за:
- дефекта межпредсердной перегородки;
- дефекта межжелудочковой перегородки сердца;
- пролапса двустворчатого клапана;
- увеличения сердечного выброса;
- гиперфункции щитовидной железы.
По срокам развития легочная артериальная гипертензия может быть острой или хронической.
Болезнь классифицируется по МКБ 10, международный код 27.0.
Причины развития заболевания и провоцирующие факторы
Причины легочной гипертензии быть пассивными или активными. Пассивные провоцирующие факторы:
- повышение показателей давления в левом предсердии;
- стеноз сосудов;
- усиление кровообращения.
Активные провоцирующие факторы:
- недостаточное снабжение крови кислородом;
- спазмы мелких артерий.
Гипертензия может быть первичного или вторичного типа. Первичная гипертензия появляется внезапно из-за нарушения кровотока в малых сосудах. Артерии начинают сильно сужаться, что приводит к повышению показателей давления в легких. Первичной гипертензии подвержены в большей части женщины, у мужчин и подростков эта форма заболевания встречается реже.
Вторичная гипертония — это следствие:
- болезней, которые мешают нормальному оттоку венозной крови;
- хронической обструктивной болезни лёгких;
- идиопатического легочного фиброза;
- болезни Бенье — Бёка — Шаумана;
- пневмокониоза;
- вдыхания асбестсодержащей пыли;
- тромбоза;
- сильной перегрузки правого предсердия;
- врожденного порока сердца, характеризующегося наличием дефекта между правым и левым предсердием.
Легочное давление может увеличиваться из-за нарушений работы левого предсердия. Если левая половина сердца не перекачивает достаточное количество крови, она переполняет артерии левого предсердия. Вследствие этого повышается легочное давление. гипертензия легочных артерий часто появляется при аутоиммунном воспалении стенок сосудов.
Причины легочной гипертензии у детей
У детей чаще всего встречается высокая гипертония артерий, которая неразрывно связана с ускоренным кровообращением.
Младенцы попадают в больницу с диагнозом персистирующее сужение артериол. Это заболевание спровоцировано перинатальной асфиксией и недостатком кислорода. Увеличение циркулирующей крови может быть вызвано преждевременной перевязкой открытого артериального протока.
К появлению артериальной гипертензии легких в младенческом возрасте может привести врожденный порок развития диафрагмы. На появление легочной гипертензии в младенчестве влияет поведение беременной женщины. К появлению заболевания приводит внутриутробное инфицирование вредными микроорганизмами. Еще одна причина – использование беременной женщиной нестероидных противовоспалительных лекарственных средств.
Симптоматические проявления
Синдром легочной гипертензии может проявляться по-разному. Основные признаки легочной гипертензии:
- диспноэ, дыхательная недостаточность: появляется при переутомлении, нервном возбуждении, во время и после еды; при тяжелой форме заболевания одышка появляется даже в состоянии покоя, пациент может задыхаться или жаловаться на острую нехватку воздуха;
- болезненность в грудном отделе: многие пациенты чувствуют легкое покалывание в груди, у некоторых больных появляется тупая или острая боль в грудине, которая сопровождается с учащенным биением сердца;
- вестибулярные нарушения, вертиго: у пациента начинает кружится голова, когда он встает или садится, а также при резких движениях;
- потеря сознания: при недостатке кислорода пациент может отключится на некоторое время, обмороки носят непродолжительный характер и случаются внезапно; к потере сознания приводит также застой крови в венах;
- переутомляемость и постоянная усталость: даже после отдыха и сна человек может чувствовать себя уставшим или невыспавшимся;
- отечность конечностей: возникает из-за застоя жидкости и сердечной недостаточности;
- сухой кашель;
- синюшность кожных покровов: недостаток кислорода приводит к посинению кожи, особенно около губ и на пальцах.
При запущенной стадии заболевания, когда болезнь из легкой степени переходит в среднюю или тяжелую, к существующим признакам могут добавиться дополнительные симптоматические проявления:
- невозможность выполнять простейшие задачи, повседневные дела;
- сохранение симптоматических признаков даже во время сна и в состоянии покоя;
- постоянное желание спать и невозможность долго двигаться, человек большую часть суток проводит в постели.
Методы диагностики патологии
Для диагностирования болезни врачи прибегают к разным способам. Среди них выделяются:
- общий и биохимический анализ крови: показывает степень окисления крови, определяет степень развития болезни;
- электрокардиограмма: показывает степень влияния болезни легких на сердечную мышцу;
- ультразвуковое исследование (узи), рентген: показывают темп легочного сердца, частоту сердечных сокращений, состояние артерий легких;
- сцинтиграфия легких: определяет степень насыщения легких кровью;
- компьютерная томограмма: уточняет диагноз, дает точное представление о состоянии внутренних органов;
- эхокардиограмма: показывает степень выраженности гипертензии и влияние на сердечно-сосудистую систему;
- спирометрия: показывает степень насыщения легких кислородом;
- катетеризация сердечной мышцы: измеряет кровяное давление в легких.
Все указанные исследования направлены на выявление заболевания и определение степени выраженности гипертензии. Полное обследование, которое включает исследования, помогает врачам определить:
- наличие и прогрессирование заболевания;
- провоцирующие факторы, которые способствуют дальнейшему развитию болезни;
- состояние сердца, сосудов, легких.
Перед обследованием врач консультирует пациента, узнает о всех имеющихся хронических и врожденных заболеваниях, составляет клиническую картину, узнает о генетической предрасположенности. После составления анамнеза проводится комплексное обследование со сбором всех анализов.
Прогноз: сколько живут люди с легочной гипертензией
Без надлежащего и своевременного лечения прогнозы неблагоприятны. Показатель выживаемости при первичной легочной гипертензии составляет 2,8-3 года. при системной склеродермии прогноз выживания составляет 1 год. При выявленном вирусе иммунодефицита медиан выживания будет также равен 12 месяцам. Плохие показатели выживания отмечены также у пациентов с врожденным пороком сердца и гипертензией.
Чтобы повысить шансы на выживание, необходимо вовремя выявить болезнь. Важно своевременно пройти диагностику, устранить провоцирующие факторы и заняться профилактическими мерами, которые часто кроются в изменении образа жизни.
Как лечить легочную гипертензию
Лечение легочной гипертензии предполагает несколько вариантов:
- медикаментозная помощь;
- кислородная терапия;
- народная медицина;
- хирургическое вмешательство.
Фармакологическое лечение
Патогенез до конца не изучен, исследования легочной гипертензии и причины ее появления продолжаются. Медикаментозное лечение назначается врачом после проведения обследования. При помощи медикаментов врач борется с первопричиной и провоцирующими факторами.
При помощи препаратов можно добиться следующих результатов:
- расширить сосуды;
- уменьшить свертываемость крови;
- убрать лишнюю жидкость из организма;
- наполнить кровь кислородом.
Идиопатическую легочную гипертензию вылечить сложнее. Терапевтическое воздействие должно расширить сосуды и понизить давление в легочных артериях. При первичной легочной гипертензии врачи назначают лекарственное средство для увеличения потенции Силденафил. Силденафил при легочной гипертензии улучшает кровоток и способствует расширению сосудов. Такой же эффект дает Виагра.
При легочной гипертензии у пациентов часто наблюдается недостаточность сердца. Врач назначает лечение в соответствии с текущим состоянием пациента. Недостаточность лечится симптоматически.
Лечение вторичной гипертензии необходимо начинать с поиска первопричины. Врач избавляет пациента от провокатора, а давление само приходит в норму.
Для сохранения вазореактивности врач назначает антагонисты кальция и нитраты. Чтобы снизить воздействие на сердечную мышцу, вывести воду и снять отечность, пациент принимает мочегонные средства.
Антикоагулянты назначают пациентам с первичной легочной гипертензией и наследственной предрасположенностью, чтобы понизить вероятность развития тромбоэмболии. Если легочная гипертензия развивается на фоне врожденного порока сердца, пациенту назначают ингибиторы ангиотензинпревращающего фермента в комплексе с другими медикаментами.
Кислородная терапия
Один из самых эффективных методов лечения сердечно легочной гипертензии – кислородная терапия. Долгосрочное вдыхание кислорода на протяжении 14-15 часов положительно сказывается на динамике заболевания.
Кислородная терапия показана всем пациентам с легочной гипертензией, исключение составляет только группа больных с синдромом Эйзенменгера.
Кислородную терапию необходимо сочетать с правильным образом жизни. Пациенту нужно много времени проводить на свежем воздухе, больше отдыхать, следовать назначенной диете. Несколько раз в год показано санаторное пребывание, путешествие к соляным пещерам.
Народная медицина
Чтобы не травить организм медикаментами, можно попробовать использовать методы народной медицины. Перед использованием народного лечения необходимо проконсультироваться с врачом, так как при легочной гипертензии любое воздействие на организм должно быть согласовано.
При легочной гипертонии рекомендую сборы и экстракты:
- женьшеня;
- барбариса;
- гинко билоба.
Фитотерапия хорошо проявляет себя в качестве профилактики или поддерживающей меры. Тяжелую форму заболевания народными средствами вылечить не получится. Врач назначит медикаментозное лечение или другое воздействие, а настойки и сборы помогут нормализовать состояние.
Хирургическое вмешательство
Если медикаментозная терапия не приносит результата, врач принимает решение о назначении операции. Для лечения легочной гипертонии используют несколько методик:
- техника эндартерэктомии из легочной артерии;
- предсердная септостомия;
- пересадка легких.
Эндартерэктомия из легочной артерии
Техника направлена на удаление части артерии легкого с образовавшимися кровяными сгустками. Это сложная хирургическая операция, которая может полностью избавить пациента от хронической формы заболевания с тромбоэмболией лёгочной артерии. Для проведения операции человека вводят в состояние искусственной комы и полностью останавливают циркуляцию крови. Эта техника значительно сократила смертность от легочной гипертензии хронического характера.
Предсердная септостомия
Цель операции – улучшить показатели правосторонней недостаточности сердца при легочной гипертензии. Это временная мера, которая необходима пациентам, ожидающим пересадку легких. Предсердную септостомию назначают пациентам, у которых другие методы воздействия не принесли нужного терапевтического эффекта.
Пересадка легких
Пересадка органа – сложная и дорогостоящая операция. В ходе оперативного вмешательства хирургу и его команде нужно быстро удалить поврежденные органы и заменить их на органы донора. Трансплантация используется в крайних случаях, когда другие методы воздействия не приносят результата. Пересадка легких – единственный вариант лечения при тяжелой форме легочной гипертензии.
Виды операций по пересадке легких:
- односторонняя: назначается врачом при обнаружении у пациента легочной гипертензии с хронической обструктивной болезнью легких, фиброзом, нарушением баланса ферментов, констриктивным бронхиолитом;
- двусторонняя: назначается врачом при обнаружении у пациента легочной гипертензии с кистозным фиброзом, расширением отдельных дыхательных путей, лангергансоклеточным гистиоцитозом;
- комплексная пересадка сердце-легкие: назначается врачом при обнаружении у пациента легочной гипертензии с нарушениями работы сердца и сосудов, паренхиматозной дистрофией, нарушением миокарда, неоперабельным заболеванием клапана сердца.
На протяжении всего периода хирургического воздействия пациент подключен к аппарату искусственного кровообращения.
Возможные осложнения
После оперативного воздействия и пересадки органов у пациентов часто встречаются осложнения. Обычно они проявляются сразу после операции или спустя несколько дней:
- кровотечение;
- реперфузионный отек легкого;
- инфекционное заражение из-за больного донорского органа;
- скопление воздуха или газов в плевральной полости;
- нарушение ритма сердца.
Через некоторое время после оперативного вмешательства по пересадке органа у некоторых пациентов может случиться отторжение донорского органа. Если орган не прижился, отторжение произойдет в течении 12 месяцев после пересадки. Хроническое отторжение может вылиться в хронический бронхит.
После пересадки органов у всех пациентов наблюдается иммунодефицит, поэтому первое время необходимо беречь себя от любых инфекционных заболеваний.
После пересадки легких продолжительность жизни больных легочной гипертензией существенно увеличивается. Более 80 % живут с легочной гипертензией больше года, а 50-55 % проживают еще 5 лет.
Как снизить риск осложнений легочной гипертензии
Больным с легочной гипертензией необходимо себя беречь. Пациентам следует полностью пересмотреть образ жизни:
- необходимо следить за своим состоянием и сообщать лечащему врачу о любых проявлениях болезни;
- коррекция и отслеживание веса – обязательное условие для снижения риска появления осложнений, при повышении массы тела больше, чем на 1,5 кг необходимо обращаться к врачу;
- нельзя перенапрягаться, следует больше времени отдыхать;
- нельзя поднимать тяжелые предметы весом больше 5 кг;
- следует отказаться от соленой пищи;
- каждый год необходимо ставить прививку от гриппа;
- отказаться от курения;
- исключить из жизни алкоголь;
- нельзя принимать лекарства без назначения врача.
Женщинам необходимо позаботиться о надежных методах контрацепции, так как беременность несет угрозу жизни и здоровью.
Источник: Gipertonikum.ru
Классификация
Есть несколько классификаций легочной гипертензии: патофизиологическая и клиническая.
Патофизиологическая классификация
По патофизиологическим особенностям гипертензия малого круга кровообращения бывает:
- прекапиллярной (сюда входит ЛГ заболеваний легких);
- посткапиллярной (сюда относится ЛГ при болезнях левых отделов сердца).
Полная клиническая классификация
По клиническим данным выделяют 5 основных групп.
- Легочная артериальная гипертензия:
- идиопатическая ЛГ;
- наследственная ЛГ;
- вызываемая токсинами и медикаментами;
- сочетаемая с такими болезнями: заболевания соединительной ткани, портативная гипертензия, ВИЧ, шистосомоз, врожденные пороки сердца (ВПС), хроническая гемолитическая анемия.
- персистирующая легочная гипертензия у новорожденных;
- веноокклюзионная болезнь легких и/или гемангиоматоз легочных капилляров.
- Гипертензия малого круга кровообращения как следствие болезней левых отделов сердца:
- диастолическая дисфункция;
- систолическая дисфункция;
- болезнь клапанов.
- ЛГ как следствие гипоксии и/или патологии легких:
- хронические обструктивные болезни легких;
- диффузные заболевания интерстициальной ткани легких;
- болезни легких, которые сопровождаются изменением просвета бронхов;
- расстройства дыхания во сне;
- нарушение газообмена в альвеолах;
- хроническое воздействие высокогорья;
- пороки развития легких.
- Хроническая тромбоэмболическая ЛГ:
- ЛГ с неясными и/или многофакторными механизмами:
- гемолитические болезни: миелопролиферативные болезни, удаление селезенки;
- системные патологии: саркоидоз, легочной гистиоцитоз, лимфангиолейомиоматоз, нейрофиброматоз;
- нарушения обмена веществ: болезнь Гоше, нарушения работы щитовидной железы, болезнь накопления гликогена;
- другие заболевания: медиастинит с процессом отложения фибрина в средостении, обструкция вызванная опухолью, ХПН, сегментарная легочная гипертензия.
Функциональная классификация ЛГ
ЛГ делят на 4 класса:
| ОПИСАНИЕ | КЛАСС |
|---|---|
| У больных нет ограничений физической активности. Обыкновенная нагрузка на организм не приводит к появлению слабости, головокружения, одышки, болей в груди. |
I |
| Появляется незначительное ограничение физической активности. При отсутствии нагрузок симптомов не проявляется. Обычные нагрузки приводят к тому, что появляется одышка, головокружение, слабость, боли в груди. |
II |
| Выраженное ограничение физической активности. В состоянии покоя симптоматика отсутствует. Незначительные физические нагрузки приводят к появлению слабости, одышки, головокружения, боли в груди. |
III |
| Неспособность выдерживать физическую нагрузку без появления симптомов. В состоянии покоя пациент чувствует боли в груди, одышку, головокружение, слабость. При малейшей физической нагрузке появляется симптоматика. |
IV |
Причины
 Причины легочной гипертензии разнообразны. ЛГ может быть первичным и вторичным состоянием.
Причины легочной гипертензии разнообразны. ЛГ может быть первичным и вторичным состоянием.
- Первичная легочная гипертензия (другое ее название идиопатическая) имеет неизвестный генез
Главными причинами являются генетические нарушения, когда происходит закладка сосудов у эмбриона.
Благодаря этому фактору внутри организма отмечается недостаток веществ, отвечающих за сужение/расширение сосудов. Кроме того, к предпосылке появления ЛГ относится высокая способность тромбоцитов к агрегации – в итоге капилляры, артериолы в легких могут быть закупорены тромбами. Вследствие этого повышается давление внутри сосудов, которое оказывает давление на стенки артерий. Чтобы как-то справиться с высоким давлением, происходит гипертрофия артерий.
Причиной появления первичной ЛГ может стать концентрический фиброз ЛА. При этом просвет артерии сужается, соответственно давление в ней повышается.
Чтобы как-то понизить высокое давление, открываются артериовенозные шунты. Это, так сказать, «пути для обхождения». Они способствуют снижению высокой легочной гипертензии. Но происходит это на время: стенки артериол слабее, они не выдерживают давления и вскоре выходят из строя. Помимо того что давление внутри будет также повышаться, так еще из-за шунтов нарушается правильный кровоток. В результате ткани плохо снабжаются кислородом.
- Вторичная ЛГ вызывается целым рядом патологий, соответственно и течение болезни будет отличаться
К таким патологиям относятся ВПС, хронический обструктивные бронхит, кардиоваскулярные болезни. Отдельно сердечные патологии делятся на те, что способствуют повышению давления в правом и левом предсердиях.
Есть еще анатомические причины развития ЛГ: это уменьшение количества артерий, которые кровоснабжают легкие. Так происходит из-за тромбов и склерозирования.
Симптомы
 Симптомы легочной гипертензии возникают по причине недостаточной работы правого желудочка.
Симптомы легочной гипертензии возникают по причине недостаточной работы правого желудочка.
Самые первые признаки ЛГ человек замечает при физических нагрузках. Это одышка, чувство усталости, слабости, ангинозный синдром, потеря сознания. Реже у больных могут наблюдаться сухой кашель, тошнота, рвота, которая спровоцирована физическими нагрузками.
Признаки легочной гипертензии в состоянии полного покоя появляются только на тяжелых стадиях болезни. При прогрессировании недостаточности правого желудочка появляется отек лодыжек и увеличивается живот.
В зависимости от патологии, которая привела к развитию ЛГ, симптоматика может быть разной. Умеренная легочная гипертензия имеет слабо выраженные симптомы и развивается медленно.
Боли в районе сердца, имеющие постоянный характер, могут появляться из-за относительной недостаточности коронарного кровотока, которая, в свою очередь, появляется по причине явного разрастания миокарда правого желудочка.
У людей с запущенной формой болезни наблюдается правосторонняя сердечная недостаточность, которая проявляется расширением яремных вен, увеличением печени, асцитом, застойными явлениями на периферии (отеки, холодные конечности).
Симптомы легочной артериальной гипертензии могут сопровождаться признаками тех заболеваний, которые привели к повышению давления в малом круге кровообращения:
- При склеродермии может наблюдаться звездчатая сыпь, язвы на кончиках пальцев, увеличение количества соединительной ткани в составе кожи; в результате она уплотняется и утолщается.
- При диффузной патологии, поражающей интерстициальную ткань легких, появляются хрипы при вдохе.
- О возможном поражении печени говорит пальмарная эритема, тошнота, рвота, повышенная усталость, желтуха, усиленная кровоточивость, асцит, нарушения поведения, бессонница.
- При появлении симптома “барабанных палочек” можно предположить венооклюзионную болезнь легких, цианотический ВПС, болезни печени или диффузные заболевания, поражающие интерстициальную ткань легких.
Диагностика
Диагностика легочной гипертензии проводится исключительно в стационарных условиях. Чтобы поставить диагноз прибегают к ряду обследований.
Инструментальные и лабораторные обследования
Сначала врач проводит опрос пациента, внешний осмотр, выясняет болезни в анамнезе, затем дает направление на обследования:
- Анализ крови:
- функциональные пробы печени и почек;
- анализ на аутоантитела (помогает выявить системные заболевания соединительной ткани);
- тиреотропный гормон (обнаружение проблем со щитовидной железой);
- общий анализ крови (проверка на инфекции, повышенный уровень гемоглобина и анемию);
- анализ на определение уровня proBNP (необходим, чтобы подтвердить диагноз сердечной недостаточности, оценить состояние пациента и узнать, насколько эффективно назначенное лечение).
- ЭКГ. Необходимо проводить, чтобы оценить степень поражения правого желудочка.
- Эхокардиография помогает ориентировочно поставить диагноз и зафиксировать первичные нарушения, которые вызвали ЛГ, а также измерить давление в легочной артерии.
- Рентген органов грудной клетки делается в двух проекциях: левая боковая и прямая. Помогает исключить болезни легких, ЛГ.
- МРТ органов грудной клетки и средостения помогает увидеть размеры сердца, объем предсердия желудочков.
- Дуплексное сканирование периферических сосудов конечностей – для выявления тромбоза глубоких вен, который может стать причиной тромбоэмболии легочной артерии.
- Шестиминутный тест ходьбы необходим для объективного оценивания толерантности больных с ЛГ к физическим нагрузкам. Помогает установить тяжесть заболевания и эффективность его лечения.
- Спирография – определение жизненной емкости легких, дыхательного объема легких. Помогает оценить степень дыхательной недостаточности.
- Проведение катетеризации правых отделов сердца с ангиопульмонографией и измерением давления в них.
Консультации врачей
При определенных показаниях могут понадобиться консультации таких специалистов:
- кардиолога (необходимо исключить ВПС, болезни левых отделов желудочка; помогает назначить терапию правожелудочковой недостаточности, и в целом определить степень вовлечения в патологический процесс сердца);
- кардиохирурга (для диагностики сердечных патологий);
- пульмонолога (для диагностирования первичного поражения легких);
- ревматолога (для дифференцирования ЛГ с системными патологиями соединительной ткани);
- фтизиатра (при появлении симптоматики, характерной для туберкулеза легких);
- нефролога (при появлении патологии почек);
- онколога (при возникновении симптомов, характерных для опухолевых заболеваний);
- инфекциониста (для исключения инфекционных заболеваний);
- генетика (консультация требуется, если есть подозрения на то, что легочная гипертензия передалась по наследству).
Лечение
 Цель лечения – контроль над течением основной патологии и предотвращение возможных последствий. Лечение легочной гипертензии проводится в стационаре.
Цель лечения – контроль над течением основной патологии и предотвращение возможных последствий. Лечение легочной гипертензии проводится в стационаре.
Осуществляется поддерживающая и общеукрепляющая терапия. Обязательным является ограничение физических нагрузок, профилактика инфекционных болезней. Рекомендуется назначение диеты № 10. В домашних условиях лечить тяжелую и острую легочную гипертензию нельзя. Главное – не допустить прогрессирование болезни, и сохранить низкий функциональный класс.
Для лечения применяют:
- Оксигенотерапию (дыхание кислородом) – проводится при нарастающей гипоксии, когда парциальное давление кислорода ниже, чем 55-60 мм рт. ст.
- Антикоагулянты применяют для снижения риска тромбоза. Для этих целей чаще назначают Варфарин. Это непрямой антикоагулянт, который препятствует образованию тромбов. С такой же целью назначаются антиагреганты.
- Диуретики – для снижения нагрузки на правые отделы сердца. Диуретики помогают уменьшить застой венозной крови в большом кругу кровообращения и снизить перегрузку объемом правого желудочка, облегчая одышку и уменьшая отеки.
- Блокаторы кальциевых каналов – один из самых эффективных методов лечения ЛГ. Чаще всего среди представителей средств данной группы прибегают к использованию Нифедипина или Дилтиазема. У половины пациентов после длительного применения этих препаратов отмечалось снижение симптоматики, и общее самочувствие улучшалось. При этом важно контролировать средний уровень артериального давления для дальнейшей коррекции лечения. Лечение начинается с небольших доз, затем они постепенно повышаются.
- Антагонисты рецепторов эндотелина помогают блокировать действие эндотелина, который вызывает сужение легочных сосудов.
- Простагландины расширяют суженные легочные сосуды, предупреждают склеивание тромбоцитов и последующее развитие тромбоза при ЛГ.
- Ингибиторы ФДЭ-5 оказывают влияние на сосуды легких. Представитель этой группы, Силденафил, расширяет сосуды легких и угнетает рост гладкомышечных клеток. Он является эффективным в лечении ЛГ, вызванной ревматическими болезнями и ВПС, и при идиопатической ЛГ.
- Стимуляторы гуанилатциклазы обладают сосудорасширяющим и антиагрегантным действием, благодаря чему применяются для лечения хронической тромбоэмболической ЛГ и легочной артериальной гипертензии.
- Сердечные гликозиды помогают улучшить сократительную способность миокарда.
Назначения проводятся сугубо индивидуально, в зависимости от особенностей течения заболевания, состояния организма и переносимости тех или иных препаратов пациентом.
Для выбора подходящего препарата проводится тест на острую вазореактивность. Что это такое? Это исследование, которое показывает оценку степени тяжести ЛГ, нарушения гемодинамики, если таковые имеются, и помогает спрогнозировать эффективность проводимой терапии.
Хирургическое лечение
При неэффективности медикаментозной терапии прибегают к хирургическому вмешательству. Проводят следующие операции:
- тромбэктомию из легочной артерии (удаление тромбов из легочной артерии хирургическим путем);
- хирургическое исправление ВПС (такие операции снижают влияние врожденных пороков на кровоток; прогноз после проведения операции для пациента весьма благоприятен);
- баллонную предсердную септостомию (межпредсердное шунтирование, которое проводится для снижения давления в ЛА и правом предсердии; данная операция в некоторых случаях может стать подготовительным этапом накануне трансплантации легких);
- трансплантацию легких (назначается при идиопатической ЛГ, на терминальной стадии сердечной недостаточности; данные операции проводятся редко, но являются эффективными).
Осложнения
ЛГ может привести к осложнениям, таким как:
- Аритмия. Это растущий клинический симптом. У большей части больных отмечалось появление трепетания и фибрилляции предсердия. Аритмии могут иметь неблагоприятный прогноз, но при своевременном лечении его можно изменить.
- Кровохарканье. Встречается редко, но способно привести к летальному исходу. Тяжесть состояния может варьироваться от легкой степени до предсмертного состояния. Кровохарканье может стать противопоказанием к применению антикоагулянтов.
- Механические осложнения. Сюда относится расширение просвета легочных артерий, аневризма ЛА и нарушение целостности их стенок. Симптоматика будет отличаться в зависимости от тяжести заболевания: от боли в грудной клетке, одышки, заканчивая локальным отеком легкого или даже смертью.
Прогноз
 Часто синдром легочной гипертензии может заканчиваться неблагоприятно: в 20% случаев – летальным исходом. Без надлежащего лечения продолжительность жизни человека может составлять до трех лет. По статистике благоприятный прогноз можно ждать в случае своевременной диагностики и лечения ЛГ на ранних стадиях.
Часто синдром легочной гипертензии может заканчиваться неблагоприятно: в 20% случаев – летальным исходом. Без надлежащего лечения продолжительность жизни человека может составлять до трех лет. По статистике благоприятный прогноз можно ждать в случае своевременной диагностики и лечения ЛГ на ранних стадиях.
Прогноз заболевания во многом зависит от формы ЛГ. При вторичной форме, которая развилась из-за аутоиммунных болезней, он менее благоприятен.
Важными являются показатели СДЛА. Если показатель будет превышать 55 мм рт. ст., даже несмотря на длительное лечение, продолжительность жизни пациента резко сокращается.
Плохо поддается медикаментозной терапии идиопатическая ЛГ. При данной форме лишь препаратами тяжело повлиять на причину, которая привела к повышению давления в легочной артерии.
Легочная гипертензия может иметь и относительно благоприятный прогноз. Так, если при продолжительном лечении ЛГ блокаторами кальциевых каналов будет отмечаться общее улучшение состояния, то можно надеяться на улучшение качества жизни и остановку или замедление прогрессирования болезни.
Источник: SilaSerdca.ru
