Артериальная гипертензия (АГ, гипертония) относится к важнейшим социально-экономическим и медицинским проблемам современности.
Это связано не только с широким распространением данного заболевания среди разных возрастных категорий населения, но также и с высокими показателями развития тяжелых осложнений, инвалидизации и смертности от артериальной гипертензии при отсутствии своевременного лечения.
Людям, склонным к повышенным значениям давления, рекомендуется проводить измерения на обеих руках. Последние исследования показали, что артериальная гипертензия может быть подтверждена при разнице в показаниях на разных руках в 10 – 15 мм рт.столба. Этот признак (различие в показаниях) имеет вероятность определения гипертонии до 96%.
Что это такое?
Простыми словами, артериальная гипертензия – это заболевание сердечно-сосудистой системы, при котором давление крови в артериях системного (большого) круга кровообращения стабильно повышено.
Артериальное давление подразделяется на систолическое и диастолическое:
- Систолическое. По первому, верхнему числу определяется уровень кровяного давления в момент сжатия сердца и выталкивания крови из артерии. Этот показатель зависит от силы, с которой сокращается сердце, от сопротивления стенок кровеносных сосудов и частоты сокращений.
- Диастолическое. По второму, нижнему числу определяется давление крови в момент, когда сердечная мышца расслабляется. Оно указывает на уровень сопротивления периферических сосудов.
В норме показатели артериального давления постоянно меняются. Они физиологически зависят от возраста, пола и состояния человека. В период сна давление снижается, физические нагрузки или стрессы приводят к его повышению.
Средний показатель нормального давления крови у двадцатилетнего человека составляет 120/75 мм рт. ст., сорокалетнего – 130/80, старше пятидесяти – 135/84. При стойких цифрах 140/90 речь идёт об артериальной гипертензии. Статистические данные показывают, что около 20-30 процентов взрослого населения подвержены этому заболеванию. С возрастом уровень распространенности неумолимо растет и к 65 годам уже 50-65 процентов пожилых людей страдают этой болезнью.
Врачи называют гипертонию «молчаливым убийцей», так как болезнь тихо, но неумолимо поражает работу практически всех важнейших органов человека.
Классификация
Артериальную гипертензию классифицируют в зависимости от различных факторов.
Учитывая происхождение патологии, выделяют такие виды:
- Эссенциальная артериальная гипертензия (первичная). Точную причину развития определить сложно из-за отсутствия видимых предпосылок;
- Симптоматическая (вторичная). Повышение давления считается следствием развития определенной болезни, выступает одним из ее признаков. Вторичный вид болезни в зависимости от причины развития делится на следующие типы: эндокринные, почечные, медикаментозные, гемодинамические, нейрогенные.
Если учитывать уровень АД, патологию делят на такие виды:
- Пограничная. Давление периодически подымается к 140 – 149/90, затем оно понижается, нормализуется;
- Систолическая изолированная. Отмечается повышение верхнего показателя (он достигает 140 и выше). Нижнее при этом остается в пределах 90 и ниже.
С учетом характера течения патологии специалисты выделили такие типы:
- Транзиторный. У больного эпизодически подымается давление. Это состояние может длиться часами, сутками. Давление приходит в норму без применения медикаментов;
- Лабильный. Он проявляется на начальной стадии развития патологии. Это состояние считают пограничным, ведь скачки давления незначительные, нестабильные. Давление обычно нормализуется самостоятельно;
- Стабильная артериальная гипертензия. Повышение давления стойкое, для его снижения нужна поддерживающая терапия;
- Кризовый. Характерны периодические гипертонические кризы;
- Злокачественный. Давление повышается до серьезных показателей, гипертония развивается быстро, вызывая тяжелые осложнения. Возможен летальный исход.

Факторы риска
В настоящее время степень тяжести описанного недуга прямо зависит от фактов риска. Риск заключается в образовании сердечно-сосудистых осложнений на фоне высокого АД. С учётом представленных осложнений диагностируется прогноз последствий артериальной гипертензии. Выделяют следующие факторы риска, которые ухудшают течение недуга и его прогноз:
- возраст – у мужчин после 50 лет, у женщин после 60 лет;
- курение;
- высокий уровень холестерина;
- наследственный фактор;
- ожирение;
- гиподинамия;
- сахарный диабет.
Представленные факторы риска могут поддаваться устранению (корригируемые) и могут быть не корригируемыми. Для первого типа факторов риска характерно присутствие сахарного диабета, высокого уровня холестерина, курение, гиподинамия. Некорригируемые факторы риска включают в себя расу, анамнез семейного характера, возраст.
С учётом степени артериальной гипертензии и способствующих факторов недуга наблюдается прогноз с формированием таких осложнений, как инфаркт или инсульт на ближайшие 10 лет.
При лёгкой степени артериальной гипертензии и отсутствии факторов риска, формирование осложнений сердечно-сосудистой системы сводится к минимуму на ближайшие 10 лет. При немедикаментозной терапии на протяжении одного года и пересмотре своего образа жизни возможно устранить эту степень патологического процесса. Если показатели давления больше 140/90 мм рт. ст., то назначается медикаментозное лечение.
Средняя степень риска сопровождается образование осложнений на фоне артериальной гипертензии на протяжении 10 лет в соотношении 20%. Артериальная гипертензия 2 степени лечится так же, как и 1 степени, то здесь ещё доводят контролирование динамики в течение полугода. Если имеются плохие результаты АД и стабильное его сохранение, то проводят медикаментозное лечение.
Факторы риска высокой степени сопровождаются формированием осложнений в пределах 30%. В сложившейся ситуации пациенту, страдающему артериальной гипертензией, назначают полную диагностику в комплексе с немедикаментозным лечением.
При очень высоком риске пациенту назначают срочную дифференциальную диагностику артериальной гипертензии и приём лекарственных препаратов.
Степени тяжести
Также существует международная классификация болезни, разработанная в зависимости от степени артериальной гипертензии:
Артериальная гипертензия 1 степени
Для этой стадии заболевания характерно мягкое течение болезни: давление в течение суток повышается на 20-30 единиц и обычно не превышает 180/115 мм рт. ст. Гипертонические кризы случаются нечасто и провоцируются они, как правило, резким изменением атмосферного давления или эмоциональными перегрузками. Осложнений со стороны работы органов-мишеней нет.
Характеризуется повышением показателя кровяного давления до уровня 140–159/90–99 мм рт. ст. Врачей настораживает то, что многие люди рассматривают данные цифры, как вариант нормы и зачастую не обращают на них должного внимания. Однократное повышение действительно может никак не сказаться на самочувствии, однако несколько эпизодов таких изменений приводят к развитию настоящей гипертонической болезни.
Артериальная гипертензия 2 степени
Характеризуется повышением показателя кровяного давления до уровня 160–179/100–109 мм рт. ст. Именно с такими показателями больные чаще всего впервые обращаются к врачу, так как считать их нормой является верхом беспечности. Артериальная гипертензия 2 степени обычно проявляется выраженной головной болью, слабостью, головокружением и ухудшением самочувствия во время эпизодов повышения давления.
Характеризуется довольно резкими колебаниями показателей на тонометре в течение суток. Они могут составлять 30-50 мм рт. ст. Гипертонические кризы при артериальной гипертензии 2 стадии – нередкое явление и развиваться они могут на фоне полного благополучия и при резкой смене погоды. Обычно на этом этапе заболевания уже развиваются осложнения со стороны органов мишеней: почек, сосудов сетчатки, нервной ткани, сердца, которые можно выявить при обследовании. Если артериальная гипертензия 2 стадии не будет вовремя взята под контроль доктором, то она рано или поздно перейдет в последнюю и самую тяжелую.
Артериальная гипертензия 3 степени
Характеризуется повышением показателя кровяного давления до уровня 180/110 и более мм рт. ст. Иногда эти цифры могут достигать совершенно запредельных (250/160 мм рт. ст. и выше), однако в данном случае возникает реальная угроза для здоровья и жизни человека. Больной артериальной гипертензией 3 степени должен обязательно находиться под наблюдением доктора, принимать все предписанные ему антигипертензивные препараты и обязательно иметь дома тонометр (механический или электронный).
Во время осмотра больного доктор должен провести определение степени артериальной гипертензии. На фоне правильного лечения она может понижаться, а при его отсутствии или при прогрессировании болезни – повышаться. Это тот показатель, который изменяется во времени, например, гипертензия 2 степени при подборе грамотной терапии может снизиться до 1 и наоборот, чего не скажешь о стадии болезни.
Характерно резкое колебание показателей давления, гипертонические кризы развиваются очень часто и сильно влияют на качество жизни больного. Развиваются такие тяжелые осложнения, как энцефалопатия, ишемическая болезнь головного мозга, нефропатия, ангиопатия сосудов сетчатки и др.
Симптомы артериальной гипертензии
Сама по себе артериальная гипертензия симптомов не имеет. Большинство взрослых пациентов с этим заболеванием вообще ни на что не жалуется, повышенное давление выявляют случайно.
Клинические проявления артериальной гипертензии зависят от того, какие органы страдают в настоящий момент времени. Взрослые с доброкачественной артериальной гипертензией могут предъявлять следующие жалобы на такие симптомы:
1) Головная боль – может быть самым первым и главным симптомом. Выделяют несколько видов головных болей:
- тупая, неинтенсивная, характеризующаяся чувством тяжести во лбу и затылке. Появляется чаще всего в ночные или утренние часы, усиливается при резком изменении положения головы и даже незначительной физической нагрузке. Такая боль обусловлена нарушением венозного оттока крови из сосудов черепа, их переполнением и стимулированием болевых рецепторов;
- ликворная – распирающая диффузная по всей голове, может быть пульсирующей. Любое напряжение вызывает усиление болей. Встречается чаще всего на поздних стадиях АГ или при наличии пульсовой гипертензии. В результате этого сосуды резко переполняются кровью и ее отток затруднен;
- ишемическая – тупого или ломящего характера, сопровождается головокружением и тошнотой. Встречается при резком повышении АД. Возникает резкий спазм сосудов, вследствие чего нарушается кровоснабжение тканей головного мозга.
2) Боли в области сердца – кардиалгии, не ишемического характера, венечные сосуды в порядке, при этом боли не купируются при сублингвальном применении нитратов (нитроглицерин под язык) и могут возникать как в покое, так и при эмоциональном напряжении. Занятия спортом при этом не являются провоцирующим фактором.
3) Одышка – вначале возникает только при занятиях спортом, при прогрессировании АГ, может возникать и в покое. Характеризует нарушение работы сердца.
4) Отеки – чаще всего встречаются на ногах из-за застоя крови в большом круге кровообращения, задержки натрия и воды или нарушения функции почек. Появление у детей одновременно с отеками гематурии и гипертензии характерно для гломерулонефрита, что очень важно помнить при проведении дифференциального диагноза.
5) Нарушение зрения – проявляется в виде затуманивания взора, появление пелены или мелькания мушек. Возникает из-за поражения сосудов сетчатки.
Хроническая артериальная гипертензия вызывает поражение почек с развитием почечной недостаточности и соответствующие жалобы почечного генеза, которые будут рассмотрены ниже. Хроническая гипертензия также приводит к развитию дисциркуляторной энцефалопатии, которая характеризуется снижением памяти, внимания и работоспособности, нарушением сна (повышенная сонливость днем, сочетающаяся с бессонницей ночью), головокружением, шумом в ушах и подавленностью настроения.
При сборе анамнеза, в истории болезни необходимо зафиксировать семейный анамнез и причины артериальной гипертензии у близких родственников, уточнить время появление первых клинических симптомов, отметить сопутствующие заболевания. Также следует оценить наличие факторов риска и состояние органов-мишеней. Жалобы на артериальную гипертензию можно услышать от больных очень редко, чаще в пожилом возрасте, и поэтому необходимо очень тщательно проводить опрос. Следует также помнить, что артериальная гипертензия у подростков встречается гораздо реже, чем у пожилых.
Главным признаком АГ, который может выявить врач при проведении осмотра, является увеличение артериального давления выше 140/90 мм рт. ст. Признаки артериальной гипертензии при осмотре могут быть самыми разными: от отеков на нижних конечностей до цианоза кожи. Все они характеризуют ишемию и гипоксию внутренних органов. При доброкачественной гипертонии изменения в органах происходят постепенно, при злокачественной же резкий подъем давления сочетается с быстро прогрессирующими изменениями в органах-мишенях.
Определение артериальной гипертензии озвучивает конкретные цифры повышения давления, и потому формулировка диагноза возможна лишь при установлении этих цифр в двукратном измерении в течении нескольких дней. Больные артериальной гипертензией чаще всего нуждаются в суточном мониторировании АД.

Гипертонический криз
Это состояние, относящееся к неотложному, заключающееся в резком повышении АД до высоких цифр и характеризующееся резким ухудшением кровоснабжения всех внутренних органов, в частности, жизненно-важных.
Возникает при воздействии на организм различных неблагоприятных факторов, его невозможно спрогнозировать, чем и опасна неконтролируемая АГ. Актуальность проблемы заключается также и в том, что при отсутствии своевременной неотложной помощи возможен летальный исход. Для оказания экстренной помощи больного требуется незамедлительно доставить в больницу, где ему быстро снижают АД медикаментозными средствами.
Студенты медицинских институтов изучают первую помощь при гипертоническом кризе на кафедре пропедевтики внутренних болезней, и поэтому случайному прохожему будет лучше всего не пытаться оказать помощь, а вызвать скорую помощь.
Диагностика
Три основных метода диагностики, которые позволяют определить наличие гипертонии у человека, — это:
- Измерение артериального давления,
- Физикальное обследование,
- Запись электрокардиограммы.
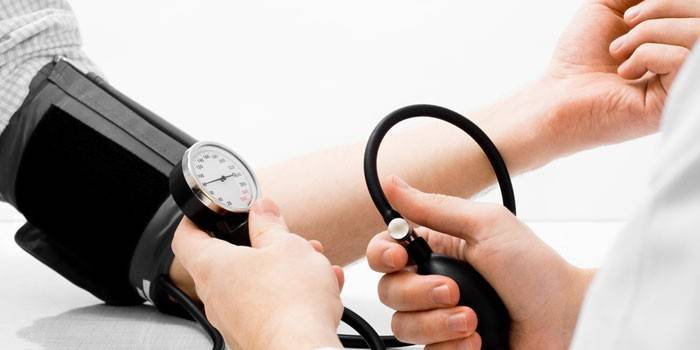
Контроль артериального давления
Измерение артериального давления проводится с помощью специального аппарата — тонометра, который представляет собой сочетание сфигмоманометра с фонендоскопом. Кроме того, в настоящее время имеются специальные электронные аппараты, измеряющие АД, частоту пульса, а также позволяющие заносить показатели АД в память аппарата.
Нормальные пределы АД у взрослого человека — 120—140/80-90 мм рт. ст. Но у некоторых людей может отмечаться более низкое давление, при котором они чувствуют себя вполне нормально, а, казалось бы, «нормальные» цифры 120/80 для них могут означать повышение АД. В большинстве же случаев пределы АД от 120 до 140 мм рт. ст. считаются в настоящее время «предгипертензией».
Артериальное давление может варьироваться в зависимости от возраста, состояния сердца, эмоционального статуса, физической активности и сопутствующих препаратов, которые человек принимает. Поэтому, если когда-либо было зафиксировано повышение АД, это ещё не значит, что у пациента гипертония. Нужно измерять АД в разное время, по меньшей мере с промежутком в 5 минут.
Медицинский анамнез
Диагностика гипертонии включает также опрос больного врачом. Врач выясняет у больного, какими заболеваниями он ранее страдал или страдает в настоящее время. Проводится оценка факторов риска (курение, повышенный уровень холестерина, сахарный диабет), плюс т. наз. наследственный анамнез, то есть страдали ли гипертонией родители, дедушки-бабушки больного и другие близкие родственники.
Физикальное обследование
Физикальное обследование больного включает в себя прежде всего исследование сердца с помощью фонендоскопа. Этот метод позволяет выявить наличие шумов в сердце, изменения характерных тонов (усиление или, наоборот, ослабление), а также появление нехарактерных звуков. Эти данные, прежде всего, говорят об изменениях, происходящих в ткани сердца ввиду повышенного АД, а также о наличии пороков.
Электрокардиограмма (ЭКГ)
Электрокардиограмма (ЭКГ) — это метод, позволяющий регистрировать на специальной ленте изменение электрических потенциалов сердца во времени. Это незаменимый метод диагностики, прежде всего различных нарушений ритма сердца. Кроме того, ЭКГ позволяет определить т. н. гипертрофию стенки левого желудочка, что характерно для артериальной гипертонии.
Эхокардиография
Кроме указанных методов диагностики, применяются и другие методы, например эхокардиография (ультразвуковое исследование сердца), которое позволяет определить наличие дефектов в строении сердца, изменения толщины его стенок и состояние клапанов.
Артериография
Артериография, в том числе аортография — это рентгенологический метод исследования состояния стенок артерий и их просвета. Данный метод позволяет выявить наличие атероматозных бляшек в стенке коронарных артерий (коронарография), наличие коарктации аорты (врожденное сужения аорты на определённом участке) и т. д.
Допплерография
Допплерография — это ультразвуковой метод диагностики состояния кровотока в сосудах, как в артериях, так и в венах. При артериальной гипертензии, прежде всего, врач проверяет состояние сонных артерий и мозговых артерий. Для этого широко применяется именно ультразвук, так как он абсолютно безопасен в применении и не провоцирует осложнений.
Биохимический анализ крови
Биохимический анализ крови также применяется в диагностике гипертонии. Прежде всего выясняется уровень холестерина и липопротеинов высокой, низкой и очень низкой плотности, так как они являются показателем склонности к атеросклерозу. Кроме того, определяется уровень сахара крови.
В диагностике гипертонии также используется исследование состояния почек, для чего применяются такие методы, как общий анализ мочи, биохимический анализ крови (на уровень креатинина и мочевины), а также УЗИ почек и их сосудов.
УЗИ щитовидной железы
УЗИ щитовидной железы и анализ крови на гормоны щитовидной железы. Эти методы исследования помогают выявить роль щитовидной железы в возникновении повышения артериального давления.
Как лечить артериальную гипертензию?
Эффективное лечение гипертензии подбирается в зависимости от степени тяжести болезни и общего риска сердечно-сосудистых заболеваний у пациента. Чтобы оценить этот риск, он принимает во внимание определенные факторы:
- возраст: 50 лет для мужчин, 60 лет для женщин;
- семейный анамнез: внезапный сердечный приступ или смерть одного из родителей (до 55 лет у мужчины, до 65 лет у женщины) или инсульт до 45 лет, независимо от пола родителя;
- курение (или отказ от курения в течение последних трех лет);
- сахарный диабет;
- уровень холестерина ЛПНП выше 1,60 г/л или уровень холестерина ЛПНП ниже 0,40 г/л;
- абдоминальное ожирение, почечная недостаточность, отсутствие регулярных физических упражнений или чрезмерное употребление алкоголя.
Цель лечения артериальной гипертензии у взрослых – снижение риска поражения органов-мишеней (сердца, головного мозга, почек), т.к. эти органы страдают от повышенного артериального давления в первую очередь, даже если субъективно никаких неприятных ощущений нет. У лиц молодого и среднего возраста, а также у больных сахарным диабетом необходимо поддерживать давление на уровне до 140/90 мм рт.ст. У лиц пожилого возраста целевой уровень давления – до 150/90 мм рт.ст.
Общие принципы лечения артериальной гипертонии в домашних условиях которые стоит соблюдать всем взрослым людям с повышенным давлением:
При легкой, первой, степени заболевания используются немедикаментозные методы:
- ограничение потребления поваренной соли до 5г/сутки (подробнее о правильном питании при повышенном давлении можно прочесть в нашей отдельной статье ),
- нормализация веса при его избытке,
- умеренные физические нагрузки 3-5 раз в неделю (ходьба, бег, плавание, лечебная физкультура),
- отказ от курения,
- уменьшение потребления алкоголя,
- использование растительных успокоительных средств при повышенной эмоциональной возбудимости (например, отвар валерианы).
При отсутствии эффекта от вышеперечисленных методов при лечении 1 степени артериальной гипертензии, а также больным со 2 и 3 степенями АГ, переходят к приему медикаментов.

Следует отметить, что в настоящее время в аптеках представлен широкий спектр различных лекарственных средств для лечения артериальной гипертонии, как новых, так и известных много лет. Под разными торговыми наименованиями могут выпускаться препараты с одним и тем же действующим веществом. Разобраться в них неспециалисту достаточно сложно, но, несмотря на обилие лекарств, можно выделить основные их группы, в зависимости от механизма действия:
Диуретики являются препаратами выбора для лечения гипертонии, особенно, у пожилых. Самые распространенные – это тиазиды (индапамид 1,5 или 2, 5 мг в сутки, гипотиазид от 12,5 до 100 мг в сутки в один прием утром)
Ингибиторы АПФ используются уже много лет, хорошо изучены и эффективны. Это такие популярные препараты как
- эналаприл (торговые названия Энап, Рениприл, Ренитек),
- фозиноприл (Фозинап, Фозикард),
- периндоприл (Престариум, Перинева)
- рамиприл (Амприлан, Хартил) и др.
Сартаны (или блокаторы рецепторов к ангиотензину II) по механизму действия сходны с ингибиторами АПФ:
- лозартан (Лазап, Лориста),
- валсартан (Валз),
- ирбесартан (Апровель),
- телмисартан (Телмиста).
Бета-блокаторы . В настоящее время используются высокоселективные препараты с минимальными побочными эффектами:
- бисопролол (Конкор, Нипертен),
- метопролол (Эгилок, Беталок),
- небиволол (Небилет, считается наиболее селективным из современных бета-блокаторов) и др.
Антагонисты кальция по механизму действия подразделяются на 2 основные группы, что имеет важное практическое значение:
- дигидропиридиновые (амлодипин, фелодипин, нифедипин, нитрендипин и др.)
- недигидропиридиновые (верапамил, дилтиазем).
Другие препараты для лечения артериальной гипертонии используются строго по показаниям и при неэффективности вышеописанных классов лекарственных веществ:
- моксонидин (торговое название Физиотенз, Тензотран).
- доксазозин/празозин (Кардура/Празозин).
Также при лечении артериальной гипертонии важно проводить коррекцию факторов риска
- антиагреганты – ацетилсалициловая кислота, (например, Кардиомагнил, Тромбо-АСС) используются по показаниям,
- статины при наличии атеросклероза – также при отсутствии противопоказаний;
- препараты, снижающие уровень глюкозы в крови при наличии сахарного диабета.
При недостаточном эффекте, может потребоваться добавление второго или третьего лекарственного препарата. Рациональные комбинации:
- диуретик+бета-блокатор
- диуретик+иАПФ (или сартан)
- диуретик+антагонист кальция
- дигидропиридиновый антагонист кальция+бета-блокатор
- антагонист кальция +иАПФ (или сартан)
Недопустимые комбинации:
- недигидропиридиновый антагонист кальция+ бета-блокатор (возможно развитие блокад сердца вплоть до летального исхода)
- иАПФ+сартан
В настоящее время в продаже имеется большое количество т.н. фиксированных комбинаций (2 или 3 действующих вещества в одной таблетке, хорошо сочетающиеся друг с другом). Использование комбинированных препаратов увеличивает приверженность к лечению и облегчает контроль над артериальным давлением. К ним относятся следующие:
- Лориста Н, Лозап плюс (лазартан+гидрохлортиазид)
- Валз Н (валсартан+гидрохлортиазид)
- Престанс, Дальнева (периндоприл+амлодипин в различных дозировках)
- Эксфорж (валсартан+амлодипин) и Ко-эксфорж (валсартан+амлодипин+гидрохлортиазид) и др.
Для лечения и обследования при гипертонии нужно обратиться к врачу. Только специалист после полного осмотра и анализа результатов обследований сможет правильно поставить диагноз и назначить грамотное лечение.
Чем опасна артериальная гипертензия?
Артериальная гипертензия – это одна из ведущих причин развития тяжелых патологий ССС.
Несмотря на то, что на данный момент существует огромное количество антигипертензивных препаратов, позволяющих поддерживать АД на адекватном уровне, частота развития кризов гипертонического характера и таких осложнений как сердечная (СН) и почечная недостаточность (ПН), регургитация на аортальном и митральном клапанах, аневризма сердца и аорты, ИМ (инфаркты), инсульты и т.д. у больных гипертонией остается крайне высокой.
Это связано в первую очередь с тем, что многие пациенты не желают систематически принимать антигипертензивную терапию, считая, что развившийся у них гипертензивный криз был единичным и такое больше не повторится.
Согласно статистике, из больных, осведомленных о том, что у них артериальная гипертензия, медикаментозное лечение получают только около 40% женщин и 35% мужчин. При этом необходимые уровни давления за счет систематического приема антигипертензивной терапии, контроля за показателями артериального давления и регулярных посещений врача и соблюдения его рекомендаций, достигают лишь 15% женщин и около пяти процентов мужчин.
Несмотря на то, что артериальная гипертензия относится к контролируемым факторам риска формирования патологий ССС, столь прискорбные показатели обусловлены банальным непониманием больного серьезности своего диагноза, а, следовательно, и отсутствием серьезного и ответственного подхода к лечению.
Они вспоминают множество коллег по работе, которых увозила скорая помощь с гипертоническим кризом, своих родственников, которые постоянно жалуются на высокое давление и т.д. Поэтому многие люди считают, что при современном напряженном жизненном ритме, после сорока лет гипертония – это нечто само собой разумеющееся, а лечить необходимо только гипертонический криз.
Такое отношение к своему здоровью привело к тому, что около 40% смертности от патологий ССС в России связаны с артериальной гипертензией и ее острыми (кризы, инсульты, инфаркты и т.д.) или хроническими (СН и ПН и т.д.) осложнениями.
Наиболее распространенными тяжелыми осложнениями, развивающимися из-за кризов гипертонического генеза, являются:
- инсульт (около тридцати процентов больных);
- отек легких (двадцать три процента);
- гипертоническая энцефалопатия (16%);
- острая сердечная недостаточность (четырнадцать процентов);
- кровоизлияние в головной мозг (пять процентов случаев);
- расслаивающаяся аневризма аорты (2,5%) и т.д.
Следует отметить, что при отсутствии адекватного и систематического лечения гипертонии, от сердечной и почечной недостаточности в течение трех лет после перенесенного тяжелого (осложненного) гипертонического криза, умирает от 30 до 40% больных.
Комплексное лечение, ответственный подход к своему здоровью, систематический прием лекарственных средств против артериальной гипертензии и контроль своего давления, позволяют свести эти устрашающие цифры к минимуму.

Профилактика артериальной гипертонии
Для людей с наследственной предрасположенностью к артериальной гипертонии и отягощенных факторами риска, большое значение имеет профилактика болезни.
- В первую очередь, это регулярное обследование у врача-кардиолога и соблюдение норм правильного образа жизни, которые помогут отсрочить, а часто, и исключить заболевание артериальной гипертонией. Если у вас в анамнезе имеются родственники, болевшие гипертонией, следует пересмотреть свой образ жизни и кардинально изменить многие привычки и уклад, являющиеся факторами риска.
- Следует пересмотреть свои принципы питания, прекратить употребление соленой и жирной пищи, перейти на низкокалорийную диету, включающую в большом количестве рыбу, морепродукты, фрукты и овощи. Не увлекайтесь алкогольными напитками и, особенно, пивом. Они способствуют ожирению, бесконтрольному употреблению поваренной соли, пагубно влияют на сердце, сосуды, печень и почки.
- Необходимо вести активный образ жизни, больше двигаться, в зависимости от возраста, этому идеально подходит бег, плавание, ходьба, езда на велосипеде и лыжах. Физические нагрузки следует вводить постепенно, не перегружая организм. Особенно полезны занятия физкультурой на свежем воздухе. Физические упражнения укрепляют сердечную мышцу и нервную систему и способствуют предотвращению стрессов.
- Старайтесь, чтобы вас окружала благоприятная психоэмоциональная среда. По возможности, избегайте конфликтов, помните, расшатанная нервная система очень часто запускает механизм развития артериальной гипертонии.
- Откажитесь от курения, вещества, содержащиеся в никотине, провоцируют изменение в стенках артерий, увеличивают их жесткости, следовательно, могут являться виновниками повышения давления. Кроме того, никотин очень опасен для сердца и легких.
Таким образом, можно коротко сказать, что профилактика артериальной гипертонии включает регулярные осмотры у кардиолога, правильный образ жизни и благоприятный эмоциональный фон вашего окружения.
Прогноз для жизни
Прогноз при артериальной гипертензии определяется характером течения (злокачественное или доброкачественное) и стадией заболевания. Факторами, ухудшающими прогноз, являются:
- быстрое прогрессирование признаков повреждения органов-мишеней;
- III и IV стадия артериальной гипертензии;
- тяжелое поражение кровеносных сосудов.
Крайне неблагоприятное течение артериальной гипертензии отмечается у людей молодого возраста. У них высок риск развития инсульта, инфаркта миокарда, сердечной недостаточности, внезапной смерти.
При раннем начале лечения артериальной гипертензии и при условии тщательного соблюдения пациентом всех рекомендаций лечащего врача, удается замедлить прогрессирование заболевания, улучшить качество жизни пациентов, а иногда и добиться длительной ремиссии.
Источник: doc-doc.net
Что это за болезнь
Артериальная гипертензия, или гипертония – это повышение кровяного давления до высоких значений, которые превышают нормальные показатели.
Кровяное давление замеряется по двум параметрам: верхнее и нижнее значение:
- верхнее значение – это систолический показатель, по нему определяют уровень давления в момент сжимания сердечной мышцы, когда кровь с силой выталкивается из артерии;
- нижнее значение – это диастолический показатель, по нему определяют кровяное давление в тот момент, когда сердце находится в расслабленном состоянии, показатель говорит о состоянии периферических сосудов.
Давление у здорового человека постоянно меняется: после сна оно немного понижено, в течение дня повышается, перед сном опять снижается. Это естественные процессы, которые не требуют терапии. На показатели давления влияет возраст: чем старше человек, тем выше нормальные значения. Есть нормативы, по которым ориентируются врачи при постановке диагноза «артериальная гипертония». Они выведены на основе многолетних, сложных исследований и применяются во всем мире.
Среднее нормальное значение в молодом возрасте составляет 120 на 80 мм. рт. ст. С возрастом норма повышается и доходит до 135 на 85 мм. рт. ст. Поводом для обращения к врачу будет регулярное повышение показателей свыше 140/90 мм рт. ст.
При артериальной гипертензии давление остается стабильно повышенным большую часть времени, нормальные показатели наблюдаются редко. Чем выше степень гипертонии, тем серьезнее будет симптоматика и осложнения, поэтому важно выявить артериальную гипертензию на ранней стадии, когда возможно лечение без медикаментов.
Симптоматика патологии
Симптомы артериальной гипертензии у взрослых могут проявляться только на второй или третьей стадии. Часто гипертоническая болезнь протекает бессимптомно, поэтому ее сложно диагностировать на ранней стадии.
Артериальная гипертензия проявляется в ряде характерных признаков:
- кружение головы, тяжесть, сдавливание глаз;
- затылочные боли, пульсирующие боли в висках и лобной доле;
- пульсация в голове;
- появление черных пятен перед глазами;
- звон в ушах;
- гиперемия;
- отеки;
- парестезии;
- рвотные позывы;
- гипергидроз;
- озноб;
- беспричинная тревожность, напряжение;
- нервозность;
- нарушение памяти;
- понижение физической активности, ухудшение работоспособности;
- частое биение сердца.
Причины и факторы риска
Причины артериальной гипертензии могут быть внешними и внутренними. Основные факторы риска:
- половая принадлежность: мужчины в возрасте 35-50 лет страдают от гипертензии чаще женщин;
- период менопаузы: у женщин риск развития гипертонической болезни повышается в период климакса;
- возраст: чем старше человек, тем выше вероятность появления артериальной гипертензии, так как стенки сосудов теряют эластичность, снижается сопротивляемость, давление растет;
- наследственная предрасположенность: риск развития гипертонии увеличивается при наличии больных среди родственников по первой и второй линии;
- последствия влияния длительного стресса: при сильных нервных потрясениях, проблемах, психических перегрузках, во время стресса в кровь поступает много адреналина, который усиливает биение сердца и увеличивает объемы циркулирующей крови, это приводит к повышению давления;
- алкоголь: спиртное повышает давление в среднем на 5 единиц;
- курение: табак и никотин вызывают спазмы сосудов, они становятся тоньше, теряют эластичность, появляются бляшки, давление растет;
- атеросклероз: курение и холестерин снижают эластичность сосудов, бляшки мешают нормальному кровотоку, сужается просвет сосудов, что приводит к повышению показателей;
- чрезмерное потребление соли: соль в больших количествах вредит работе сердца и сосудов, избыток вызывает спазм сосудов, задерживает воду, влияя на показатели давления;
- лишний вес: 1 кг лишнего веса дает плюс 2 пункта к гипертоническому давлению;
- малоподвижный образ жизни: недостаток физической активности повышает вероятность развития гипертонии на 50 %.
Стадии гипертонической болезни
Перед назначением лечения гипертонической болезни врачи определяют стадию и факторы риска. Степени артериальной гипертензии показывают, как сильно организм пострадал от повышенного давления.
АГ 1 степени
Начальная стадия гипертонической болезни, при которой никаких нарушений в работе внутренних органов нет. Давление повышается периодически, для нормализации не нужно предпринимать никаких действий, так как спустя 2-3 часа оно само опускается до нормальных значений. При повышении показателей может появиться небольшая боль в голове, бессонница, переутомляемость.
При мягкой гипертонии 1 степени показатели давления составляет 140-159 на 90-99 единиц.
АГ 2 степени
Средняя, 2 степень гипертонии, на которой возможно поражение внутренних органов:
- нарушение коронарного кровообращения;
- появление атеросклеротических бляшек;
- увеличение массы миокарда левого желудочка;
- нарушение функций почек;
- ангиоспазм.
Показатели давления повышены большую часть времени и достигают 160-179 мм. рт. ст. на 100-109 мм. рт. ст.
АГ 3 степени
Крайняя степень заболевания, при которой нарушения затрагивают большую часть органов и тканей:
- сердце и сосуды: недостаточность сердца, стенокардия, сердечный приступ, стеноз артерий, расслаивающая аневризма аорты;
- органы зрения: папиллоэдема, кровоизлияния;
- мозг: транзитная ишемическая атака, острое нарушение кровоснабжения, деменция сосудов, гипертензивная энцефалопатия;
- почки: нарушений функций почек.
На третьей стадии артериальной гипертензии появляется риск летального исхода. При третьей степени давление повышено постоянно и достигает 180 на 110 мм. рт. ст.
Классификация артериальной гипертензии
Степень риска артериальной гипертензии рассчитывается не только по стадиям, но и по видам. Виды классифицируются по патогенезу артериальной гипертензии.
Первичная
Этиология и факторы, провоцирующие развитие артериальной гипертензии, до конца не определены. Эта форма гипертонической болезни встречается у 95 % людей с повышенным давлением. Основной провокатор появления первичной гипертонии – генетическая предрасположенность.
Первичная артериальная гипертензия делится на 3 вида.
Гиперадренергическая
Повышение давления спровоцировано чрезмерным производством адреналина и норадреналина. Такое состояние характерно для 15 % больных первичной гипертонией.
Признаки артериальной гипертензии:
- бледность или покраснение лица;
- пульсация в голове;
- дрожь;
- повышенная тревожность.
Пульс в покое составляет 90-95 ударов в минуту. При отсутствии терапии приводит к гипертоническому кризу.
Гипорениновая
Форма АГ, характерная для пожилых людей. Вызвана повышением альдостерона, который приводит к задержке натрия и препятствует выводу воды из организма. При этой форме гипертонической болезни у больного появляются сильные отеки лица, симптоматика похожа на признаки почечной недостаточности. Больным рекомендуется отказаться от соли и обильного питья.
Гиперренинная
Стремительно развивающаяся гипертония. Возникает в 15-20 % случаев, больше подвержены мужчины. Гипертоническая болезнь протекает тяжело, давление скачет хаотически и может резко подняться до критических значений.
Симптоматика:
- кружение головы;
- сильные боли в голове;
- рвотные позывы.
При отсутствии лечения может привести к атеросклеротическому поражению сосудов почек.
Вторичная
Симптоматическая артериальная гипертензия, которая вызвана патологиями и нарушениями внутренних органов и систем жизнедеятельности. Причину можно легко определить после комплексного обследования и диагностики. Повышение кровяного давления будет следствием развития другой болезни в организме. Если избавить человека от этого заболевания, давление вернется в норму. Вторичная артериальная гипертензия делится на пять видов.
Реноваскулярная
Сужение сосудов почек приводит к нарушению кровообращения, что приводит к стойкому повышению показателей давления.
Причины почечной гипертонии:
- атеросклеротическое поражение брюшной аорты;
- атеросклеротические бляшки в сосудах почек;
- воспаление стенок сосудов почек;
- тромбообразование;
- травма;
- появление новообразования в почках;
- врожденная дисплазия почечной артерии;
- клубочковый нефрит;
- амилоидная дистрофия;
- пиелонефрит почек.
При почечной вторичной гипертонии у больного может не быть внешних проявлений. Он чувствует себя хорошо, высокое давление не препятствует привычному образу жизни, не сказывается на физической активности или сне. Особенность гипертонической болезни этого типа – перед скачком давления появляется незначительная боль в пояснице.
Реноваскулярную гипертензию тяжело вылечить, поскольку необходимо избавить пациента от основного заболевания.
Эндокринная
Гипертензия, вызванная нарушениями в работе эндокринной системы. К причинам развития заболевания относятся:
- опухоль из ткани надпочечников: приводит к тяжелой форме гипертонии, которая сопровождается резким повышением давления, помутнением зрения, сильными болями в голове, частым биением сердца;
- альдостерома: приводит к нарушению функций почек и стойкому увеличению кровяного давления, которое сопровождается сильными болями в голове, парестезиями, упадком сил;
- синдром гиперкортицизма.
Гемодинамическая
Возникает при недостаточности сердца в тяжелой форме или врожденном частичном аортальном сужении. Давление над участком сужения будет высоким, а под ним – пониженным.
Неврогенная
Гипертоническая болезнь, вызванная атеросклерозом головного мозга, новообразованиями в мозге, воспалением мозга, дистрофией мозговой ткани.
Лекарственная
Прием ряда медикаментов может спровоцировать повышение показателей давления и вызвать артериальную гипертензию вторичного типа. Она появляется из-за неправильного назначения препаратов, ошибочной дозировки или продолжительности терапии. Избежать появление гипертонической болезни можно, если следовать рекомендациям врача при приеме таблеток и не заниматься самолечением.
Эссенциальная
Единственное проявление этой формы гипертонии – стойкое повышение кровяного давления в течение длительного времени. Врачи ставят диагноз «эссенциальная артериальная гипертензия», если у пациента не выявлена вторичная форма гипертонической болезни.
Болезнь вызвана внутренними нарушениями, которые влияют на тонус сосудов, вызывая спазмы и повышая гипертонические значения. При отсутствии терапии развивается атеросклероз, нарушается строение сосудов, появляются патологии в работе сердца. Финальная стадия — истощение депрессорной функции почек.
Легочная
Редкая форма гипертонической болезни, которая спровоцирована повышением давления в сосудах легких. Эти сосуды соединяют легкие с сердечной мышцей. По артериям кровь поступает из правого желудочка сердца в небольшие легочные сосуды. В легких кровь обогащается кислородом и отправляется в левый желудочек сердца. Из левого желудочка кровь распределяется по всем органам и тканям.
При легочной артериальной гипертензии кровь не может свободно перемещаться по артериям из-за сужения, утолщения и отечности стенок сосудов, появления сгустков. Легочная гипертония вызывает нарушение функций сердца, легких, остальных органов, которым не хватает кислорода и кровоснабжения.
Типы гипертонической болезни легких:
- наследственная: заболевание, спровоцированное генетической предрасположенностью;
- идиопатическая: патогенез заболевания не определен;
- ассоциированная: заболевание спровоцировано другими нарушениями в работе организма: вирусом иммунодефицита, печеночной недостаточностью, на развитие влияет употребление наркотических веществ и злоупотребление препаратами для снижения веса.
При регулярном повышении показателей давления увеличивается нагрузка на сердечную мышцу, сосуды не могут пропускать большие объемы крови, что приводит к недостатку кровоснабжения органов и тканей. Это основная причина инфаркта миокарда.
Лабильная
Лабильная артериальная гипертензия – это начальная форма гипертонической болезни. В таком состоянии у пациента давление повышается незначительно на короткие промежутки времени. давление нормализуется само без медикаментов или другого вмешательства.
При лабильной гипертонии медикаментозная терапия не назначается, но врачи рекомендуют обращать внимание на периодичность скачков давления, скорректировать образ жизни, следить за самочувствием. Такой тип гипертонии может свидетельствовать о нарушениях, происходящих во внутренних органах и тканях.
Диагностика заболевания
Диагностика артериальной гипертензии проводится тремя способами:
- замеры показателей давления;
- комплексное обследование: диагностические исследования, пальпация, аускультация, перкуссия, осмотр;
- ЭКГ.
Диагностические мероприятия:
- Контроль за показателями кровяного давления: врач делает несколько замеров давления на каждой руке с интервалом в 15 минут. Замеры проводятся профессиональным оборудованием. При виде врача у многих появляется синдром «белого халата», что сказывается на показателях давления. Врачу нужно измерить показатели, учесть погрешности, чтобы выявить степень отклонения значений. При подозрении на гипертонию пациента попросят измерять давление дома в разных условиях в течение нескольких дней и записывать показания в дневник. Это поможет врачу составить более точную картину заболевания.
- Осмотр: на осмотре врач измеряет рос, вес, вычисляет индекс массы тела, записывает симптоматические проявления гипертонической болезни.
- Сбор анамнеза: врач подробно узнает у пациента о наследственных заболеваниях, врожденных патологиях, болезнях, которые были у него раньше, сопутствующих симптомах. Это помогает составить точную клиническую картину заболевания и выявить причину отклонения давления.
- Физическое обследование: врач прослушивает сердце, легкие, чтобы выявить отклонения в работе внутренних органов.
- Биохимический анализ крови: по анализу специалист определяет уровень сахара в крови, количество липопротеинов, уровень холестерина. Это поможет определить состояние сосудов и предрасположенность к атеросклеротическому поражению.
- Электрокардиограмма: на основе исследования специалист делает выводы о нарушениях работы сердечной мышцы.
- Ультразвуковое исследование сердца: исследование дает специалисту данные о всех патологиях, которые есть в сердечно-сосудистой системе. УЗИ показывает дефекты сердечной мышцы, состояние клапанов, другие отклонения.
- Рентгенография: специалист назначает рентгенологическое исследование артерий и аорты. Исследование показывает состояние сосудистых стенок, выявляет наличие атеросклеротических бляшек, диагностирует коарктацию.
- Допплерография: показывает состояние кровеносной системы, скорость и степень кровоснабжения органов и тканей. При подозрении на артериальную гипертензию специалист смотрит на состояние артерий мозга и сонной артерии. Для исследования применяют ультразвуковое оборудование, так как прибор не приводит к проявлению побочных реакций и полностью безопасен.
- Ультразвуковое исследование щитовидки: специалист проверяет состояние гормонального фона, уровень и степень гормонов, которые выделяет щитовидка. Это поможет врачу понять, связана ли эндокринная система с гипертонической болезнью.
- Ультразвуковое исследование почек: специалист проверяет состояние почек, сосудов, чтобы исключить влияние органа на развитие гипертонии.
Терапия артериальной гипертензии
Больной артериальной гипертензией должен обязательно посещать врача, чтобы снизить вероятность появления гипертонического криза. После обследования специалист назначит комплексное лечение, которое напрямую связано со степенью заболевания. Кроме медикаментозной помощи пациент с артериальной гипертензией должен заняться корректировкой образа жизни.
Коррекция образа жизни
Основные рекомендации для гипертоника:
- бросить курить;
- отказаться от алкоголя;
- снизить потребление соли: не более 5 грамм в сутки;
- отказаться от жирной, острой, копченой еды;
- снизить потребление продуктов, содержащих калий, кальций и магний;
- при ожирении необходимо снизить массу тела, соблюдать специальное диетическое питание, привести индекс массы тела в норму;
- повысить физическую активность: при малоподвижном образе жизни необходима ежедневная гимнастика и прогулки на свежем воздухе;
- включить правильное питание: рацион должен содержать фрукты, овощи, клетчатку.
Коррекция образа жизни поможет нормализовать давление на начальной стадии гипертонической болезни. Если состояние запущено, врач пропишет дополнительно медикаменты. Перед назначением препаратов специалист проведет обследование, чтобы исключить противопоказания и снизить вероятность развития побочных реакций.
Фармакологическое лечение
Терапия артериальной гипертензии требует включения в схему лечения препаратов с пролонгированным действием. При запущенной гипертонии таблетки придется пить больному всю жизнь, поэтому специалист подбирает эффективные лекарства с удобной схемой приема. для снижения показателей давления достаточно 1 таблетки в сутки. Прием препаратов начинают с минимальной дозировки, постепенно повышая ее до достижения максимального терапевтического эффекта.
Для снижения давления при артериальной гипертензии специалист назначает антигипертензивные медикаменты, бета-блокаторы, тиазидные диуретики, антагонисты кальция, ингибиторы ангиотензинпревращающего фермента.
Сосудистая артериальная гипертензия эффективно лечится мочегонными препаратами. Они вызывают меньше побочных эффектов, чем другие группы гипотензивных средств, имеют меньше противопоказаний и хорошо воспринимаются пациентами. Диуретики относятся к фармакологическим препаратам первого ряда для лечения артериальной гипертензии. Дозировку и продолжительность терапии мочегонными средствами определяет специалист по показаниям.
Показания к назначению мочегонных препаратов:
- недостаточность сердца;
- артериальная гипертензия у пациентов преклонного возраста;
- диабет;
- высокий риск развития сердечно-сосудистых осложнений;
- систолическая (изолированная) гипертония.
Диуретики противопоказаны при:
- подагре;
- в период вынашивания ребенка;
- лактации.
Бета- адреноблокаторы – эффективные препараты для лечения гипертонической болезни с пролонгированным действием. Они положительно влияют на работу сердца и сосудов, укрепляя их.
Показания к назначению бета-блокаторов для терапии артериальной гипертензии:
- стенокардия при повышенных показателях давления;
- сердечный приступ в анамнезе;
- высокий риск развития сердечно-сосудистых осложнений;
- патологически быстрый сердечный ритм.
Противопоказания для лечения гипертонии бета-блокаторами:
- бронхиальная астма;
- облитерирующий атеросклероз сосудов;
- хроническая обструктивная болезнь легких.
Лекарственная артериальная гипертензия требует комплексного подхода. Схема лечения обязательно включает медикаментозную терапию и корректировку образа жизни.
Быструю помощь при артериальной гипертензии окажет комплексное воздействие несколькими препаратами. Кроме антигипертензивных средств врач может назначить лекарства для терапии первопричины:
- антитромбоцитарная терапия: профилактика острого нарушения мозгового кровообращения, сердечного приступа, риска сердечно-сосудистой смерти;
- медикаментозная гиполипидемическая терапия: назначается при большом риске поражения органов-мишеней.
Комбинированная фармакотерапия назначается врачом при отсутствии результата от монотерапии. При составлении комплексного лечения гипертонии разными лекарствами специалист проверяет их совместимость и лекарственное взаимодействие.
Методы профилактики
Профилактика артериальной гипертензии поможет избежать появление гипертонической болезни в дальнейшем. О превентивных мерах стоит задуматься людям, у которых в роду есть близкие родственники с гипертонией. Профилактические меры направлены на снижение вероятности развития заболевания за счет исключения из жизни провоцирующих факторов.
- Специалисты рекомендуют пересмотреть образ жизни: убрать вредные привычки, бросить курить, включить ежедневные пешие прогулки по свежему воздуху, включить умеренные физические упражнения.
- Полезными для профилактики гипертонии будут бег, плавание, спортивная ходьба. Женщины могут посещать аквааэробику, она подтянет тело и укрепит сердечно-сосудистую систему.
- Сердечной мышце требуются регулярные нагрузки, чтобы нормализовать кровоток, улучшить обогащение крови кислородом, обеспечить внутренние органы питанием, нормализовать метаболизм.
- Специалисты советуют меньше беспокоиться по пустякам, снизить влияние стресса, меньше реагировать на раздражители. Беспокойство и стресс – одни из самых распространенных провокаторов повышения давления.
Пациентам из группы риска необходимо регулярно измерять давление дома. Для этого в аптеках продаются точные и удобные тонометры.
При достижении сорокалетнего возраста необходимо регулярно проходить профилактический осмотр у кардиолога и других специалистов.
Источник: Gipertonikum.ru
Чем отличается артериальная гипертензия от гипертонической болезни
Обе патологии характеризуются устойчивым повышенным АД под воздействием внешних и внутренних провоцирующих факторов. В случае гипертонической болезни речь идет о постоянном диагнозе, который можно временно купировать, но не излечить. Артериальная гипертензия – это больше тревожный симптом, который проявляется при сердечной недостаточности, хронической почечной недостаточности, других патологиях. В обоих случаях требуется лечение. Под гипертензией подразумевают резкий скачок давления, который достигает отметки выше 140 и 90 единиц.
Этиология болезни
Характерная патология развивается при увеличении сопротивления периферических кровеносных сосудов и повышении минутного сердечного выброса. По причине эмоциональной нестабильности нарушается регуляция тонуса периферических сосудов продолговатым мозгом и гипоталамусом. В результате патологического процесса наблюдается спазм артериол, обострение дисциркуляторного и дискинетического синдромов. При артериальной гипертонии происходит увеличение вязкости крови с дальнейшим снижением скорости кровотока, ухудшением обмена веществ, скачками АД.
Причины
Больные атеросклерозом сосудов часто страдают от острых приступов гипертензии. Это доказывает, что характерный симптом возникает при обширных патологиях сосудистой системы, миокарда, почек. Основные причины заболевания по сей день остаются невыясненными, имеет место генетическая предрасположенность, возрастные изменения организма, метеоусловия, весовая категория и наличие хронических заболеваний.
Факторы риска
Состояние прогрессирует при психическом и физическом переутомлении, сильных нервных потрясениях. Развитие вторичных признаков обусловлено нарушением регуляторной функции высших отделов органов ЦНС. Патогенными факторами являются следующие диагнозы и клинические картины:
- сахарный диабет;
- чаще развивается у пожилых;
- перенесенные стрессы, эмоциональные потрясения;
- перенесенные инфаркты, инсульты;
- одна из форм ожирения;
- патологии в работе надпочечников, присутствие эндокринных патологий;
- воздействие токсических веществ;
- наличие вредных привычек (алкоголизм, курение);
- хронические заболевания почек;
- пассивный образ жизни;
- избыток соли в суточном рационе;
- половая принадлежность (женщинам больше свойственна гипертензия);
- нарушения липидного обмена;
- одно из сердечно-сосудистых осложнений.
Классификация
Указанное заболевание развивается с возрастом, склонно к хроническому течению с регулярными обострениями. Для успешного лечения гипертонии требуется правильно определить характер патологии, предпосылки повышения давления в легочных артериях. Специально для этих целей предусмотрена условная классификация по следующим критериям оценки:
- по патогенному фактору;
- по особенностям патологического процесса;
- по локализации и специфики очага патологии.
Виды
В зависимости от этиологии патологического процесса врачи выделяют вторичную и первичную легочную гипертензию (эссенциальную гипертонию). В пером случае речь идет об осложнениях основных недугов организма, как вариант – почечные и сосудистые патологии, хирургические осложнения и неврологические состояния. Если изучать первичную легочную гипертензию, причины патологического процесса для многих специалистов по-прежнему остаются загадкой.
Степени
Кровяное давление в диапазоне 135-140/85-90 является пограничным состоянием между нормой и патологией, требует обязательного врачебного участия. По мере роста указанных значений врачи выделяют четыре степени артериальной гипертензии, каждая из которых снижает качество жизни клинического больного, приковывает к постели. Итак:
- Легкая степень. Гипертензия прогрессирует под воздействием физических и психических факторов, а показатель давления после устранения патогенного фактора очень скоро приходит в норму.
- Умеренная. Скачки АД преобладают на протяжении дня, остальная симптоматика протекает в легкой форме, требует врачебного участия. Гипертонические кризы наблюдаются крайне редко.
- Тяжелая. Скачки кровяного давления модифицируются во внутричерепную гипертензию, ишемию головного мозга, повышение креатинина в крови, гипертрофию левого желудочка, сужение глазных артерий.
- Крайне тяжелая. Может закончиться для пациента летальным исходом. Как следствие патологического процесса развитие злокачественных артериальных гипертензий с тяжелыми осложнениями со стороны сердечно-сосудистой и нервной систем.
Симптомы
Определив, что предшествовало повышенному диастолическому и систолическому артериальному давлению, устранив патогенный фактор, можно продуктивно устранить неприятную симптоматику консервативными методами. В данном случае гипертоническая болезнь сопровождается следующими симптомами заболевания:
- приступы мигрени, которые вызваны спазмами сосудов головного мозга;
- боль в затылке, которая дополняется частыми головокружениями;
- участившиеся приступы тахикардии;
- ощущение сильной пульсации в висках после сужения сосудов;
- снижение качества сна;
- нестабильность артериального давления.
Синдромы
Если развивается артериальная гипертония, главное – правильно и своевременно дифференцировать окончательный диагноз. Для этого требуется исследовать комплекс симптомов, исключить сходные по проявлениям в организме диагнозы:
- сердечный синдром: тахикардия, стенокардия;
- глазной: кровоизлияния и экссудаты в сетчатке, отек сосков зрительных нервов;
- почечный: нарушенное почечное кровообращение, дисфункция парного органа, скачок креатинина;
- сосудистый: расслоение аорты, окклюзивные патологии артерий.
Жалобы
Лекарственную терапию начинают не после изучения жалоб пациента, а после диагностики организма. Однако сбор данных анамнеза заметно облегчает постановку диагноза, ускоряет процесс реализации актуальных терапевтических мероприятий. Не составит особого труда определить симптоматическую артериальную гипертензию – что это, подскажет кардиолог. Жалобы пациента таковы:
- Гипертензия характеризуется головной болью, которая отдает неприятным чувством в затылке.
- При хронической сердечной недостаточности скачки АД дополняются тупыми болями в грудине.
- На ранних стадия гипертензия проявляется тошнотой, головокружением, спадом работоспособности, нарушенной проницаемостью легочных сосудов.
Лечение
Лечащий врач при появлении первой симптоматики подробно объясняет, что такое артериальная гипертензия, почему возникает. Диагноз подтверждается при следующем условии: скачок АД фиксируется и не падает после повторения трех измерений. Замер требуется проводить в разное время суток, без влияния лекарственных препаратов, корректирующих показатель АД. Зная хотя бы в общих чертах, что такое гипертензия, важно подробно выяснить, почему прогрессирует патологический процесс в организме взрослого человека. Только после устранения патогенного фактора лечение эффективное.
Медикаментозное
Если развивается гипертензия – что же это за диагноз, подскажет кардиолог. Он же в индивидуальном порядке определяет схему интенсивной терапии. На всех стадиях характерного недуга подход к проблеме комплексный, предусматривает участие следующих фармакологических позиций:
|
фармакологическая группа |
лечебное действие |
название медикаментов |
|
тиазидоподобные диуретики |
снижают артериальное давление, препятствуют обратному всасыванию ионов натрия |
Верошпирон Альдактон Гипотиазид |
|
бета-адреноблокаторы |
снижают скачки АД, расширяют сосуды, нормализуют скорость системного кровотока |
Атенолол Бисопролол Метопролол Небиволол |
|
ингибиторы АПФ |
снижают брадикинин, обладают антиоксидантной активностью, снижают нагрузку на миокард. |
Эналаприл Каптоприл Периндоприл |
|
антиагреганты |
препятствуют склеиванию тромбоцитов, снижают риск тромбоза |
Курантил Тиклопидин Иломедин |
|
антагонисты кальция |
регулируют ритм сердечных сокращений, положительно влияют на мозговой кровоток |
Нифедипин Амлодипин Верапамил |
|
статины |
снижают показатель холестерина, участвуют в формировании гормонов |
Симвастатин Ловастатин Флувастатин |
|
сартаны |
способность защищать головной мозг от последствий гипертензии |
Лозартан Валсартан Ирбесартан Кандесартан |
Немедикаментозная терапия
Если развивается гипертензия – что это такое, и как лечиться, врач определяет в индивидуальном порядке. Помимо антигипертензивных средств приветствуются следующие немедикаментозные методы в домашней обстановке:
- соблюдать диету с сокращением соли, жира и углеводов;
- контролировать массу тела;
- отказаться от спиртных напитков;
- обеспечить полезные физические нагрузки;
- использовать успокаивающие средства растительного происхождения;
- обеспечить профилактику артериальной гипертензии.

Народные средства
Нормализовать кровообращение в почечных артериях, поддерживать показатель АД на допустимом уровне можно альтернативными методами, главное – правильно подобрать рецепт. Вот надежные народные средства:
- Каждое утро требуется выпивать 1 ст. брусничного морса, который выводит лишнюю жидкость, снижает АД.
- Натереть лимон с кожурой на терке, добавить плоды шиповника, клюквы, стакан меда и перемешать. Принимать утром и вечером по 1 ст. л. Курс – 3 недели.
Источник: sovets.net
