При первых симптомах артериальной гипертонии и частом повышении артериального давления, многие задаются вопросом, к какому врачу обращаться. Первым делом необходимо записаться на прием к врачу-терапевту, который после осмотра и сбора анамнеза назначит полную диагностику.
Артериальная гипертензия – это коварный недуг, который часто приводит к инфаркту.
Точный диагноз должен поставить врач после осмотра, сбора анамнеза и тщательной диагностики. Опытный специалист при осмотре всегда измеряет артериальное давление, проводит визуальный осмотр тела. Обязательно повторяет процедуру измерения АД перед уходом пациента.
Доктор задаст важные вопросы:
- Сколько часов вы работаете, как отдыхаете?
- Что любите кушать? Что входит в ежедневный рацион?
- Курите ли вы? Как часто принимаете спиртное?
- Болеют ли гипертонией ваши родители?
- Есть ли хронические болезни?
- Случались ли сильные стрессы?
- Принимаете ли вы лекарственные препараты?
Вроде простые и безобидные вопросы врача могут сразу выявить факторы, способствующие повышению артериального давления. Кроме того, это поможет назначить первые виды анализов и исследования.
А каким должно быть артериальное давление дома, на работе, на отдыхе?
Если цифры тонометра показывают отклонение значений на 20-30 мм рт. ст., то следует обратиться к врачу за помощью.
| Артериальное давление | Систолическое АД | Диастолическое АД |
| Клиническое или офисное | 140 | 90 |
| СМАД: среднесуточное | 125 – 130 | 80 |
| дневное | 130 – 135 | 85 |
| ночное | 120 | 70 |
| Домашнее | 130 – 135 | 85 |
Артериальная гипертензия 1 степени может возникать из-за стрессов, алкоголя, неполноценного отдыха или вредного питания.
Устранив эти причины можно забыть о проблеме.
Дифференциальная диагностика

Диагностика гипертонии начинается с визуального осмотра пациента. У молодых измеряется вес и рост. Особое внимание уделяется осмотру глаз. После осмотра вновь проверяют артериальное давление и пульс.
У пожилых людей давление проверяют в состоянии сидя и в положении стоя.
Таблица: клинические рекомендации для обследования больных с повышенным давлением
|
Необходимые обследования: |
|
— общий анализ мочи и крови; — микроальбуминурия, особенно у лиц с ожирением, метаболическим синдромом и сахарным диабетом; — глюкоза в плазме крови (натощак) |
|
— общий холестерин, холестерин липопротеидов высокой и низкой плотности, триглицериды; — креатинин в сыворотке крови с расчетом клиренса креатинина и/или скорости клубочковой фильтрации |
| — электрокардиограмма |
| Дополнительные исследования: |
|
— калий, натрий в сыворотке крови; — мочевая кислота; — фибриноген; — анализ АСТ и АЛТ; — количественная оценка протеинурии; |
| — эхокардиография; |
| — исследование глазного дна; |
| — УЗИ почек и надпочечников; |
| — дуплексное сканирование брахиоцефальных, почечных, подвздошно-бедренных артерий; |
| — рентгенография органов грудной клетки; |
| — суточное мониторирование кровяного давления; |
| — определение лодыжечно-плечевого индекса систолического АД; |
| — определение скорости пульсовой волны в аорте; |
| — пероральный тест толерантности к глюкозе и/или определение гликированного гемоглобина (HbA1c) – при уровне глюкозы в плазме крови ≥ 5,6 ммоль/л (100 мг/дл) |
| Углубленное исследование: |
| — В случаях осложненной гипертонии – оценка состояния головного мозга (МРТ, КТ), миокарда (МРТ, КТ, сцинтиграфия и др.), почек (МРТ, КТ, сцинтиграфия), магистральных и коронарных артерий (коронарография, артериография, внутрисосудистое УЗИ). |
Опытный терапевт обязательно прослушает пациента и проверит наличие отеков нижних конечностей. При подозрении на повышенное давление, врач обязательно значит дополнительные инструментальные исследования, чтобы выявить характер и степень течения болезни.
Среди анализов пациенту предложат сдать:
- Анализ мочи на кровь, сахар и белок:
- Анализ крови на холестерин, глюкозу и креатин.
Эти виды анализов могут выявить сопутствующие болезни, от которых может повышаться АД. Поэтому врачу важно исключить любое другое заболевание.
Если специалист выявит первичную гипертонию, то важно пройти обследование на поражение органов. При высоком давлении чаще страдают глаза, почки, сердце и сосуды.
Поэтому врач назначит:
- УЗИ почек и надпочечников;
- Электрокардиограмму;
- Рентгенограмму груди;
- Эхокардиографию;
- Обследование у офтальмолога и невролога.
Примеры диагноза:
- Гипертоническая болезнь 1 стадии. Степень артериальной гипертензии 2. Дислипидемия. Риск 2 (средний).
- Гипертоническая болезнь 2 стадии. Степень артериальной гипертензии 3. Дислипидемия. ГЛЖ. Риск 4 (очень высокий).
- Гипертоническая болезнь 3 стадии. Степень артериальной гипертензии 2. ИБС. Стенокардия напряжения II ФК. Риск 4 (очень высокий).
Лучшая диагностика артериальной гипертонии – это обследование в течение недели в стационаре, под наблюдением врача! Специалист будет фиксировать АД в разное время суток, при этом проверяя анализы и показания исследований. В стационаре проводится амбулаторное мониторирование в дневные и ночные сутки.
Залог быстрого избавления от высокого кровяного давления — это правильный выбор врача. Специалист быстро выявит прины патологии и назначит эффективное лечение.
Заболевание 2 степени требует медикаментозного лечения, а третья тяжелая стадия — наблюдение за пациентом в стационаре.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ
НЕОБХОДИМА КОНСУЛЬТАЦИЯ ЛЕЧАЩЕГО ВРАЧА
Автор статьи Иванова Светлана Анатольевна, врач-терапевт
Источник: giperton.com
Стадии гипертонической болезни

Врачам для правильной постановки диагноза необходимо определить стадию гипертонической болезни у пациента и сделать соответствующую запись в его медицинскую карту. Если гипертоническую болезнь диагностируют у пациента поздно, т. е.
на 2-й или 3-й стадии, то последствия для его организма будут более серьезные, чем если бы лечение гипертонии начали на первой стадии заболевания.
Тем не менее, мало кто из больных гипертонией на начальной стадии обращается к врачу или хотя бы измеряет себе артериальное давление.
Это связано с тем, что гипертоническая болезнь у многих пациентов протекает без выраженных симптомов до перехода на вторую или даже третью стадию.
Определение стадии гипертонической болезни по степени поражения органов-мишеней
| 1 | Нет признаков поражения органов-мишеней |
| 2 | Имеются объективные признаки поражения органов-мишеней, без нарушений их функций или субъективных симптомов у пациента:
|
| 3 (тяжелая) | У пациента есть объективные признаки поражения органов-мишеней, а также жалобы на нарушения их функций:Серце:
Мозг:
Глазное дно:
Почки:
Сосуды:
|
Характеристика стадий гипертонической болезни
Больше никакой одышки, головных болей, скачков давления и других симптомов ГИПЕРТОНИИ! Наши читатели для лечения давления уже используют этот метод. Узнать больше…
Гипертоническая болезнь 1 стадии. На первой стадии гипертонии у пациентов иногда наблюдается повышенное артериальное давление до уровня 140/90 — 159/99 мм. рт. ст., которое бывает в течение нескольких дней или недель подряд. Но при благоприятных условиях (отдых, пребывание в санатории) артериальное давление понижается до нормальных уровней.
У большинства пациентов на 1 стадии гипертонической болезни симптомы вообще отсутствуют. Могут быть жалобы на периодическую головную боль, нарушения сна, болевые ощущения в области сердца. Поражений органов-мишеней, как правило, нет. В отдельных случаях может наблюдаться незначительное повышение тонуса артерий глазного дна.
Повреждений сердца нет: гипертрофия левого желудочка отсутствует, сердечный выброс не уменьшен. Работа почек не нарушена. У незначительного процента больных могут отмечаться гипертонические кризы. Как правило, это женщины в климактерический период и пациенты, которые плохо переносят перемену погоды.
Гипертоническая болезнь 2 стадии. На этой стадии гипертонии у пациентов повышается систолическое артериальное давление до 160-179 мм. рт. ст., диастолическое — до 100-109 мм. рт. ст.
После отдыха артериальное давление уже не понижается до нормального уровня.
На 2 стадии гипертонической болезни врач сможет диагностировать у пациента гипертрофию левого желудочка сердца, сужение артерий сетчатки глаза, появление белка в моче и (или) незначительное повышение концентрации креатина в плазме крови.
Большинство пациентов жалуются на головную боль, головокружения, нарушения сна, часто бывают боли в области сердца (стенокардия), одышка при физической нагрузке. На этой стадии заболевания чаще происходят гипертонические кризы, может случиться инфаркт миокарда, инсульт и другие грозные последствия гипертонии.
На 2 стадии гипертонической болезни пациенты в обязательном порядке вынуждены принимать лекарства.
Гипертоническая болезнь 3 стадии (тяжелая). Эта стадия гипертонической болезни характеризуется значительным и устойчивым повышением артериального давления: систолического — до 180 мм. рт. ст. и выше, диастолического — до 110 мм. рт. ст. и выше. На 3 стадии гипертонии почти у всех пациентов происходят поражения внутренних органов.
Наблюдаются частые нарушения мозгового (инсульт), коронарного (инфаркт миокарда) и почечного кровообращения, с возможным развитием сердечной или почечной недостаточности.
Если почки поражены, то они перестают справляться с удалением отходов из организма.
После перенесенного инфаркта или инсульта, а также при прогрессировании сердечной недостаточности артериальное давление может понижаться, особенно систолическое. Это называется «обезглавленная» артериальная гипертония.
У пациентов на 3 стадии гипертонической болезни наблюдаются частые приступы стенокардии, нарушения сердечного ритма, головные боли, головокружение, нарушения сна, ухудшение памяти и зрения, а также симптомы сердечной и почечной недостаточности.
При обследовании в условиях стационара (ЭКГ и другие исследования, см. подробный список) обнаруживаются свидетельства значительных поражений внутренних органов. Ухудшается проводимость сердечной мышцы и сократительная способность миокарда.
Источник: http://lechenie-gipertonii.info/stadii-gipertonicheskoj-bolezni.html
Как ставить диагноз гипертонии

Причины артериальной гипертензии многочисленны.
Говоря о первичной, или эссенциальной, гипертонии, мы имеем в виду тот случай, когда нет конкретного предшествующего заболевания или патологии внутренних органов.
Иными словами, такая АГ возникает сама по себе, вовлекая в патологический процесс остальные органы. На долю первичной гипертензии приходится более 90% случаев хронического повышения давления.
Основной причиной первичной АГ считают стресс и психоэмоциональные перегрузки, которые способствуют нарушению центральных механизмов регуляции давления в головном мозге, затем страдают гуморальные механизмы, вовлекаются органы-мишени (почки, сердце, сетчатка глаз).
Вторичная гипертония – проявление другой патологии, поэтому причина ее всегда известна. Она сопровождает болезни почек, сердца, головного мозга, эндокринные расстройства и является вторичной по отношению к ним.
После излечения основного заболевания уходит и гипертония, поэтому риск и степень в данном случае определять не имеет смысла. На долю симптоматической гипертонической болезни приходится не более 10% случаев.
Факторы риска ГБ тоже известны всем. В поликлиниках создаются школы гипертонии, специалисты которых доносят до населения сведения о неблагоприятных условиях, приводящих к АГ. Любой терапевт или кардиолог расскажет пациенту о рисках уже при первом случае зафиксированного повышенного давления.
Среди условий, предрасполагающих к гипертонической болезни, наибольшее значение имеют:
- Курение;
- Избыток соли в пище, неумеренное употребление жидкости;
- Недостаточная физическая активность;
- Злоупотребление алкоголем;
- Лишний вес и нарушения жирового обмена;
- Хронические психоэмоциональные и физические перегрузки.
Если перечисленные факторы мы можем исключить или хотя бы попытаться уменьшить их влияние на здоровье, то такие признаки как пол, возраст, наследственность не поддаются изменению, а потому с ними придется мириться, но не забывая о возрастающем риске.
Классификация артериальной гипертензии и определение степени риска
Классификация АГ подразумевает выделение стадии, степени заболевания и уровня риска сосудистых катастроф.
Стадия заболевания зависит от клинических проявлений. Выделяют:
- Доклиническую стадию, когда признаки гипертонии отсутствуют, а больной не подозревает о повышении давления;
- 1 стадию гипертонической болезни, когда давление повышено, возможны кризы, но признаков поражения органов мишеней нет;
- 2 стадия сопровождается поражением органов-мишеней – миокард гипертрофируется, заметны изменения сетчатки глаз, страдают почки;
- На 3 стадии возможны инсульты, ишемия миокарда, патология зрения, изменения крупных сосудов (аневризма аорты, атеросклероз).
Степень гипертонической болезни
Определение степени ГБ имеет важное значение в оценке риска и прогноза и происходит оно исходя из цифр давления. Надо сказать, что нормальные значения АД тоже имеют разное клиническое значение. Так, показатель до 120/80 мм рт. ст. считается оптимальным, нормальным будет давление в пределах 120-129 мм рт. ст. систолическое и 80-84 мм рт. ст.
диастолическое. Цифры давления 130-139/85-89 мм рт. ст. все еще лежат в нормальных пределах, но приближаются к границе с патологией, поэтому их называют «высоконормальными», а пациенту могут сказать, что у него повышенное нормальное давление.
С момента, когда АД достигло 140/90 мм рт. ст. уже можно говорить о наличии заболевания. С этого показателя определяются степени собственно гипертензии:
- 1 степень гипертонической болезни ( ГБ или АГ 1 ст. в диагнозе) означает повышение давления в пределах 140-159/90-99 мм рт. ст.
- 2 степень ГБ сопровождается цифрами 160-179/100-109 мм рт. ст.
- При 3 степени ГБ давление 180/100 мм рт. ст. и выше.
Случается, что цифры систолического давления растут, составляя 140 мм рт. ст. и выше, а диастолическое при этом лежит в пределах нормальных значений. В этом случае говорят об изолированной систолической форме гипертонической болезни.
В иных случаях показатели систолического и диастолического давления соответствуют разным степеням заболевания, тогда врач ставит диагноз в пользу большей степени, при этом не имеет значения, по систолическому или диастолическому давлению делаются выводы.
Наиболее точная диагностика степени гипертонической болезни возможна при впервые выявленном заболевании, когда еще не проводилось лечение, и больной не принимал никаких антигипертензивных препаратов. В процессе терапии цифры падают, а при ее отмене – наоборот, могут резко возрасти, поэтому адекватно оценить степень уже невозможно.
Понятие риска в диагнозе
Гипертония опасна своими осложнениями. Не секрет, что подавляющее большинство пациентов умирают или становятся инвалидами не от самого факта высокого давления, а от острых нарушений, к которым оно приводит.
Кровоизлияния в головной мозг или ишемические некрозы, инфаркт миокарда, почечная недостаточность – наиболее опасные состояния, провоцируемые высокими показателями АД.
В этой связи для каждого больного после тщательного обследования определяется риск, обозначаемый в диагнозе цифрами 1, 2, 3, 4.
Таким образом, диагноз строится из степени гипертензии и риска сосудистых осложнений (например, АГ/ГБ 2 степени, риск 4).
Критериями стратификации риска для пациентов с гипертонической болезнью служат внешние условия, наличие других заболеваний и обменных нарушений, вовлечение органов-мишеней, сопутствующие изменения со стороны органов и систем.
К основным факторам риска, отражающимся на прогнозе, относят:
- Возраст больного – после 55 лет для мужчин и 65 – для женщин;
- Курение;
- Нарушения липидного обмена (превышение нормы холестерина, липопротеидов низкой плотности, снижение липидных фракций высокой плотности);
- Наличие в семье кардиоваскулярной патологии среди кровных родственников моложе 65 и 55 лет для женского и мужского пола соответственно;
- Избыточная масса тела, когда окружность живота превышает 102 см у мужчин и 88 см у представительниц слабой половины человечества.
Перечисленные факторы считаются основными, но многие пациенты с АГ страдают диабетом, нарушением толерантности к глюкозе, ведут малоподвижную жизнь, имеют отклонения со стороны свертывающей системы крови в виде увеличения концентрации фибриногена. Эти факторы считают дополнительными, также увеличивающими вероятность осложнений.
органы-мишени и последствия ГБ
Поражение органов-мишеней характеризует АГ начиная со 2 стадии и служит важным критерием, по которому определяется риск, поэтому обследование пациента включает ЭКГ, УЗИ сердца для определения степени гипертрофии его мышцы, анализы крови и мочи на показатели работы почек (креатинин, белок).
Прежде всего, от высокого давления страдает сердце, которое с повышенной силой толкает кровь в сосуды.
По мере изменения артерий и артериол, когда стенки их теряют эластичность, а просветы спазмируются, нагрузка на сердце прогрессивно увеличивается.
О вовлечении почек как органа-мишени говорит повышение креатинина в крови и моче, появление в моче белка альбумина. На фоне АГ утолщаются стенки крупных артерий, появляются атеросклеротические бляшки, что можно обнаружить посредством УЗИ (сонные, брахиоцефальные артерии).
Третья стадия гипертонической болезни протекает с ассоциированной патологией, то есть связанной с гипертонией. Среди ассоциированных заболеваний для прогноза наиболее важны инсульты, транзиторные ишемические атаки, инфаркт сердца и стенокардия, нефропатия на фоне диабета, недостаточность почек, ретинопатия (поражение сетчатки) по причине АГ.
Итак, читателю наверняка понятно, как даже самостоятельно можно определить степень ГБ. Это не составит труда, достаточно лишь измерить давление. Далее можно подумать о наличии тех или иных факторов риска, учесть возраст, пол, лабораторные показатели, данные ЭКГ, УЗИ и т. д. В общем, все, что перечислено выше.
К примеру, у пациента давление соответствует гипертонической болезни 1 степени, но при этом он перенес инсульт, значит, риск будет максимальный – 4, даже если инсульт – единственная проблема помимо АГ. Если давление соответствует первой-второй степени, а из факторов риска можно только отметить курение и возраст на фоне вполне хорошего здоровья, то риск будет умеренным – ГБ 1 ст. (2 ст.), риск 2.
Источник: https://yazdorov.win/davlenie/kak-stavit-diagnoz-gipertonii.html
Правила и методы диагностирования артериальной гипертензии

Головные боли, мушки пред глазами, звон в ушах – все эти неприятные ощущения, которые многие принимают за признаки переутомления, часто становятся первыми симптомами гипертонической болезни.
Но диагностировать гипертонию только по этим показателям нельзя.
Для постановки точного диагноза врач назначает комплексное обследование. Диагностика гипертонии необходима для того, чтобы назначить больному правильное лечение.
Самодиагностика
С недомоганиями многие пытаются справиться самостоятельно, глотая обезболивающие препараты, иногда назначая себе более серьезные лекарства. А ведь ухудшение самочувствия может сигнализировать о повышенном кровяном давлении и начинающейся гипертонии. Самодиагностика, собственного здоровья поможет впоследствии врачу установить диагноз.
Как выявить гипертонию в домашних условиях? Следует обратиться за врачебной помощью при обнаружении у себя:
- беспричинных головных болей;
- частого головокружения;
- слабого или учащенного сердцебиения;
- чрезмерной потливости;
- часто возникающего чувства озноба;
- постоянной раздражительности;
- снижения работоспособности;
- черных мушек перед глазами;
- чувства онемения конечностей;
- отечности век и утренней одутловатости лица.
Даже если эти недомогания носят периодический характер, это не повод расслабляться. Гипертония коварна и быстро прогрессирует, поражая мозг, сосуды, глаза, почки.
Мониторинг давления в домашних условиях
Одним из важнейших методов самодиагностики является измерение уровня артериального давления.
Если у пациента в семье есть родственники, страдающие заболеваниями сердца и возраст его больше сорока лет, стоит измерять АД ежедневно.
Аптечный рынок насыщен различными аппаратами для измерения давления. Некоторые больные предпочитают механические тонометры с фонендоскопом.
При помощи его проводить измерения сложнее, но многие пациенты считают, что данный прибор менее чувствителен к различным колебаниям, например, изменениям положения тела, чем современные приборы. Электронный тонометр допускает меньше погрешностей при измерении.
При работе с тонометром следует соблюдать ряд правил:
- перед измерениями прибором с фонендоскопом стрелку аппарата совмещают с цифрой ноль на шкале;
- перед диагностикой нельзя употреблять алкогольные напитки, кофе, а также курить;
- непосредственно перед процедурой следует посидеть немного спокойно, в положении полулежа;
- измеряют давление в сидячем положении. Предплечье руки должно лежать на столе в свободном состоянии. Манжетку крепят немного выше локтя, в месте ощущения сильной пульсации.
Манжетка тонометра не должна приносить дискомфорт, быть туго или слишком слабо закреплена.
В каждом возрастном периоде нормальными считаются разные показатели тонометра:
- От 16 до 20 лет — 100/70 — 120/80.
- От 20 до 40 лет — 120/70 — 130/80.
- От 40 до 60 лет — 135/85.
- Старше 60 лет — 140/90.
Любое отклонение от этих показателей – повод обратиться за врачебной помощью.
Диагностика в кабинете врача
Ртутный сфигмоманометр со стетоскопом позволяет точно измерить АД. Но его редко используют в современной медицине, так он очень большой в размерах и несет потенциальную угрозу окружающей среде.
Анероидные аппараты надувного или рычажного типа, а также автоматические аппараты чаще встречаются в кабинете врача. Мониторинг давления можно осуществлять при помощи аппаратов, которые измеряют его уровень в течение суток.
Анероидный сфигмоманометр
Правила при измерении давления во врачебном кабинете такие же, как при домашнем мониторинге. Кроме того:
- наполнение манжетки должно происходить выше места пропадания пульсации на 30 мм ртутного столба;
- давление не должно снижаться быстрее, чем на 2 мм ртутного столба в секунду;
- при измерении следует учитывать фазу исчезновения пульсирования, а не фазу приглушения;
- врач должен произвести не менее двух замеров, разделенных интервалом в пару минут;
- повторный мониторинг должен осуществляться в одно и то же время суток;
На основании измерений, проведенных пациентом дома и во врачебном кабинете, врач может сделать выводы и назначить лечение. При необходимости он назначает дополнительное обследование.
При получении лекарств необходимо регистрировать прием последней дозы.
Лабораторное обследование при диагностике ГБ
При подозрении на такое заболевание, как гипертоническая болезнь, диагностика включает следующие методы:
- электрокардиограмму. ЭКГ при гипертонии позволяет выявить отклонения в работе сердечной мышцы в определенный временной отрезок;
- эхо-кардиографию. Этот вид ультразвукового исследования помогает обнаружить дефекты в строении сердца, оценить изменение толщины его стенок, состояние клапанов;
- артериографию и аортографию. Эти рентгенологические методы направлены на обнаружение бляшек в коронарных артериях и сужений аорты на определенных участках;
- физикальное обследование. Оно заключается в прослушивании сердца при помощи фонендоскопа. Эта процедура направлена на выявление в нем шумов и не характерных для органа звуков. Подобные явления свидетельствуют о возможных изменениях в тканях сердца, возникших из-за постоянного повышения АД, а также о пороках развития;
- допплерографию. Этот метод позволяет диагностировать состояние кровотока в сосудах, так как при гипертонии изменяется состояние сонных и мозговых артерий.
Ультразвуковое исследование сердца – наиболее безопасный метод исследования, не характеризующийся осложнениями.
Дополнительные методы
Чтобы поставить диагноз гипертония, доктор назначает следующие виды обследований:
- исследование мочи на наличие в ней белка и глюкозы;
- анализ крови на уровень гемоглобина;
- определение уровня креатинина;
- определение уровня глюкозы при голодании.
Биохимический анализ крови назначают для определения уровня сахара, а также липопротеидов различной степени плотности. Именно они являются показателями склонности к атеросклерозу.
Иногда доктор назначает исследование почек, включающее общий анализ мочи и ультразвуковое исследование органа и его сосудов. Обследование щитовидной железы помогает определить ее роль в возникновении артериальной гипертензии.
Гипертония: как ставят диагноз?
При подозрении на такой недуг, как гипертония, когда ставят диагноз? Чтобы поставить окончательный диагноз, врач после обследования определяет:
- насколько стабильны подъемы АД;
- есть ли патологические изменения в состоянии внутренних органов, таких как сердце, мозг и почки.
- в чем причина повышения давления.
Замеры давления рекомендуется делать в течение нескольких недель не менее трех раз. Лабораторные методы исследования направлены на диагностирование вторичной гипертонии.
Углубленное обследование проводится для исключения симптоматической гипертензии у молодых людей и пациентов среднего возраста. Профилактическое обследование в поликлинике позволяет больным старше сорока лет точно поставить диагноз, причем причиной повышения давления в большинстве случаев становится гипертоническая болезнь.
При обнаружении одного или нескольких симптомов гипертонии, таких как частые головокружения и головные боли, нарушения сердечного ритма, возникновение отечности лица и онемения конечностей, следует незамедлительно обратиться к врачу.Итак, когда ставится диагноз гипертония? Первоначальная гипертонии диагностика заключается в опросе пациента врачом.
Выяснение подробностей, касающихся факторов риска, например, курения и пристрастия к алкоголю, наличия сопутствующих заболеваний (сахарный диабет), а также наследственной предрасположенности к недугу, позволит нарисовать более точную картину заболевания.
Для определения состояния прохождения крови по сосудам назначается допплерография. Диагностику сопровождают исследованиями крови на уровень холестерина и сахара. Дополнительно для оценки функционирования почек к данным видам обследований назначают анализ мочи. Некоторым больным показано УЗИ щитовидной железы.
по теме
Диагноз ГБ – что это? Как доказать гипертонию и когда ставится диагноз? Ответы в видео:
Диагностика гипертонической болезни не займет у пациента много времени и не требует финансовых вложений. Если она проведена вовремя, корректно поставлен диагноз гипертония и назначено грамотное лечение, заболевание поддается коррекции.
Источник: https://gipertonia.pro/diagnostika/gipertonii.html
Гипертоническая болезнь: диагностика в домашних и лабораторных условиях, когда и как ставят диагноз

Головные боли, мушки пред глазами, звон в ушах – все эти неприятные ощущения, которые многие принимают за признаки переутомления, часто становятся первыми симптомами гипертонической болезни.
Но диагностировать гипертонию только по этим показателям нельзя.
Для постановки точного диагноза врач назначает комплексное обследование. Диагностика гипертонии необходима для того, чтобы назначить больному правильное лечение.
Источник: gipertensianet.ru
Прием у врача и диагностика гипертонии
Если артериальное давление часто повышается, то пора задуматься о полном обследовании своего организма. Диагностика гипертонии поможет выявить причину развития патологии, что позволит врачу назначить эффективное лечение.
При первых симптомах артериальной гипертонии и частом повышении артериального давления, многие задаются вопросом, к какому врачу обращаться. Первым делом необходимо записаться на прием к врачу-терапевту, который после осмотра и сбора анамнеза назначит полную диагностику.
Артериальная гипертензия – это коварный недуг, который часто приводит к инфаркту.
Точный диагноз должен поставить врач после осмотра, сбора анамнеза и тщательной диагностики. Опытный специалист при осмотре всегда измеряет артериальное давление, проводит визуальный осмотр тела. Обязательно повторяет процедуру измерения АД перед уходом пациента.
Правила при измерении артериального давления
Доктор задаст важные вопросы:
- Сколько часов вы работаете, как отдыхаете?
- Что любите кушать? Что входит в ежедневный рацион?
- Курите ли вы? Как часто принимаете спиртное?
- Болеют ли гипертонией ваши родители?
- Есть ли хронические болезни?
- Случались ли сильные стрессы?
- Принимаете ли вы лекарственные препараты?
Вроде простые и безобидные вопросы врача могут сразу выявить факторы, способствующие повышению артериального давления. Кроме того, это поможет назначить первые виды анализов и исследования.
А каким должно быть артериальное давление дома, на работе, на отдыхе?
Если цифры тонометра показывают отклонение значений на 20-30 мм рт. ст., то следует обратиться к врачу за помощью.
| Артериальное давление | Систолическое АД | Диастолическое АД |
| Клиническое или офисное | 140 | 90 |
| СМАД: среднесуточное | 125 – 130 | 80 |
| дневное | 130 – 135 | 85 |
| ночное | 120 | 70 |
| Домашнее | 130 – 135 | 85 |
Артериальная гипертензия 1 степени может возникать из-за стрессов, алкоголя, неполноценного отдыха или вредного питания.
Устранив эти причины можно забыть о проблеме.
Дифференциальная диагностика
Диагностика гипертонии начинается с визуального осмотра пациента. У молодых измеряется вес и рост. Особое внимание уделяется осмотру глаз. После осмотра вновь проверяют артериальное давление и пульс.
У пожилых людей давление проверяют в состоянии сидя и в положении стоя.
Таблица: клинические рекомендации для обследования больных с повышенным давлением
Необходимые обследования:
— общий анализ мочи и крови;
— микроальбуминурия, особенно у лиц с ожирением, метаболическим синдромом и сахарным диабетом;
— глюкоза в плазме крови (натощак)
— общий холестерин, холестерин липопротеидов высокой и низкой плотности, триглицериды;
— креатинин в сыворотке крови с расчетом клиренса креатинина и/или скорости клубочковой фильтрации
— калий, натрий в сыворотке крови;
— анализ АСТ и АЛТ;
— количественная оценка протеинурии;
Опытный терапевт обязательно прослушает пациента и проверит наличие отеков нижних конечностей. При подозрении на повышенное давление, врач обязательно значит дополнительные инструментальные исследования, чтобы выявить характер и степень течения болезни.
Среди анализов пациенту предложат сдать:
- Анализ мочи на кровь, сахар и белок:
- Анализ крови на холестерин, глюкозу и креатин.
Эти виды анализов могут выявить сопутствующие болезни, от которых может повышаться АД. Поэтому врачу важно исключить любое другое заболевание.
Если специалист выявит первичную гипертонию, то важно пройти обследование на поражение органов. При высоком давлении чаще страдают глаза, почки, сердце и сосуды.
Поэтому врач назначит:
- УЗИ почек и надпочечников;
- Электрокардиограмму;
- Рентгенограмму груди;
- Эхокардиографию;
- Обследование у офтальмолога и невролога.
Примеры диагноза:
- Гипертоническая болезнь 1 стадии. Степень артериальной гипертензии 2. Дислипидемия. Риск 2 (средний).
- Гипертоническая болезнь 2 стадии. Степень артериальной гипертензии 3. Дислипидемия. ГЛЖ. Риск 4 (очень высокий).
- Гипертоническая болезнь 3 стадии. Степень артериальной гипертензии 2. ИБС. Стенокардия напряжения II ФК. Риск 4 (очень высокий).
Лучшая диагностика артериальной гипертонии – это обследование в течение недели в стационаре, под наблюдением врача! Специалист будет фиксировать АД в разное время суток, при этом проверяя анализы и показания исследований. В стационаре проводится амбулаторное мониторирование в дневные и ночные сутки.
Залог быстрого избавления от высокого кровяного давления — это правильный выбор врача. Специалист быстро выявит прины патологии и назначит эффективное лечение.
Заболевание 2 степени требует медикаментозного лечения, а третья тяжелая стадия — наблюдение за пациентом в стационаре.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ
НЕОБХОДИМА КОНСУЛЬТАЦИЯ ЛЕЧАЩЕГО ВРАЧА
Автор статьи Иванова Светлана Анатольевна, врач-терапевт
Новые нормы артериального давления и лекарства от гипертонии
 Наталья Волошина врач-кардиолог, заведующая кардиологическим отделением ГКБ № 17 г. Москвы
Наталья Волошина врач-кардиолог, заведующая кардиологическим отделением ГКБ № 17 г. Москвы
Артериальной гипертонией страдает каждый пятый россиянин. А после 50 лет — каждый второй. Полностью избавиться от этого состояния нельзя, но контролировать свое давление нужно обязательно, иначе велик риск инсульта и ишемической болезни сердца — смертельно опасных недугов. Как жить с гипертонией? Как подобрать лекарства? На самые актуальные вопросы отвечает заведующая кардиологическим отделением ГКБ № 17 (г. Москва) Наталья Михайловна Волошина.

Симптомы гипертонии. Как поставить диагноз?
“Могу ли я заподозрить у себя гипертонию сам? У меня часто случается шум в ушах. Это признак высокого давления?”
У болезни разные симптомы. Среди них — неровная походка (человека буквально шатает от перепадов давления), головные боли (как сильные, так и слабые, обычно возникают по утрам в области затылка или висков), шум в ушах (о котором и спрашивает читатель), головокружения, тошнота, носовые кровотечения, бессонница, покраснение лица, “мушки” перед глазами или туман в глазах.
Часто пациентов беспокоят боли под лопаткой, в груди, в пальцах рук. Но, увы, гипертония зачастую очень долго никак не проявляет себя. Поэтому надо регулярно контролировать свое артериальное давление — измерять его тонометром.
“Какой тонометр лучше? Автоматический или механический?”
Любой. Подойдет тот, который вам удобен в использовании.
“Я чувствую себя комфортно при высоком давлении. И наоборот, мне плохо, когда оно снижается. Нужно ли в такой ситуации лечить гипертонию?”
Некоторые больные и вовсе не ощущают скачков давления. А порой их организм приспосабливается, и в такие моменты люди, наоборот, чувствуют себя очень хорошо, как и происходит у автора вопроса.
Это очень опасно. Если гипертонию не лечить, то у человека очень скоро может развиться инсульт или ишемическая болезнь сердца. К тому же высокое давление увеличивает риск преждевременной смерти. Есть такие печальные цифры: в 68 из 100 случаев инфаркта миокарда и в 75 из 100 случаев инсульта у российских больных отмечалось повышение артериального давления, которое этими людьми недостаточно контролировалось.
Если на начальной стадии с гипертонией можно бороться диетой, правильным образом жизни, регулярно измеряя свое давление и не допуская его повышения, то на более серьезных стадиях без лекарств уже не обойтись.
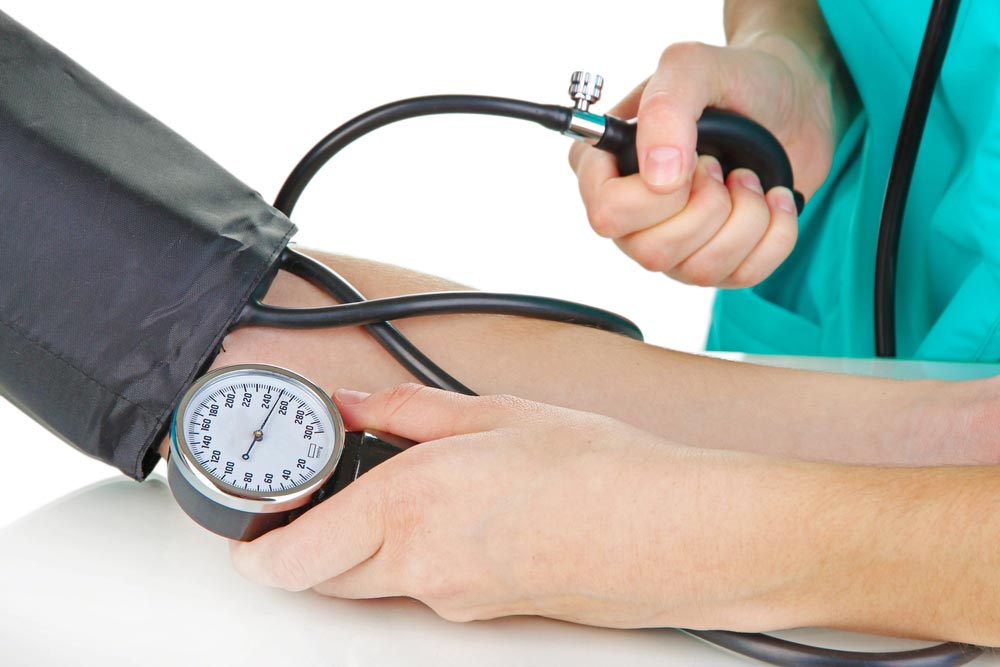
“Слышал, что недавно американские кардиологи поменяли цифры артериального давления, принятые за норму. А у нас в России они какие?”
Самые большие споры среди врачей и пациентов ведутся о том, какое давление считать нормальным. Цифры, которые приняты российскими врачами, приближены к недавним изменениям, внесенным и в США:
- до 120/80 — норма;
- от 120/80 до 130/80 — повышенное давление;
- от 130/80 до 139/89 — уже гипертония первой степени, которая требует лекарственной терапии.
Но, как замечают гипертоники, в разное время дня и в зависимости от волнений, после физической нагрузки, алкоголя и секса эти цифры могут существенно колебаться. Поэтому очень важна для лечащего врача информация, насколько быстро после своего скачка артериальное давление возвращается к нормальному. Хорошо, если для стабилизации требуется не больше 30 минут. Причем чем незначительней были стресс или физическая активность, тем скорее давление должно возвращаться к исходному уровню.
“Сколько раз в день полагается измерять давление, чтобы врач мог поставить диагноз?”
Диагноз “гипертоническая болезнь” ставится больному только по результатам многократного измерения давления (не менее пяти раз в сутки — измерять придется и ночью, и рано утром), выполненного в разные дни. Когда артериальное давление повышается незначительно, измерения с помощью тонометра надо вести на протяжении нескольких месяцев.
Лечение гипертонии: как правильно?
“Поначалу мне помогал один препарат от гипертонии. Потом врач сменил его на другой. Недавно доктор прописал сразу несколько таблеток. Теперь я услышал, что можно заменить горсть препаратов какой-то одной особой таблеткой. Правда?”
В последнее время врачи предпочитают назначать не один препарат, а их комбинацию. Иногда лекарства помещают в одну таблетку. Это удобно для пациента и эффективно для терапии, поскольку сочетание средств разного механизма действия позволяет назначать их не в высоких, а в низких или средних дозах. Результат — действенное падение артериального давления, хорошая переносимость лекарств, существенное снижение побочных эффектов.
Сейчас появились современные препараты длительного действия, которые понижают артериальное давление на 24 часа при однократном ежедневном приеме. Среди популярных лекарств “от гипертонии” есть такие:
- Мочегонные, или диуретики. Именно с них часто начинают лечение. Эти препараты снижают давление мягко. Сахарный диабет, подагра считаются противопоказаниями для назначений.
- Бета-адреноблокаторы. Облегчают работу сердца, сокращая энергозатраты нашего “мотора”. Обладают и многими другими полезными свойствами, но имеют и противопоказания.
- Ингибиторы ангиотензинпревращающего фермента (ИАПФ) и прямые антагонисты ангиотензина — очень эффективные препараты. Однако врач должен знать о состоянии почек пациента.
- Антагонисты кальция. Эффективные, любимые пациентами препараты.
- Блокаторы альфа-адренорецепторов. Назначаются нечасто. Удобны при заболеваниях периферических артерий, аденоме предстательной железы.
- Гипотензивные препараты центрального действия. Назначаются реже, чем следовало бы.
- Прямые вазодилататоры.
“Я принимаю препараты от гипертонии. Недавно обнаружила, что и у мужа давление скачет. Он стал принимать мои таблетки, но они ему не помогают. Почему?”
При гипертонии ни в коем случае нельзя самому назначать себе препараты. Очень часто люди пользуются препаратами, выписанными не им, а порекомендованными соседями-друзьями-родственниками. Делать этого ни в коем случае нельзя. Выбрать дозировку лекарств может только врач после осмотра и обследования. Иногда для подбора верной терапии больного укладывают в больницу, чтобы после регулярного наблюдения подобрать нужный препарат и верную дозировку. Врач назначает лекарство, исходя не только из диагноза, но и учитывает:
- возраст больного;
- стадию болезни (существуют 3 стадии гипертонии);
- здорово ли сердце пациента (нет ли стенокардии, сердечной недостаточности, нарушений ритма сердца);
- нет ли у больного ожирения, сахарного диабета, бронхоспазма и других недугов.
Гипотензивные (понижающие давление) средства часто обладают очень мощным действием, а последствия резкого и сильного снижения давления могут быть непредсказуемыми. Кроме того, дозировка в течение всего времени лечения может неоднократно меняться как в сторону увеличения, так и в обратную сторону — в зависимости от состояния больного. Необходимо помнить, что полный эффект от приема препарата часто проявляется только через 1-2 недели.
“Мне нет еще 50 лет, соблюдаю диету, веду соответствующий образ жизни, принимаю прописанные терапевтом таблетки, но состояние не улучшается. Давление по-прежнему высокое. В чем дело?”
В этой ситуации можно заподозрить, что гипертония вызвана не наследственными причинами, вредными привычками (избытком жирной и соленой пищи, склонностью к перееданию, малоподвижным образом жизни, курением) или пожилым возрастом и плохим состоянием сосудов, а связана с другими проблемами со здоровьем.
Среди недугов, от которых повышается давление, — различные болезни почек и почечных артерий, тиреотоксикоз (болезнь щитовидной железы), проблемы с надпочечниками, порок сердца, травмы мозга. В этом случае пациенту предстоит пройти всевозможные исследования. Если не лечить основное заболевание, гипертония не уйдет — препараты, понижающие давление, не помогут. Но вам обязательно нужна консультация специалиста. Заочно поставить диагноз невозможно.
Гипертония как ставится диагноз
Что делать, если врач поставил диагноз — гипертония, но чувствуется всего лишь усталость, головная боль, иногда боль в сердце? Такое состояние люди склонны оправдывать нервным напряжением и переработкой. Заболевание может скрываться за симптомами стресса и усталости, но при этом человек чувствует боль и спазмы в области сердца.

Что такое гипертония?
Гипертония — одно из распространенных заболеваний кровеносной системы. Если болит голова, шумит в ушах, сжимает сердце, преследует слабость и усталость, то это одни из первых признаков появления болезни. С научной точки зрения, гипертоническая болезнь — это скачки кровеносного давления, которые сначала периодические, а потом становятся постоянными. 120 на 80 мм рт. ст. — нормальное кровяное давление для человека, который не страдает сердечно-сосудистыми недугами.
Укажите своё давление
Симптомы болезни
Гипертония распространена среди пожилых людей от 60-ти лет, но может поражать у молодых людей от 20-ти лет, а иногда болеют и подростки. Симптоматика повышенного давления схожа с усталостью, недосыпанием, обычной вялостью и пережитыми стрессами, поэтому гипертензию можно не заметить. Рассмотрим точнее, как проявляется гипертония. Основные проявления гипертонии это:
Когда ставят диагноз гипертензия?
Определить гипертонию точно может только кардиолог. Диагностировать заболевание можно, измерив давление при помощи манжетных аппаратов со стетоскопом или автоматизированными средствами для измерения давления. Однако, одного раза недостаточно, чтобы вычислить является ли первый скачек показателей одним из признаков повышенного давления или это симптом нервного перенапряжения. Чтобы установить проблему точно, пациенту нужно пройти полное обследование по такому алгоритму:
- Провести измерения давлений через некоторые интервалы времени, которые установит врач.
- Пройти ЭКГ.
- Сдать анализы крови и урины, чтобы определить уровни гемоглобина, глюкозы, кальция, калия.
- Проконсультироваться с кардиологом, который прослушает сердца фонендоскопом.
- Оценить состояние после физической нагрузки.
- Пройти рентген сердца и сосудов ― артериографию.
- Осмотреться у офтальмолога. При гипертонии болят глаза, расширяются глазные сосуды.
- Проверить работу надпочечников, почек, УЗИ этих органов.
Важные факты
Мужчины страдают от повышенного давления больше, чем женщины. Гипертонию еще называют «невидимой болезнью», так как она начинает поражать организм человека незаметно. Диагноз ставится только после прохождения комплексного обследования и выявления всех основных признаков гипертензии. После этого врач сможет подобрать адекватные, подходящие препараты для лечения гипертонии.
Как подтверждается диагноз?
Диагноз подтверждается, если пройденные анализы и процедуры показывают, что:
Иногда повышенное АД может быть признаком более серьезных болезней сердца, по типу ишемии или предынфарктного состояния. Обычно, врачи еще некоторое время наблюдают за пациентами и их состоянием, периодически замеряют давление, повторно просят сдать анализы, так как одной проверки недостаточно, чтобы определить как саму гипертонию, так и ее степень. Их описание приведено в таблице.
| Степень | Описание |
| I | Давление человека не поднимается выше, чем 140 на 90 |
| II | Артериальное давление колеблется в пределах, когда самое высокое это 160 на 100 мм рт. ст. вплоть до нормального и ниже |
| III | Давление выше 170 на 100. Эта степень влечет за собой опасность гипертонического криза и инфаркта, так что при первом ухудшении нужно вызывать скорую помощь. |
Лечение болезни
Лечение гипертонической болезни назначает доктор, в зависимости от ее стадии и симптоматики. Если заболевание в первой стадии, то оно не требует лечения с помощью лекарств и таблеток. Только если болезнь начинает развиваться, переходя на следующую стадию, важно принимать лекарственные препараты. При первичной стадии нужно просто вести здоровый образ жизни, правильно питаться, исключив жирную и жареную пищу из дневного рациона, и заниматься спортом умеренно. Благодаря этому заболевание может отступить.
Для лечения второй и третей стадии заболевания необходим прием специализированных препаратов. Чаще всего кардиологи назначают ингибиторные и адреноблокаторные препараты, такие как «Каптоприл», «Лозартан», «Нифедипин» и другие. Самолечение может навредить. Поэтому нужно обсуждать вместе с лечащим врачом, что лучше и больше подходит для лечения того или иного типа гипертонии.
Гипертония как ставится диагноз



— «ВАШ ПЕРСОНАЛЬНЫЙ КОНСУЛЬТАНТ»
Гипертония-болезнь века
Принято считать, что отсутствие жалоб – лучший признак здоровья. Увы, но это всего лишь заблуждение, причем очень опасное. Наглядный пример – артериальная гипертензия, которая чаще всего выявляется случайно, при профилактических осмотрах или обследовании по поводу других заболеваний.
Не случайно это нарушение врачи называют «молчаливый убийца». Не менее 30% пациентов, имеющих повышенное давление, не чувствуют каких-либо неприятных симптомов и не обращаются за врачебной помощью.
В каком случае АД считается нормальным?
Оптимальным уровнем АД считается: систолическое (верхнее), когда сердце максимально сокращается, выбрасывая кровь в сосуды, – не выше 120 мм рт. ст.; диастолическое (нижнее), когда расслабленное сердце заполняется кровью, – не выше 80 мм рт. ст.
Нормальным уровнем АД считают цифры не выше 130/85 мм рт. ст., повышенным нормальным: 130–139 мм рт. ст. (систолическое) и 85–89 мм рт. ст. (диастолическое).
Не меньшее значение имеет и разница между систолическим и диастолическим давлением, т.н. пульсовое давление. У здорового человека этот показатель составляет около 40–50 мм рт. ст.
Конечно, уровень АД – величина непостоянная и в течение суток он может изменяться в зависимости от состояния человека, но и здесь есть свои нормы. Так, для здоровых людей такие колебания не превышают 35 мм рт. ст. для систолического и 10 мм рт. ст. – для диастолического. У человека, страдающего артериальной гипертензией, скачки давления будут выражены значительно резче.
Что такое артериальная гипертензия и когда ставится этот диагноз?
Артериальная гипертензия – это синдром стойкого повышения АД, при котором систолическое давление равно или превышает 140 мм рт. ст., а диастолическое давление равно или превышает 90 мм рт. ст.
В большинстве случаев (90%) артериальная гипертензия развивается при эссенциальной гипертонии – заболевании, основным симптомом которого является повышенное давление, не вызванное какой-либо известной причиной. В 10% всех случаев причиной артериальной гипертензии становятся патологии почек, эндокринной системы и т.д.
Однократные подъемы АД не считаются патологией. Диагноз артериальной гипертензии ставится в том случае, когда повышенные цифры АД (выше 140/90 мм рт. ст.) определяются не менее 2 раз при повторных визитах к врачу. Исключением являются ситуации, когда показатели превысили 170–180/105–110 мм рт. ст.
Группы риска
В группу повышенного риска развития артериальной гипертонии попадают все люди, имеющие лишний вес (1 лишний килограмм повышает АД на 1 мм рт. ст.) и ведущие малоподвижный образ жизни. Следом за ними идут любители соленых блюд (копченостей, маринадов, консервов, соусов, фаст-фуда) и жирных продуктов (особенно богатых животными жирами).
Еще большей опасности подвергаются заядлые курильщики (1 сигарета в день способна повысить АД на 50/30 мм рт. ст.) и люди, регулярно употребляющие спиртные (даже низкоградусные) напитки.
Провоцируют развитие гипертонии и такие важные факторы, как дефицит сна и хронический стресс. Так, было установлено, что люди, регулярно тратящие на сон менее 5 часов в сутки, в 2 раза чаще страдают от повышения АД.
Чем опасна некомпенсированная гипертония?
Гипертония – основная причина развития ИБС, многих сосудистых заболеваний мозга, а при тяжелом течении повышенное давление рано или поздно может привести к сердечной или почечной недостаточности, поражению глаз. Нередко тяжелые формы артериальной гипертензии приводят к тяжелейшим нарушениям работы мозга, инвалидности и даже смерти.
Стабильное повышение АД всего лишь на 10 мм рт. ст. уже повышает вероятность возникновения сердечно-сосудистых заболеваний на 30%. Пациенты с нестабильным АД в 4 раза чаще страдают от стенокардии, в 2 раза чаще – патологиями периферических сосудов, и в 7 раз – острыми нарушениями мозгового кровообращения (инсультами).
Особую опасность представляет гипертонический криз и его осложнения. Кризом называют резкое повышение (на 50% и более) систолического и диастолического АД, которое сопровождается выраженной головной болью, тошнотой и рвотой, а иногда и нарушением зрения. Внезапный подъем кровяного давления серьезно нарушает работу важнейших органов и нередко приводит к таким опасным осложнениям, как отек легких, инсульт и инфаркт миокарда.
Общие принципы медикаментозной терапии артериальной гипертензии
Медикаментозная терапия гипертонии подбирается исключительно в индивидуальном порядке. Выбор лекарственных препаратов, схема их применения и дозировка, целесообразность применения моно- или комбинированной терапии – все это решается лечащим врачом, исходя из общего состояния больного, течения гипертонической болезни и наличия сопутствующих патологий.
Но все же есть несколько общих принципов:
- пациентам с высокой и очень высокой степенью риска лекарственные препараты назначаются сразу же, как только был поставлен диагноз – без попыток скорректировать состояние немедикаментозными методами;
- препараты подбираются с учетом их эффективности и максимальной безопасности для данного больного;
- прием препаратов назначается практически пожизненно – с периодической коррекцией лечения;
- схема лечения должна быть простой и удобной для больного.
Рекомендации по измерению АД
В идеале измерения АД должны проводиться в тихой, комфортной для больного обстановке.
Ежедневно контролировать АД необходимо в одно и то же время. За 30 минут до процедуры нужно исключить прием пищи, употребление кофе, курение, физические и эмоциональные нагрузки, воздействие холода, прием ванны или душа.
Перед измерением пациенту нужно 5 минут спокойно посидеть или полежать в той позе, в которой он будет находиться в момент процедуры.
Во время измерения не рекомендуется шевелиться и разговаривать, т.к. это может исказить результаты.
При измерении АД в сидячем положении спина должна уверенно опираться на спинку стула, т.к. любые мышечные напряжения вызывают подъем АД. Также важно чтобы рука с манжеткой находилась в правильном положении (средняя точка плеча на уровне сердца – 4-го межреберья).
При измерении АД в лежачем положении рука с манжеткой должна лежать вдоль тела на уровне, соответствующем середине груди (при необходимости под нее подкладывается подушка или свернутое одеяло).
Если необходимо провести несколько измерений, то временной промежуток между ними должен быть не менее 30 секунд. Первоначальное положение тела при этом рекомендуется изменять.
В сомнительных случаях АД измеряется на обеих руках, и за окончательный показатель принимается результат на той руке, где цифры АД оказались более высокими.
Источник: mamonovdv.ru
