Здравствуйте .
Любые опасные болезни сердца – видны на ЭКГ. Еслиесть скрытые заболевания сердца, то их можно найти по результатам :
— ЭКГ с нагрузкой
— ХолтерМТ и СМАД с подробными дневниками
— ЭхоКГ
— анализ на метанефрины, ТТГ, концентрацииэлектролитов (калия, натрия, кальция и магния) в крови, анализ крови на маркеры
миокарда – специфические белки, которые появляются в крови при повреждении
сердечной мышцы, биохимический анализ, концентрации электролитов (калия,
натрия, кальция и магния) в крови, уровень сахара, гормональный фон.
Если это всё в норме – то сердце ЗДОРОВОЕ
Если ЭКГ без признаков ишемии, аритмии, тозначит с сердцем — всё нормально и боли – не сердечные
Тахикардия— это увеличение частоты сердечныхсокращений БОЛЬШЕ 100 ударов в минуту.
https://www.nlm.nih.gov/medlineplus/ency/article/0033
Если пульс НЕ БОЛЬШЕ -100 уд.в 1 мин , то это НЕТАХИКАРДИЯ.
Физиологическая ( то есть НЕ ПАТОЛОГИЧЕСКАЯ, аотносящийся к нормальной физиологии) тахикардия (больше 100 уд.
мин.)
возникает :
— при физической нагрузке,
— эмоциональном напряжении (волнение, страх, гнев,негативные и позитивные переживания),
— под влиянием различных факторов внешней среды(высокая температура воздуха, кислородная недостаточность),
— при резком переходе в вертикальное положение ,
— глубоком вдохе,
— после приема чрезмерного количества пищи ивозбуждающих напитков.
Бывает тахикардия конституциональная -постоянная тахикардия , присущая некоторым практически здоровым людям,
преимущественно астенического телосложения.
Бывает тахикардия невротического происхождения.
Бывает тахикардия , обусловленная воздействиемнекоторых гормонов (тироксин, катехоламины), микроэлементов, лекарственных
препаратов.
Возможна также кардиологическая причинатахикардии (сердечная недостаточность, особенности миокарда, стенокардия,
миокардиты ревматического, токсико-инфекционного и другого генеза,
кардиомиопатии, кардиосклероз, пороки сердца, эндокардит, перикардит.), которые
надо исключить после обследования у кардиолога
Выложите СКАН или ФОТО протокола ХолтерМТ(суточное мониторирование ЭКГ + АД ) обязательно с ПОДРОБНЫМ ДНЕВНИКОМ и ЭКГ
(пленку) во время приступа. Проверьте концентрации электролитов (калия, натрия,
кальция и магния) в крови.
В норме артериальное давление у взрослого человекасоставляет 120/80–110/70. Но такой стандарт условен. Допустимы отклонения.
Систолическое давление может колебаться в пределах 109–139 мм. Нижний же
показатель придерживается 69–89 мм. Но кардиологи допускают снижение значений
до 100 на 60 и даже ниже . Все зависит от индивидуальных особенностей организма
.
Артериальное давление ДОЛЖНО меняться (повышатьсяи снижаться) в пределах нормы, а также при физических и психологических
нагрузках — выше или ниже нормы.
Самостоятельное измерение АД -субъективно.Возможно Вы не правильно измеряете АД (проверьте здесь:
https://giperton.com/izmeryat-davlenie.html )
ГБ, (первичная гипертензия) — форма артериальнойгипертензии, хроническое заболевание, основным клиническим признаком которого
является ДЛИТЕЛЬНОЕ И СТОЙКОЕ повышение артериального давления (гипертензия),ДИАГНОЗ которого СТАВИТСЯ путём ИСКЛЮЧЕНИЯ всех ВТОРИЧНЫХ гипертензий.
Кардиологи считают, что это СТОЙКОЕ ХРОНИЧЕСКОЕ повышение систолического и/или
диастолического давления (БОЛЕЕ 140/90 мм рт. ст.)при котором выявляются
морфологические изменения сосудов и сердца.
Если у Вас часто повышается АДи пульс большенормы — БЕЗ адекватных причин (например, независимо от физической или
психологической нагрузки), то необходимо у кардиолога выяснить причины подъёма
АД, проведя
— суточный мониторинг АД самостоятельно или лучшеспециальным прибором (СМАД). Желательно провести СМАД с подробным заполнением
дневника этих суток,
— сделать ЭКГ с нагрузкой ,
— ХолтерМТ,
— анализ на метанефрины и ТТГ .
Бета-адреноблокаторы- блокируют бета1- ибета2-адренорецепторы. Уменьшает ЧСС, сократительную способность миокарда,
замедляет AV проводимость. Повышает тонус гладкой мускулатуры бронхов.
Когда Бета-адреноблокаторы
блокируют рецепторы и не дают проходить импульсамот мозга до сердца – — то Ваша ПСИХИКА (мозг, подсознание, ВНС — называйте ,
как хотите) в панике увеличивает количество импульсов и приказывает посылать их
чаще и больше (например: При помощи адреналина — гормона страха, реализующего
реакции типа «бей или беги») и другими механизмами, от этого Ритм опять
сбивается! https://www.consmed.ru/kardiolog/view/937050/#message864868
Стоит убрать причину (Кардионевроз) , а неследствие (разность потенциалов между миокардиальными волокнами из-за
увеличения импульсов)
Перебой (внеочередная систола — экстрасистола)возникает, как стремление организма к гомеостазу и мешать ему в этом не стоит .
Это как , Когда при какой-то нагрузке психическойили физической – Вы перехватываете дыхание а потом не можете его восстановить и
сделать ритмичным.
Выже при Аритмии Дыхания – не принимаете лекарства, чтобы опять сделать ритмичным?
Экстрасистолия бывает у всех, не опасна и нелечится.
Это доброкачественная аритмия.
Причина Экстрасистол – возникновение разностипотенциалов между соседними миокардиальными волокнами или их группами, что не
является патологией.
В одной из недавних научных публикаций описано,как у 70 спортсменов определяли желудочковые экстрасистолы (ЖЭ) с частотой в
2000 и больше за сутки.
Их отстранили от физических тренировок на тримесяца.
У 16 из них 70 ЖЭ исчезли полностью,
у 34 число ЖЭ уменьшилось до 500 и меньше и
у 20 изменений не было .
Все были допущены к соревнованиям и за 8 летнаблюдения ни у одного не было отмечено никаких сердечно-сосудистых событий.
Стоит обследоваться у психотерапевта и исключитьКардионевроз (невротическое фобическое расстройство, один из видов ипохондрии).
https://vk.com/id173286288?w=wall173286288_287%2Fall– о Сyberchondria
«Кардионевроз» — придаёт особуюзначимость неприятным различным ощущениям в грудной клетке, например «Спазмам»,
Перебоям, Экстрасистолам, Тахикардии.
И именно этим — человек с Кардионеврозомотличается от человека Без Невроза. При здоровом сердце — необходимо убирать
значимость этих ощущений с помощью немедикаментозных методов (например,
психотерапии)
ВН И М А Н И Е : ПРИЁМ СЕРДЕЧНЫХ ПРЕПАРАТОВ БЕЗ ПОКАЗАНИЙ — МОЖЕТ НАВРЕДИТЬ
ОРГАНИЗМУ,
Выложите СКАН или ФОТО протокола ХолтерМТ(суточное мониторирование ЭКГ + АД ) обязательно с ПОДРОБНЫМ ДНЕВНИКОМ и ЭКГ
(пленку) во время приступа. Проверьте концентрации электролитов (калия, натрия,
кальция и магния) в крови.
Источник: www.consmed.ru
Особенности патологии

Околосердечная сумка предназначена для защиты сердца от возможных механических повреждений. Это специальная полость вокруг миокарда, созданная двумя листками перикарда. Между листками находится жидкость для смазки тканей, создающая безопасное пространство, защитный барьер. Перикард предотвращает сдавливание сердечной мышцы внутренними органами, что способствует нормальной работе сердца.
Различают 3 формы развития заболевания перикарда.
- Острая. Воспаление перикарда без наличия скопившейся жидкости.
- Экссудативная (выпотная). Постепенное накопление жидкости между стенками перикарда. Эта форма называется гидроперикардом или водянкой сердца.
- Констриктивная (сдавливающая). Листки перикарда становятся более толстыми, что приводит к увеличению объема околосердечной сумки. Жидкость находится в пределах нормы.
Вследствие разных причин объем жидкости между слоями перикарда может увеличиваться. Патология имеет название гидроперикард (от латинского «гидро» — вода). Жидкость больше нормы провоцирует увеличение нагрузки на сердце. Под влиянием скопившейся жидкости возникает нарушение сердечных сокращений.
Патологическое увеличение количества жидкости приводит к полной тампонаде сердца и летальному исходу. Вовремя выявленная патология, диагностика и лечение увеличивают шанс нормализации состояния пациента.
Гидроперикард может возникать у пациентов любого возраста. Встречается патология во внутриутробном развитии плода. Во время создания сердечной мышцы появляется выпячивание (дивертикул) — отклонение формы левого желудочка вверх, что сужает пространство перикарда и становится причиной скопления жидкости в околосердечной сумке.
Этиология
 После 20 недель беременности небольшое количество перикардиальной жидкости (<3 мм) может быть обнаружено у нормального плода. Если объём постепенно или резко увеличивается, это свидетельствует о патологических нарушениях.
После 20 недель беременности небольшое количество перикардиальной жидкости (<3 мм) может быть обнаружено у нормального плода. Если объём постепенно или резко увеличивается, это свидетельствует о патологических нарушениях.
Врачи называют возможные причины:
- несовместимость резус-фактора матери и плода;
- гипоальбуминемия;
- иммунопатия;
- порок сердца (фетопатия);
- инфекция плода;
- наличие опухоли;
- отёки мягких тканей;
- асцит.
Зависимость гидроперикарда у плода от наличия названных выше нарушений детально не изучена из-за редких случаев аномалии, небольшого количества доступной для анализа информации.
Среди потенциальных причин появления гидроперикарда у беременных женщин называют разные нарушения.
- Идиопатический острый перикардит. Наиболее частая причина, встречающаяся среди общего числа пациентов. Вирусная этиология.
- Инфекционная этиология встречается реже. Туберкулезный перикардит возникает при наличии ВИЧ-инфекции.
- Системная красная волчанка становится причиной в раннем послеродовом периоде.
- Неопластический перикардит связан с метастатическим раком молочной железы. Проявляется на поздней стадии, характеризуется высокой смертностью.
Диагностика и лечение
 На начальной стадии появления избыточной перикардиальной жидкости гидроперикард при беременности трудно диагностируется из-за физиологического увеличения объема крови. Это приводит к увеличению перикардиального выпота без проявления симптомов.
На начальной стадии появления избыточной перикардиальной жидкости гидроперикард при беременности трудно диагностируется из-за физиологического увеличения объема крови. Это приводит к увеличению перикардиального выпота без проявления симптомов.
Если у взрослых пациентов по характерным симптомам можно определить наличие заболевания, его прогресс, то в случае с патологией плода необходимо ставить диагноз, исходя из результатов обследования матери во время беременности.
Диагностический подход направлен на минимальное использование исследований, которые могут нанести вред плоду. Особенно важно избегать облучения ребёнка, поэтому рентген при беременности возможен только в самых экстренных случаях, с соблюдением всех норм, учитывая допустимые дозы радиации.
Чтобы исключить нарушения развития плода, необходимо во время беременности проводить регулярные обследования у врача. Обычно между 18 и 22 неделями акушер-гинеколог назначает фетальную эхокардиографию с помощью ультразвукового сканера. Это обследование характеризуется высокой информативностью, оно позволяет на ранних стадиях выявить отклонения работы сердца у плода.
В зависимости от прогресса патологии, на основе результатов фетальной кардиографии, возможны такие методы лечения:
- ожидание исхода (в случае небольшого скопления жидкости патология может исчезнуть самостоятельно);
- медикаментозная поддерживающая терапия (исключающая лекарственные препараты, наносящие потенциальный вред плоду);
- проведение пункции перикарда (перикардиоцентез).
В любом случае необходимо постоянное наблюдение за состоянием матери и ребёнка. Для этого пациент обязательно помещается в стационар.
Перикардиоцентез
 При наличии большого количества дополнительной перикардиальной жидкости, принимается решение о проведении манипуляции — пункции перикарда. Проводится перикардиоцентез под контролем УЗИ для безопасности матери и плода, снижения риска травмы.
При наличии большого количества дополнительной перикардиальной жидкости, принимается решение о проведении манипуляции — пункции перикарда. Проводится перикардиоцентез под контролем УЗИ для безопасности матери и плода, снижения риска травмы.
Этапы проведения внутриутробной пункции перикарда.
- Предоперационное УЗИ (ультразвуковое исследование).
- Проведение местной анестезии.
- Кордоцентез для анализа крови из пуповины, введение миорелаксанта.
- В случае отсутствия осложнений, в полость перикарда вводится игла.
- Удаление жидкости из полости.
- Извлечение иглы.
- Оценка состояния плода (сердечный ритм, отсутствие нарушений в тканях перикарда и лёгких.)
Обязательный контроль УЗИ во время манипуляции обеспечит точность проведения перикардиоцентеза, безопасность для ребёнка и матери, максимальную эффективность процедуры. Выполнять пункцию могут только квалифицированные акушеры-гинекологи, хирурги.
Проводимая манипуляция позволяет добиться хороших результатов:
- уменьшает нагрузку на миокард и лёгкие плода, обеспечивает их нормальную деятельность;
- снижает риск развития асфиксии у новорождённого;
- исключает возможность полной тампонады сердца;
- даёт возможность провести дородовое диагностическое исследование перикардиальной жидкости плода, что позволит выявить причину патологии, поможет правильно вести наблюдение ребёнка после рождения.
Перикардиоцентез улучшает общее состояние плода, обеспечивает нормальное протекание беременности, уменьшает риск развития осложнений на фоне гидроперикарда, увеличивает шансы на благоприятный прогноз.
Развитие гидроперикарда у новорождённых
 Гидроперикард может наблюдаться у младенцев сразу после рождения.
Гидроперикард может наблюдаться у младенцев сразу после рождения.
Существуют две взаимосвязанные причины развития патологии:
- недоношенность;
- длительная катетеризация центральных сосудов.
Патология появляется из-за скопления жидкости, вводимой через катетер в пупочную вену недоношенных детей. Чем больше срок проведения катетеризации, тем выше риск развития осложнений, вплоть до тампонады сердца.
Относительно правильного введения катетера для снижения риска развития патологии у детских реаниматологов существует два разных мнения.
- Необходимо не подводить конец катетера ближе 1 см от сердца (по данным рентгена) недоношенным детям, 2 см — доношенным.
- Вводить конец катетера непосредственно в правое предсердие.
Также возможной причиной гидроперикарда у новорождённых детей становятся воспалительные процессы, они бывают очень редко.
Симптомами патологии, связанной с увеличением жидкости между листками перикарда, у новорождённых становятся:
- снижение артериального давления;
- побледнение кожных покровов;
- брадикардия;
- расширение шейных вен;
- затруднённое дыхание, спазмы.
Опасность гидроперикарда у новорождённых в том, что часто заболевание не проявляется симптомами. Такое течение патологии вызывает осложнения, увеличивая риск летального исхода.
Для снижения риска скопления перикардиальной жидкости, необходимо использовать катетер минимально необходимое время. В большинстве случаев своевременное удаление катетера приводит к рассасыванию гидроперикарда. Если нарушения носят более выраженный характер — показано проведение пункции перикарда.
Клинический прогноз
 Гидроперикард — редкая аномалия развития эмбриона. Было опубликовано лишь несколько случаев, диагностированных во время жизни плода. В 12 случаях перикардиоцентез был сделан с хорошими постнатальными исходами (83%).
Гидроперикард — редкая аномалия развития эмбриона. Было опубликовано лишь несколько случаев, диагностированных во время жизни плода. В 12 случаях перикардиоцентез был сделан с хорошими постнатальными исходами (83%).
Согласно анализу 34 случаев, описанных в медицинской литературе с 1990 по 2016 год, сердечный дивертикул плода чаще всего диагностировали во втором триместре беременности (51%), в первом триместре — 29%. По статистике, патология наблюдается чаще у плодов мужского пола, чем у женского (3: 1).
В зависимости от показателей исследований, врачи принимали решение:
- о проведении перикардиоцентеза;
- об ожидании исхода.
В 7 случаях (32%) патологии врачи ожидали исхода без проведения пункции. Пять (71%) из них показали спонтанное разрешение, 2 (29%) привели к внутриутробной смерти.
Если исключить случаи прекращения беременности, хромосомных аномалий и осложнений беременности, сердечный дивертикул — доброкачественное состояние с хорошими постнатальными исходами, смертность 0,6%. Перикардиоцентез, проведенный после 16 недели беременности с иглой 20 калибра, является безопасной процедурой с хорошими результатами в 83% случаев.
Прогноз этого заболевания благоприятный в большинстве случаев. Результат зависит от размера и расположения патологии. По статистике, наличие небольшого гидроперикарда у плода увеличивает вероятность спонтанного рассасывания без проведения пункции.
Важно вовремя диагностировать заболевание, чтобы провести необходимое лечение и обеспечить контроль над гидроперикардом. Регулярные обследования при беременности повышают шансы ранней диагностики. Проведение перикардиоцентеза снижает риск развития осложнений.
Скопление жидкости в перикарде — это не основное заболевание, а признак другой патологии работы сердца, её осложнение. Поэтому после рождения ребёнка важно провести тщательное обследование организма, обратить внимание на тревожные симптомы для диагностики и лечения возможного основного заболевания.
Источник: cardio03.ru
Причины
Гидроперикард не рассматривается как самостоятельное заболевание, он является осложнением других патологических процессов в организме. Поэтому возможных причин развития этого состояния насчитывается довольно много. К ним относятся:
- Сердечная недостаточность — выпот образуется вследствие застойных явлений.
- Интоксикация химическими реагентами (ртутью, солями тяжелых металлов), продуктами распада опухоли.
- Кахексия. У истощенных больных гидроперикард может развиться из-за уменьшения размера сердца, которое перестает в достаточной степени заполнять перикардиальную полость.
- Воспалительные заболевания мочевыделительной системы и почечная недостаточность. Объем жидкости в околосердечной сумке увеличивается по причине нарушений кислотно-щелочного и водно-солевого обмена, а также может быть проявлением отека внутренних органов на последней стадии нарушения работы почек.
- Тяжелая анемия — нарушение процессов клеточного дыхания приводит к образованию транссудата.
Гидроперикард также является одним из симптомов такого врожденного порока сердца, как гипоплазия левого желудочка. Кроме того, эта патология может сопровождать травмы грудной клетки.
Симптомы и возможные осложнения
Объем транссудата при неосложненном гидроперикарде обычно не превышает 100-200 мл. Увеличение этого показателя всегда должно вызывать подозрение о присоединении воспалительного процесса.
При объеме выпота менее 100 мл никаких субъективных проявлений не наблюдается. Увеличение количества транссудата проявляется следующими симптомами:
- Боль в груди, которая усиливается при наклоне вперед.
- Общая слабость, бледность кожи.
- Повышенное потоотделение.
- Тахикардия, которая не всегда в полной мере ощущается пациентом по причине слабости сердечных сокращений.
- Учащенное поверхностное дыхание.
- Отеки нижних конечностей.
При дальнейшем увеличении объема жидкости (адаптационные возможности позволяют перикарду вместить до 1000-1500 мл) интенсивность симптоматики нарастает, снижается артериальное давление. В редких случаях возможно развитие опасного для жизни осложнения — тампонады сердца, при котором накопившийся транссудат настолько сдавливает орган, что адекватные его сокращения становятся невозможными. Это состояние сопровождается резкой слабостью, нарастающей одышкой, страхом смерти и требует немедленного медицинского вмешательства.
Диагностика
Обследование пациента начинают со сбора анамнеза и осмотра. В процессе перкуссии определяется увеличение размеров сердца.
В рамках инструментального исследования применяют:
- Рентгенографию грудной клетки — позволяет выявить только значительное повышение объема жидкости.
- Рентгенокимографию — метод регистрации пульсации отделов сердца, а также магистральных сосудов. При гидроперикарде на рентгеновской пленке выявляется равномерное снижение желудочковых и предсердных зубцов, а при больших выпотах — полное их исчезновение.
- Эхокардиографию, которая является основной методикой выявления данной патологии. В норме расстояние между сердечной стенкой и внутренней поверхностью перикарда составляет 3-5 мм. Увеличение просвета по результатам УЗИ до 10 мм и более доказывает наличие значительного выпота в полости.
- Диагностическую пункцию перикарда — единственный метод, позволяющий установить точный характер патологического содержимого полости сердечной сумки. При гидроперикарде жидкость прозрачна, желтоватого цвета, бедна белком, может содержать следы фибрина, небольшое количество лимфоцитов, иногда единичные эритроциты.
В рамках расширенной диагностики, направленной на определение основного заболевания, которое привело к возникновению гидроперикарда, назначают проведение общего и биохимического анализа крови, общего анализа мочи. Также могут быть назначены УЗИ брюшной полости и малого таза, КТ органов грудной клетки и другие исследования.
Лечение, прогноз и профилактика
Выбор врачебной тактики зависит от объема выпота и показателей сердечной деятельности. При незначительном избытке транссудата в перикардиальной полости, необходимости в специальном лечении данного состояния нет. Проводится терапия основного заболевания. Больному следует регулярно посещать кардиолога и чутко реагировать на любые изменения самочувствия.
Консервативная терапия гидроперикарда представляет собой назначение мочегонных лекарственных средств. При выявлении выпота значительного объема (что практически никогда не бывает при чистом гидроперикарде, а обусловлено сочетанием транссудата с экссудатом — жидкостью, которая образуется при воспалении), проводится лечебная пункция перикарда.
Прогноз определяется степенью выраженности процесса, своевременностью выявления, а также основным заболеванием. Особенно благоприятны перспективы при возможности полного излечения причины возникновения гидроперикарда. В противном случае даже при стабилизации состояния в будущем возможно появление рецидивов.
Специфических мер профилактики для данной патологии не существует. Пациенты, имеющие заболевания, которые могут привести к развитию гидроперикарда, должны получать адекватную терапию и регулярно посещать врачей-специалистов с целью выявления возможных осложнений.
Источник: www.euroonco.ru
Осложнения
Осложнённый перикардит может стать причиной летального исхода. При адекватном лечении болезнь имеет благоприятный прогноз.
При первых проявлениях нарушений работы сердечно-сосудистой системы необходимо обратиться к врачу. Игнорирование симптомов может привести к нежелательным последствиям, среди которых осложнение хода беременности, задержка развития плода, врождённые патологии у ребёнка.
Если у беременной женщины диагностирован перикардит, она должна соблюдать постельный режим. Будущую маму необходимо оградить от переутомления, интенсивных физических нагрузок, стрессов и переживаний.
Тактика лечения перикардита подбирается после выявления клинических проявлений, определения формы заболевания и патогенеза.
При остром течении проводится лечение, направленное на купирование симптомов. Больному назначаются противовоспалительные препараты, анальгетики, препараты на основе калия и лекарства, действие которых направлено на нормализацию обменных процессов .
При экссудативном перикардите бактериального характера проводится антибиотикотерапия. При туберкулёзной форме терапия длится более полугода.
Лечение вторичного перикардита проводится путём назначения кортикостероидов, способствующих полному рассасыванию выпота. Высокоэффективна такая терапия при аллергическом перикардите, развившемся на фоне системных заболеваний, например, при красной волчанке.
В некоторых случаях, например, при стремительном накоплении экссудата, при сдавливании сердечной мышцы, назначается хирургическое вмешательство.
При ранней диагностике и вовремя начатом лечении прогноз заболевания благоприятный.
Профилактика
Профилактика развития перикардита при беременности сводится к общим рекомендациям, среди которых:
- здоровый образ жизни,
- правильное питание,
- отказ от вредных привычек – алкоголя и курения,
- умеренная физическая активность.
Будущая мама должна избегать переутомления, частых стрессов и волнений, соблюдать режим сна и отдыха. До зачатия и во время беременности необходимо пройти обследования у специалистов, в частности кардиолога.
Для предупреждения вторичного перикардита во время беременности женщина должна регулярно посещать кардиолога и ревматолога, проходить электро- и эхакардиографическое исследование.
![]()
Уже сил нет переживать, 36 неделя, врача беспокоила моя тахикардия! (102-130 ударов) она была у меня с детства, отправил на эхо кг, в заключении написали что есть «незначительное количество жидкости в полости перикарда (перикардит беременной) не значительное повышение давления в правых отделах -увеличение притока по нижней полой вене (норма при беременности)! » но врач мой который меня наблюдает при беременности и который направил к кардиологу все равно насторожен очень и говорит что за всю его практику не было такого! Отправил. Читать далее →
Один из вариантов воспалительных заболеваний сердца — экссудативный перикардит — может привести к опасным для жизни осложнениям. Быстрое накопление жидкости в перикардиальной сумке приводит к сдавлению (тампонаде) и остановке сердца. Появление выпота в перикарде возможно на любом этапе жизни человека – на фоне внутриутробного развития и во взрослом состоянии. Гидроперикард у плода появляется при гемолитической болезни, на фоне тяжело протекающей внутриутробной инфекции и при формировании врожденных пороков развития. У взрослого человека основные причины – инфекция, острые заболевания сердца и опухоли.
Перикард: нормальные показатели
Перикардиальная сумка – это эластичная тканевая околосердечная оболочка, состоящая из 2 слоев – внутреннего эпикарда и наружного перикарда. Между ними всегда имеется жидкость (не более 50 мл), которая обеспечивает следующие функции:
- фиксирующую;
- гидростатическую (выравнивание и перераспределение гидростатических сил);
- защитную (препятствие острому расширению камер сердца).
Незначительный прирост перикардиальной жидкости (до 80 мл) никак не влияет на здоровье человека, особенно если выпот накапливался медленно. Стремительное увеличение экссудата до 200 мл приводит к появлению опасных для жизни состояний.
Варианты перикардита
Гидроперикард у человека – это одна из форм воспалительного заболевания околосердечной сумки. Встречаются 3 варианта перикардита:
- острый;
- экссудативный (выпотной);
- констриктивный (сдавливающий).
Для острого перикардита характерно сухое воспаление, когда в околосердечной сумке нет лишней жидкости, а при констриктивной форме образуется утолщение и сращение кардиальных листков с отсутствием жидкости. Поэтому водянкой сердца можно называть экссудативный перикардит – такой вариант заболевания, когда в околосердечной полости медленно или быстро накапливается жидкость.
Причинные факторы внутриутробной патологии
Основные причины гидроперикарда, возникающего при внутриутробном развитии плода, относятся:
- резус-конфликтная беременность с развитием отечной формы гемолитической болезни;
- врожденная фетопатия (порок сердца – увеличение размеров левого желудочка с формированием дивертикулита в области верхушки сердца);
- внутриутробное вирусное инфицирование плода.
Выраженная водянка в области сердца, выявляемая на фетальном УЗИ, является показанием к прерыванию беременности, потому что при этом варианте врожденной патологии у женщины нет шансов родить здорового малыша.
Выпотной перикардит у взрослых: причинные факторы
Причины скопления жидкости в околосердечной сумке у взрослого человека можно объяснить следующими болезнями и состояниями:
- вирусная инфекция;
- туберкулез;
- бактериальная или грибковая инфекция;
- ревматизм;
- системная красная волчанка;
- застойная сердечная недостаточность;
- инфаркт миокарда;
- болезни щитовидной железы (гипотиреоз);
- выраженный дефицит белка в крови (гипоальбуминемия);
- почечная недостаточность;
- радиационное облучение;
- доброкачественные и злокачественные опухоли;
- травматические повреждения;
- осложнения после операции на сердце.
Основной причинный фактор – осложнения, возникающие на фоне тяжело протекающей вирусной инфекции. Микробы проникают в перикардиальную сумку, запуская воспалительный процесс. Благоприятный исход лечения во многом зависит от своевременности выявления патологии.
Диагностика экссудативного перикардита
Выраженность симптомов перикардита обусловлена скоростью накопления жидкости: при вялотекущем воспалении в околосердечной сумке может находиться более 1000 мл экссудата, а проявления болезни будут минимальны. При этом на фоне острой фазы перикардита быстрое увеличение количества жидкости до 200-300 мл обеспечит классическую клиническую картину, к которой относятся следующие признаки:
- сильная боль в груди;
- одышка;
- учащение сердцебиения (тахикардия);
- падение артериального давления;
- временная потеря сознания.
На первом этапе диагностики подобную симптоматику можно принять за проявления инфаркта миокарда, но после проведения ЭКГ и УЗИ сердца врач поставит правильный диагноз.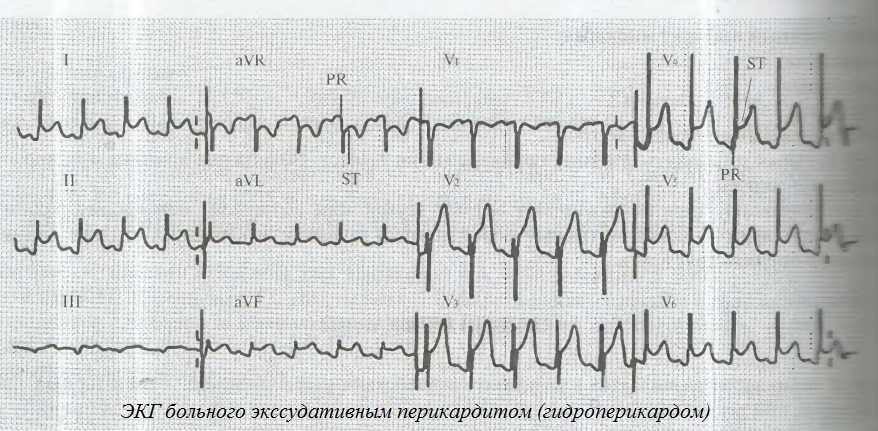
При вялотекущем экссудативном перикардите возможны следующие симптомы:
- тяжесть в груди или загрудинная давящая боль;
- умеренно выраженная одышка;
- кашель при отсутствии катаральных симптомов;
- затруднение при глотании, обусловленное сдавлением пищевода и нервных стволов;
- проявления сосудистой недостаточности (снижение АД при учащении сердцебиения).
Врач при осмотре заподозрит сердечную патологию и направит на обследование. Обязательными будут следующие исследования:
- общеклинические анализы крови;
- электрокардиография;
- ультразвуковое сканирование сердца;
- рентгеновский снимок груди в нескольких проекциях.
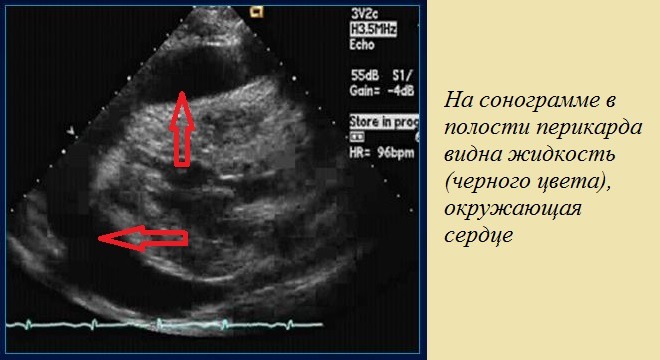
Наиболее эффективным и надежным является ультразвуковой метод диагностики, с помощью которого можно точно выявить степень водянки, выраженность сдавления и признаки тампонады сердца. В норме при эхокардиографии расстояние между листками сердечной сумки составляет 5 мм. УЗ диагностика определяет следующие степени гидроперикарда:
- незначительная (до 10 мм);
- умеренно выраженная (до 20 мм);
- выраженная (более 20 мм).
По показаниям или в случае сомнений при проведении любых диагностических исследований надо сделать магнитно-резонансную томографию.
Осложнения выпотного перикардита
Сформировавшийся внутриутробно на фоне гемолитической болезни или врожденного порока обширный гидроперикард является для нерожденного малыша приговором: плод нежизнеспособен, поэтому требуется прерывание беременности. При небольшом или умеренно выраженном скоплении жидкости в сердце плода многое зависит от срока беременности – раннее родоразрешение при гемолитической болезни может спасти жизнь малышу. На фоне внутриутробной инфекции необходимо провести курс противовирусной или антибактериальной терапии, чтобы создать условия для исчезновения экссудата из околосердечной сумки плода и продолжении вынашивания беременности.
У взрослого человека на фоне экссудативного перикардита можно ожидать следующие осложнения:
- острая тампонада сердца;
- нарушение кровообращения с гепатомегалией и асцитом;
- констриктивный перикардит, требующий оперативного лечения.
Несвоевременная диагностика и лечение могут привести к опасным для жизни состояниям, поэтому при любых признаках патологии сердца надо обращаться за медицинской помощью.
Лечебная тактика
Обязательное условие успешного лечения экссудативного перикардита – противомикробная терапия: в зависимости от причинного фактора врач назначит антибактериальные или противовирусные препараты. Существенным подспорьем в терапии будут противовоспалительные средства – нестероидные и гормональные. Хороший эффект обеспечат симптоматические лекарственные препараты.
При нарастании симптоматики тампонады сердца надо выполнить операцию по дренированию околосердечной сумки (перикардиоцентез), выполняемую под контролем ультразвукового сканирования. В сложных случаях и по строгим показаниям требуется операция на сердце – перикардэктомия.
При выявлении водянки околосердечной сумки важнейший фактор для успешного лечения – обнаружение основного причинного фактора. Особенно это актуально при вирусном и туберкулезном перикардите, при которых чаще всего формируются осложнения – тампонада сердца и сдавливающая форма перикардита. Вовремя начатая терапия в условиях стационара обеспечит благоприятный прогноз для жизни.
Источник: serdce-moe.ru
